Гемодинамические нарушения 1 б степени при беременности требуют внимания медицинских специалистов и будущих матерей. Эти нарушения влияют на кровообращение и здоровье женщины и плода, что делает их диагностику и коррекцию важными. В статье рассмотрим гемодинамические нарушения 1 б степени, их причины, симптомы, последствия, а также методы профилактики и лечения, чтобы будущие мамы могли лучше понимать свое состояние и принимать обоснованные решения о здоровье.
Гемодинамические нарушения 1 б степени при беременности что это такое
Фетоплацентарная недостаточность, или проблемы с кровообращением во время беременности, наблюдаются почти у каждой четвертой женщины. Когда кровоток затруднен, плод получает недостаточно кислорода и питательных веществ, что может привести к внутриутробной гипоксии — одной из основных причин нарушений в развитии малыша.
В большинстве случаев проблемы с гемодинамикой во время беременности протекают без явных симптомов, и будущая мама может даже не догадываться о том, что ее ребенок страдает от нехватки кислорода. В этой статье мы обсудим, как можно заподозрить нарушения кровообращения в период беременности, причины их возникновения и способы нормализации состояния.
Гемодинамические нарушения первой степени при беременности представляют собой изменения в кровообращении, которые могут возникать из-за различных факторов, включая гормональные изменения и увеличение объема крови. Эксперты отмечают, что такие нарушения могут проявляться в виде легкой гипотонии или колебаний артериального давления. Важно, что на данном этапе они, как правило, не представляют серьезной угрозы для здоровья матери и плода, однако требуют внимательного наблюдения. Специалисты рекомендуют регулярные консультации с врачом, чтобы контролировать состояние и при необходимости корректировать образ жизни. Правильное питание, умеренная физическая активность и достаточный отдых могут помочь в поддержании стабильного гемодинамического состояния.

Основные причины нарушения гемодинамики при беременности.
Одним из важнейших органов при вышанивании является плацента (детское место), которая выполняет множество функций, но в первую очередь обеспечивает поступление кислорода к плоду. Насыщенная кислородом кровь поступает из организма матери к малышу через плаценту, и если этот процесс нарушается, возникает нехватка кислорода (гипоксия), с последующей задержкой внутриутробного развития, преждевременными родами и другими возможными осложнениями, вплоть до гибели плода.
Итак, нарушение гемодинамики при беременности возникает на фоне:
- Экстрагенитальной патологии (артериальная гипертензия, сахарный диабет, пороки сердца, заболевания щитовидной железы и т.д.);
- Позднего гестоза (преэклампсия);
- Отягощенного акушерско-гинекологического анамнеза (миома матки, эндометриоз, пороки развития матки, аборты и т.д.);
- Урогенитальной инфекции;
- Анемии средней и тяжелой степени;
- Многоводия, многоплодной беременности;
- Нарушения свертываемости крови;
- Осложненного течения беременности (угроза прерывания, токсикоз и пр.);
- Общего истощения организма: при несбалансированном питании, тяжелом физическом труде, ослабленном иммунитете, алкоголизме, курении и т.д.
| Параметр | Описание | Значение при гемодинамических нарушениях 1б степени |
|---|---|---|
| Что это такое? | Легкие нарушения кровообращения в системе “мать-плацента-плод”, которые могут быть компенсированы организмом матери. | Нарушение кровотока в одной из маточных артерий или в артерии пуповины, но кровоток в других сосудах остается нормальным. |
| Причины | Различные факторы, влияющие на кровообращение во время беременности. | Гипертония, заболевания почек, сахарный диабет, инфекции, анемия, стресс, курение, многоплодная беременность. |
| Диагностика | Методы исследования кровотока в сосудах матки и плода. | Допплерометрия (УЗИ с оценкой кровотока), кардиотокография (КТГ) для оценки состояния плода. |
| Симптомы у матери | Обычно отсутствуют или слабо выражены. | Может быть легкое недомогание, утомляемость, головные боли. |
| Симптомы у плода | Обычно отсутствуют, так как организм матери компенсирует нарушения. | При длительном течении или прогрессировании могут появиться признаки гипоксии (задержка развития, изменение сердечного ритма). |
| Лечение | Направлено на улучшение кровотока и предотвращение прогрессирования нарушений. | Витамины (фолиевая кислота, витамин Е), препараты, улучшающие микроциркуляцию (например, курантил), спазмолитики, контроль артериального давления. |
| Прогноз | В большинстве случаев благоприятный при своевременной диагностике и лечении. | При адекватной терапии риск осложнений для матери и плода минимален. |
| Осложнения (при отсутствии лечения) | Прогрессирование нарушений, развитие фетоплацентарной недостаточности. | Задержка внутриутробного развития плода, гипоксия плода, преждевременные роды. |
| Рекомендации | Изменение образа жизни, регулярное наблюдение у врача. | Отказ от вредных привычек, полноценное питание, умеренная физическая активность, контроль веса, регулярные визиты к акушеру-гинекологу. |
Интересные факты
Гемодинамические нарушения 1 степени при беременности могут быть связаны с изменениями в кровообращении, которые могут повлиять на здоровье как матери, так и плода. Вот несколько интересных фактов по этой теме:
-
Адаптация организма: Во время беременности происходит значительное увеличение объема крови и изменения в гемодинамике, что может привести к гемодинамическим нарушениям. Организм женщины адаптируется к этим изменениям, но иногда возникают проблемы, такие как гипотония или нарушения венозного оттока.
-
Влияние на плод: Гемодинамические нарушения могут влиять на кровоснабжение плаценты, что, в свою очередь, может привести к недостаточному поступлению кислорода и питательных веществ к плоду. Это может вызвать задержку роста или другие осложнения.
-
Раннее выявление: Современные методы мониторинга, такие как ультразвуковое исследование и допплерография, позволяют раннее выявление гемодинамических нарушений. Это дает возможность врачам своевременно вмешаться и минимизировать риски для матери и ребенка.
Эти факты подчеркивают важность мониторинга состояния беременной женщины и плода для предотвращения возможных осложнений.

Как заподозрить нарушение гемодинамики при беременности?
При ухудшении кровообращения в маточно-плацентарной системе женщина может не ощущать значительных изменений в своем самочувствии. Это может привести к прогрессированию легкой степени нарушений в кровообращении плаценты, что, в свою очередь, негативно сказывается на состоянии плода.
Заподозрить проблемы с гемодинамикой во время беременности можно по следующим симптомам:
Изменение частоты движений плода (слишком активные или, наоборот, редкие шевеления).
С 28-й недели беременности всем женщинам рекомендуется проводить так называемый «тест 10 шевелений». В норме за 12 часов малыш должен проявить активность не менее 10 раз, при этом учитываются как одиночные толчки, так и их последовательные движения.
Несоответствие размеров живота сроку беременности.
При нарушении кровообращения плод может недополучать кислород и питательные вещества, что приводит к задержке в физическом развитии. Поэтому во время посещения женской консультации будущей маме измеряют окружность живота и определяют высоту дна матки для оценки динамики развития.
Появление кровянистых выделений из половых путей.
Этот симптом может указывать на серьезное состояние плода – преждевременную отслойку плаценты, что требует немедленной медицинской помощи. В таких случаях проводится экстренное ультразвуковое исследование матки для оценки состояния плода, после чего принимается решение о необходимости экстренной операции, если это возможно по сроку беременности, или о продолжении наблюдения.
Как выявить нарушение гемодинамики при беременности? Допплерометрия.
Допплерометрия представляет собой одну из разновидностей ультразвукового исследования, при котором внимание врача-диагноста акцентируется на состоянии кровотока в маточных и пуповинных артериях, плаценте, головном мозге и аорте плода. В основе метода исследования лежит эффект Допплера – изменение звуковых колебаний в зависимости от скорости кровотока.
При допплерометрии различают следующие степени нарушения кровотока:
- 1А степень: кровоток нарушен в артериях матки
- 1Б степень: кровоток нарушен в артериях пуповины
При отсутствии лечения примерно через 3 недели переходит во 2 степень.
Тактика:лечение в стационаре, допплерометрия и КТГ (кардиотокография) плода каждые 5-7 дней, при ухудшении состояния – ежедневно.
2 степень: нарушение кровотока в артериях матки и пуповины.
При отсутствии лечения переходит в 3 степень примерно через 1-1,5 недели.
Тактика:лечение в стационаре, допплерография и КТГ плода каждые 2 дня, при ухудшении состояния ребенка и сроке более 32 недель – экстренное оперативное родоразрешение.
3 степень: критическое нарушение кровотока сосудов пуповины при нормальном или нарушенном кровотоке в маточных артериях.
Тактика: экстренное родоразрешение.
Допплерометрия показана всем женщинам, начиная с 16-18 недель – при осложненном течении, и на сроке 20-22 недели – при нормально протекающей беременности.
Не занимайтесь самолечением! При подозрении на ухудшение маточно-плацентарного кровотока немедленно обратитесь за помощью к врачу, ведь счет может идти не на дни, а на часы. Легкой вам беременности и родов!

Гемодинамические нарушения при беременности
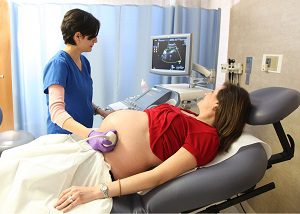
Во время беременности крайне важно регулярно следить за состоянием здоровья будущей мамы и развитием малыша. Одним из самых информативных методов диагностики является допплерометрия. Это исследование позволяет визуализировать движение крови по сосудам, что дает врачу возможность оценить кровоток в артериях матки и пуповине, а также проверить, достаточно ли кровью снабжается плацента. Кроме того, оно помогает определить, нормально ли осуществляется кровоснабжение церебральных сосудов и аорты ребенка. Будущей маме следует как можно скорее пройти допплерографическое исследование по рекомендации врача, не откладывая это на потом. Гемодинамические нарушения во время беременности, такие как недостаточное кровоснабжение в системе мать-плацента-ребенок, являются одной из основных причин перинатальной заболеваемости и смертности.
Плацентарный кровоток при беременности, нарушение его функционирования
Плацента – часть плодного яйца, которая объединяет две сосудистые системы: беременной и ребенка. Основной функцией плаценты является перенос питательных веществ и кислорода из организма матери в организм малыша, с последующим выведением в обратном направлении продуктов жизнедеятельности плода. Кровеносные системы женщины и ребенка в плаценте не смешиваются, их разделяет мембрана, которая также выполняет функции барьера, не пропускающего к плоду вредные вещества или вирусы.
В некоторых случаях у женщины развивается плацентарное нарушение при беременности. Это состояние приводит к ухудшению исполнения эндокринной, транспортной, метаболической, трофической функций плаценты. Когда плацента «работает» не на полную мощность, обмен веществ между организмами матери и ребенка происходит не на должном уровне, что чревато развитием негативных последствий для плода.
Во время беременности нарушения в плодово-плацентарной системе кровообращения могут быть вызваны следующими причинами: повышение артериального давления, развитие пневмонии, внутриутробной инфекции, тромбоза, гипоксии плода, наличие у женщины в анамнезе гинекологических заболеваний, самопроизвольных прерываний беременности, абортов.
Диагностика
Наиболее полное представление о кровообращении между маткой и плодом можно получить с помощью допплерографического исследования, которое рекомендуется проводить всем беременным женщинам трижды на протяжении беременности.
- оценить скорость кровотока по движению форменных элементов;
- определить направление кровотока в артериях и венах;
- зафиксировать изменения до появления клинических симптомов.
Все изменения отображаются на экране, измеряются с помощью специальных датчиков и могут быть сохранены в нужном формате. Сравнивая полученные данные с нормальными показателями, врач делает вывод о наличии патологии. Нарушения могут быть обнаружены на любом уровне в сосудах. У врача есть возможность назначить лечение и оценить его эффективность на следующем обследовании.
Одной из разновидностей допплерографии является допплерометрия. Она назначается в следующих случаях:
- наличие сопутствующих заболеваний у матери;
- подозрение на преждевременное старение плаценты и нарушение ее барьерной функции;
- признаки многоводия или маловодия;
- предварительные данные о задержке внутриутробного развития или наличии врожденных аномалий у плода;
- наличие генетических заболеваний в анамнезе;
- клинические проявления гипоксии плода.
В ходе обследования можно выявить:
- истончение плаценты;
- увеличение площади ее разрастания;
- наличие внутриутробного инфицирования.
Степени тяжести гемодинамических нарушений
Врачи-гинекологи различают три степени тяжести гемодинамических плацентарных нарушений:
- Первая степень. В данном случае происходит нарушение плодово-плацентарного кровотока в артерии пуповины. Но критических значений оно не достигает, состояние здоровья и развития ребенка удовлетворительное. Во многих случаях к появлению этого вида нарушений беременности приводит внутриутробная инфекция.
- Вторая степень. Это состояние характеризуется нарушением гемодинамики ребенка. Скорость кровотока через сердечные клапаны плода снижается на 50%, уменьшаются показатели диастолической функции желудочков, наблюдается патологическое движение крови в аорте и артериях пуповины, диагностируется нарушение кровообращения в сосудах головного мозга.
- Третья степень. Гемодинамические нарушения во время беременности в этой степени являются критическими. Наблюдается ярко выраженная гипоксия плода, патологическая перестройка внутрисердечной гемодинамики, снижение диастолического кровотока.
Лечение
Методы лечения нарушений плацентарного кровотока разрабатываются индивидуально и зависят от конкретной причины, вызвавшей проблему. В большинстве случаев в терапевтический план включают Магне B6, который помогает нормализовать кровообращение и снижает тонус матки, а также Но-шпу для расширения спазмированных сосудов.
При своевременной диагностике и адекватной терапии у беременных женщин, страдающих от нарушений плацентарного кровотока, можно значительно снизить риск гибели плода. Например, при первой степени нарушений перинатальная смертность составляет 6,1%, при второй – 26,7%, а при третьей – 39,3%. Кроме того, 35,5% новорожденных, чьи матери имели первую степень гемодинамических нарушений, нуждаются в интенсивной терапии, 45,5% детей от женщин со второй степенью и 88,2% малышей от беременных с третьей степенью.
Профилактика нарушений кровотока во время беременности
Все женщины, которые хотят без осложнений выносить беременность и родить здорового ребенка, должны понимать, что во многом от них зависит то, как будет протекать их интересное положение. Гинекологи рекомендуют будущим мамам пересмотреть свой рацион питания и составить его таким образом, чтобы он содержал как можно больше витаминов и микроэлементов. Если у будущей мамы нет отеков, то ей необходимо выпивать 1-1,5 литра жидкости в сутки.
Чтобы избежать во время беременности нарушений кровообращения в плаценте необходимо стараться контролировать прибавку в весе, она не должна превышать показатель 10 кг. Ведь при излишней массе тела у женщины в положении повышается артериальное давление и ухудшается кровообращение.
ГДН при беременности: что это, в чем опасность
Плацента – это орган, который начинает формироваться к концу первого триместра беременности. Ее основная функция заключается в защите и поддержании здоровья ребенка. Для полноценной работы плаценты и нормального роста малыша необходимы кислород и питательные вещества, которые поступают из крови матери. Мониторинг маточно-плацентарного кровотока (МППК) осуществляется с помощью допплерометрии.
Анатомия сосудистой системы плаценты довольно сложна. Кровь матери проникает в плацентарную полость, однако не смешивается с клетками плода.
Изменения в гемодинамике фетоплацентарного кровотока могут привести к серьезным проблемам, таким как острая плацентарная недостаточность. Нехватка плацентарной функции может вызвать множество негативных последствий, усложнить течение беременности, повлиять на исход родов и отразиться на здоровье плода.
При наличии гипоксически-ишемической недостаточности (ГДН) возникает дефицит кислорода, что приводит к недостаточному поступлению необходимых питательных веществ, нарушая развитие ребенка и вызывая синдром задержки роста.
В самых тяжелых случаях это может привести к антенатальной смерти или серьезным нарушениям, поскольку происходит гибель нервных клеток головного мозга.
Плацентарный кровоток при беременности: нарушение его функционирования
Симбиоз «мать и дитя» связаны двумя артериями (левой и правой) и одной веной пуповины.
Микроэлементы и кислород проникают в амниотическую жидкость к малышу через специальное отверстие. Патогенные вирусы и бактерии проникают в венозную систему и провоцируют фагоцитоз.
Гемодинамика может нарушиться в любом из сосудов.
Причины нарушенной фетоплацентации делят на экзогенные (внешние) и эндогенные (внутренние) факторы.
К экзогенным относятся:
- неправильное питание;
- нездоровый образ жизни;
- курение;
- алкогольная зависимость;
- влияние производственного фактора;
- возраст пациентки;
- физические нагрузки.
- наследственная мутация;
- хромосомная поломка;
- аномалии строения детородных органов;
- наследственные заболевания крови;
- эндокринные патологии;
- хронические заболевания внутренних органов;
- неблагоприятный акушерский или гинекологический анамнез;
- ИППП;
- воспалительные и инфекционные процессы в ранние сроки гестации.
Такие состояния как гипертония и склонность к образованию тромбов являются провокационными факторами. Формирование нарушения ГД во время беременности связано с изменением морфологических особенностей сосудистой системы.
Внешние клинические признаки при ГДН отсутствуют, иногда может развиться поздний гестоз по причине нарушения кровотока.
Специфических признаков патологии нет, диагноз ставит акушер-гинеколог, опираясь на ряд диагностических анализов.
Диагностирование
Несмотря на отсутствие явных симптомов, фетоплацентарную недостаточность можно диагностировать без особых трудностей. При каждом визите к врачу-гинекологу специалист измеряет объем и окружность живота, а также прослушивает сердцебиение плода. Если внешние параметры остаются стабильными, но частота сердечных сокращений плода изменяется, это может указывать на недостаток кислорода, что затрудняет его полноценный рост и развитие.
Подтверждение или опровержение диагноза возможно с помощью ультразвукового исследования и допплерографии.
Процедуры диагностики ГДН включают:
- осмотр гинекологом;
- допплерографию, которая позволяет оценить скорость кровотока и выявить возможные нарушения;
- УЗИ плода и плаценты для обнаружения изменений, таких как задержка развития, преждевременное старение, ширина оболочки, наличие инфекций или генетических аномалий;
- лабораторные исследования, включая коагулограмму, анализ на гормоны и Д-димер;
- кардиотокографию (КТГ) плода.
УЗИ и допплерометрия проводятся трижды в течение беременности (при нормальном течении) – в конце первого триместра, а также в середине второго и третьего триместров. Диагностика нарушений маточно-плацентарного кровотока необходима для определения степени патологического процесса. Выделяют следующие степени ГДН:
- 1 степень диагностируется при начальных изменениях в одной из сосудистых систем. Она корректируется с помощью медикаментов и не требует досрочного родоразрешения. Делится на два подвида: «а» и «б». При 1а степени наблюдаются начальные расстройства гемодинамики без признаков гипоксии. Для 1б характерно изменение взаимодействия между плодом и плацентой. Это явление распространено и встречается у 80% пациенток. 1 степень поддается лечению, и беременность имеет хорошие шансы на продолжение;
- 2 степень сопровождается нарушением кровотока в аорте плода, маточной и пуповинной артерии. Уровень необходимых веществ значительно снижается, и плод испытывает острую гипоксию. Патологический процесс нестабилен и может быстро перейти в третью, крайнюю стадию. При отсутствии положительного эффекта от лечения может потребоваться досрочное родоразрешение;
- 3 степень – это тяжелая форма плацентарной недостаточности. Лечение не проводится, и требуется экстренное кесарево сечение для спасения жизни ребенка, однако прогноз родов часто оказывается неблагоприятным. Критические изменения затрагивают головной мозг плода и сердечную мышцу.
Лечение данной патологии осуществляется консервативно с использованием пероральных и парентеральных методов. Основное внимание уделяется витаминотерапии и применению антикоагулянтов. Беременным рекомендуется соблюдать постельный режим, а дополнительной терапией могут стать процедуры по насыщению кислородом, такие как кислородные коктейли и барокамеры.
Основная цель при нарушении кровотока в плаценте – продлить беременность до 37 недели. Самолечение в данном случае строго запрещено.
Профилактика
Действия профилактического характера начинаются с подготовки к зачатию и продолжаются до родов. Они включают в себя:
-
- Правильная подготовка к беременности, включающая в себя устранение экстрагенитальных и гинекологических патологий, переведение хронических заболеваний в состояние ремиссии, постановка будущей матери на учет к акушеру-гинекологу, для мониторинга состояния и получения соответствующих рекомендаций.
- На протяжении всей гестации будущая мать должна получать полноценное питание, с соблюдением пропорций белков, жиров и углеводов, дополненное витаминотерапией. При необходимости рацион должен быть дополнен пищевыми добавками вроде препарата ламинолакт.
- Применение препаратов с целью поддержания сбалансированного тканевого обмена и окислительно-восстановительных процессов, если будущая мать входит в группу риска. Могут использоваться антиоксиданты и гепатопротекторы.
- При появлении выраженной отечности женщине советуют поддерживать потребление жидкости на уровне 1-1,5 л в сутки, но не меньше.
- Если у женщины наблюдаются отклонения в работе нервной системы, что наиболее часто присутствует у астеников с высоким уровнем тревожности, ей рекомендуют ноотропные препараты и слабые успокоительные средства.
- Часто встречающиеся нарушения сна у беременных корректируют при помощи различный комплексных фитопрепаратов, в основе которых мелиса.
- Если у беременной имеется вегетососудистая дистония, имеющая гипотонический тип, то ей рекомендованы адаптогены.
- На протяжении всего вынашивания ребенка беременная должна исключить любые контакты с инфекционными больными.
Патология маточно-плацентарного кровотока – серьезное осложнение беременности, которое не может быть излечено в домашних условиях, без помощи специалиста. Беременной необходим постоянный мониторинг у врача, чтобы повысить шансы появления на свет здорового новорожденного естественным путем. В случае же несвоевременного выявления, нарушения предписаний специалиста или отказа от терапии значительно повышается риск формирования опасных заболеваний плода и новорожденного или вовсе летального исхода для ребенка.
В чем риски для ребенка при беременности нарушения маточно-плацентарного кровотока 1-а, 1-б, 2 или 3 степени, когда после гемодинамики отправляют на роды
Малая симптоматика и сложность в методах обнаружения патологии в кровотоке сосудистого русла, объединяющего матку с плацентой, требует и от будущей матери, и от курирующего ее врача четкого понимания структуры патологии. При своевременной диагностике и раннем начале терапии значительно повышаются шансы на естественное завершение беременности для матери и ребенка.
Нарушение маточно-плацентраного кровотока: опасность и признаки патологии, диагностика и лечение
Любые отклонения в гемодинамике во время беременности могут представлять серьезную угрозу для формирования и здоровья плода в будущем. Патологии кровообращения в сосудистой системе матки и плаценты являются одними из наиболее распространенных проблем, которые могут негативно сказаться как на состоянии матери, так и на состоянии ребенка.
Поэтому крайне важно минимизировать все возможные факторы риска, способные вызвать изменения в кровотоке, который соединяет мать, плаценту и плод. В случае возникновения нарушений необходимо незамедлительно начать терапевтические мероприятия.
Нарушение маточно-плацентарного кровотока плода: насколько это опасно
Изменения в циркуляции крови сосудистому руслу, объединяющему матку с плацентой, считается довольно опасным состоянием, в связи с тем, что оно может привести к ряду осложнений:
- Гипоксии, приводящей к задержке в процессах формирования и развития плода.
- Инфицированию ребенка в утробе.
- Формированию аномалий развития ребенка.
- Гибели плода, особенно при появлении нарушений после первого триместра, когда патология завершается самопроизвольным выкидышем.
Причины
Этиология нарушений кровообращения в системе матки и плаценты охватывает множество факторов, которые можно разделить на эндогенные (внутренние) и экзогенные (внешние). К эндогенным причинам, способствующим патологии, относятся:
- Низкое прикрепление плаценты в матке, что приводит к недостаточному кровоснабжению плода.
- Поздний токсикоз, который поражает мелкие сосуды матки и нарушает микроциркуляцию.
- Анемия у беременной, вызывающая увеличение скорости кровотока и нехватку кислорода и питательных веществ для тканей.
- Резус-конфликт между матерью и плодом, который может вызывать анемию у ребенка и нарушения в его иммунной системе.
- Аномальное развитие пуповинных артерий.
- Многоплодная беременность, при которой плоды испытывают дефицит питательных веществ.
- Анатомические аномалии матки, которые могут сжимать плод и сосуды, обеспечивающие его питание и плаценту.
- Эндокринные расстройства, такие как диабет, негативно влияющие на состояние сосудов.
- Гинекологические заболевания, например, эндометриоз или миома матки, требующие лечения еще до зачатия.
- Заболевания сосудистой системы у матери, такие как гипертония.
- Наличие у женщины венерических заболеваний.
- Генетические аномалии.
Среди экзогенных факторов, способных вызвать нарушения гемодинамики, можно выделить:
- Инфекции бактериального и вирусного происхождения, которые могут проникать в плаценту.
- Воздействие неблагоприятных факторов, таких как стресс, чрезмерные физические нагрузки, ионизирующее излучение и некоторые медикаменты.
- Вредные привычки у матери.
Также существуют социально-бытовые факторы, которые могут способствовать развитию патологий в кровообращении в системе сосудов матки и плаценты:
- Возраст женщины старше 30 лет или младше 18 лет.
- Неполноценное питание.
- Профессиональные вредности.
- Психоэмоциональные нагрузки.
Классификация по степени тяжести
Основная классификация изменений кровотока по сосудистому руслу матки и плаценты разделяет патологию по степени тяжести, руководствуясь локализацией изменений в сосудах.
1 степень
Она подразделяется на 1а и 1б. А – это расстройство гемодинамики, которое наблюдается в одной из маточных артерий, при этом другие сосуды остаются без изменений. Данное состояние не приводит к значительным нарушениям в питании плода. Б – касается кровообращения в пупочной вене, при этом маточные артерии остаются неизменными.
2 степень
В этом случае изменениям подвергается вся система сообщения сосудов плода, плаценты и матери, но недостаток кислорода для ребенка не сильно выражен.
3 степень
Это серьезное состояние, при котором показатели гемодинамики значительно ухудшаются. Плод не получает необходимого количества кислорода, а также снижается уровень поступления жизненно важных веществ. Данная патология может привести к гибели плода в утробе или к самопроизвольному выкидышу.
Виды нарушения тока крови по маточно-плацентарной системе
В соответствии с тем, на каком сроке вынашивания ребенка, развилось изменение в кровообращении между маткой и плацентой, выделяют 2 вида патологии.
Первичная
Данная ситуация наблюдается в первом триместре беременности. Основными факторами, вызывающими изменения, являются нарушения, связанные с имплантацией, а также с формированием или прикреплением плаценты в маточной полости.
Вторичная
Может проявиться в любой период после 16 недели развития эмбриона. Ее появлению способствует воздействие внешних факторов или некоторые болезни матери, например, высокое давление, диабет или другая патология, влияющая на сосудистое русло.
Клиническая картина нарушений тока крови
Симптомы нарушений кровообращения зависят от степени выраженности изменений в сосудистой системе. У самой беременной женщины признаки патологии могут отсутствовать или проявляться лишь в виде гестоза. Часто проблемы с гемодинамикой обнаруживаются, когда женщина проходит обследование из-за риска выкидыша или преждевременных родов, что может проявляться следующими симптомами:
- Боль в области живота и паха.
- Появление кровянисто-слизистых выделений из влагалища.
У беременных с подобными нарушениями во время беременности может возникать или обостряться кольпит.
Симптоматика нарушений гемодинамики у плода более выражена. При развитии гипоксии наблюдается снижение частоты движений ребенка. Во время осмотров у акушера-гинеколога специалист может заметить изменения в частоте сердцебиения плода, как в сторону увеличения, так и уменьшения. Также врач может обратить внимание на несоответствие объема живота и высоты дна матки сроку беременности.
Диагностика нарушений на разных уровнях тяжести
Для выявления патологии маточно-плацентарного тока крови используется 3 способа, независимо от степени развития изменений:
- Лабораторный анализ сыворотки крови будущей матери.
- Ультразвуковая диагностика (УЗИ).
- Кардиотокография (КТГ).
Лабораторная диагностика подразумевает определение концентрации нескольких гормонов: эстриола, хорионического гонадотропина (ХГЧ) и плацентарного лактогена. Также проводится исследование ферментативной активности – оценивается окситоциназа и термостабильная щелочная фосфатаза.
УЗИ помогает специалисту определить размеры плода и то, насколько они соответствуют сроку гестации. Оценивают:
- Где локализована плацента, какова ее толщина, соответствует ли ее зрелость имеющимся сроку вынашивания ребенка.
- Объем околоплодных вод.
- Правильно ли сформировалась пуповина.
- Наличие или отсутствие патологических компонентов в плаценте.
Все эти характеристики помогают выявить наличие или отсутствие патологий в кровотоке, а также торможение процессов развития плода.
Чтобы оценить функционирование сердца и всей сосудистой системы ребенка в утробе используется КТГ. В сравнении с прослушиванием сердцебиения с помощью акушерского стетоскопа, этот вариант более точен. Он позволяет быстро выявить тахикардию или брадикардию, вызванную гипоксией
Выбор времени и способа ведения родов
Если у женщины выявлена первая степень изменений в кровотоке, независимо от того, относится ли это к подтипу А или Б, беременность продолжается, и роды проводятся естественным образом.
При наличии патологии второй степени состояние считается пограничным и требует регулярного наблюдения. В таких случаях стараются максимально продлить беременность, чтобы успела развиться дыхательная система плода и выработаться сурфактант, необходимый для нормального дыхания новорожденного.
Если лечение оказывается недостаточно эффективным или у беременной диагностирована третья степень нарушений, специалисты принимают решение о необходимости срочного оперативного родоразрешения.
Какие могут развиться экстренные ситуации
При патологии сообщающейся сосудистой системы матки с плацентой 2-3 степени тяжести могут возникнуть ситуации, требующие экстренного начала терапевтических мер:
- Острая гипоксия плода.
- Формирования пороков сердца или других аномалий у ребенка, не совместимых с жизнью или ставящие под угрозу жизнедеятельность новорожденного.
- Отслойка или преждевременное старение плаценты.
- Гибель плода в утробе.
Каждая из этих ситуаций решается в соответствии с состоянием женщины и ребенка, сроком гестации и степенью угрозы для плода и матери.
Прогноз для ребенка
На начальном этапе изменений в кровообращении между сосудами матки и плаценты может произойти внутриутробная гибель плода или спонтанный выкидыш. Однако, если нарушение кровотока было обнаружено вовремя и начаты соответствующие лечебные процедуры, беременность можно продлить до 37 недели, что дает женщине возможность родить здорового малыша.
Чем грозит нарушение кровотока при беременности и какие последствия могут быть для ребенка?
Гормональный фон беременной девушки претерпевает сильные изменения. В женском организме образуется абсолютно новый, доныне ему несвойственный, круг кровообращения. Он позволяет малышу получать питательные вещества и избавляться от переработанных продуктов.
Благодаря плаценте плод надежно защищен от вирусов и инфекций. Именно она обеспечивает связь кровеносных систем матери и ребенка. Защитная оболочка между ними предотвращает смешивание крови соседствующих кровотоков.
Когда нарушается их взаимодействие, что может произойти по различным причинам, у мамы диагностируется плацентарная недостаточность. Эта патология являет собой нарушение кровотока при беременности последствия для ребенка и матери в результате которого могут быть крайне негативными.
Вот почему врачи рекомендуют женщинам в положении своевременно проходить обследования на кровообращение в сосудах ребенка, в трубах матки и пуповине. Важно понимать, по каким причинам может нарушиться кровоток при беременности и как это предотвратить.
Нарушение кровотока во время вынашивания ребенка: причины патологии
Определить наличие деформаций в маточной трубе, артериях или плаценте у беременной женщины позволяет процедура ультразвукового исследования с допплерометрией. Этот метод помогает выявить сосудистые проблемы, а также оценить, насколько эффективно к ребенку поступают необходимые питательные вещества и кислород.
Плацентарная недостаточность — довольно распространенное явление среди беременных, поэтому каждой будущей маме важно понимать, какие факторы могут нарушить кровоток и с чем это может быть связано.
В медицинской практике выделяют следующие причины:
- беременность в очень молодом или, наоборот, в зрелом возрасте;
- короткий промежуток времени между последними родами и текущей беременностью;
- токсикоз на поздних сроках;
- наличие сахарного диабета;
- заболевания почек;
- различные образования в матке;
- наличие внутриутробной инфекции;
- история абортов или выкидышей;
- многоплодная беременность;
- дефицит железа в организме будущей матери;
- аномальное расположение плаценты;
- несовместимость по резус-фактору;
- проблемы со свертываемостью крови.
Причины плацентарной недостаточности и ее последствия тесно связаны между собой.
Классификация патологии
Заболевание имеет четкую классификацию по степени нарушения кровотока. При беременности 1-ой степени патологии наблюдаются незначительные деформации и у женщины есть время для устранения нарушений и полного восстановления здоровья. При первой степени могут быть диагностированы два вида нарушения кровотока — 1а и 1б.
В первом случае наблюдается деформация на маточно-плацентарном уровне. В 90% зафиксированных в медицине случаев патологический процесс проявляется в замедленном формировании ребенка. При беременности 1б сбивается плодово-плацентарное кровообращение.
Процесс развития плода замедляется только у 80% пациенток. Нарушение кровотока на обоих уровнях — маточно- и плодово-плацентарном — происходит при развитии патологии 2 степени. Самой опасной считается третья степень заболевания, при которой возможны случаи, когда кровоток начинает циркулировать в обратную сторону.
Проще всего исправить нарушение маточно-плацентарного и плацентарно-плодового кровотока 1а и 1б разновидности первой степени, так как для лечения этих заболеваний в запасе у беременных есть достаточно времени. Вот почему женщинам в положении нужно регулярно проходить обследования для своевременного обнаружения существующих патологий.
Беременным полезно будет ознакомиться с книгой «Как выносить и родить здорового малыша». Понедельное руководство по беременности и родам прямо из уст акушерки от автора Клемми Хупер.
Симптомы нарушения кровотока: как выявить дома?
Выявить патологию самостоятельно достаточно трудно. Только специализированное оборудование в медицинских учреждениях способно с полной уверенностью диагностировать нарушения кровообращения в плаценте, маточных артериях или пуповине.
Тем не менее, существуют определенные симптомы, которые могут свидетельствовать о развитии плацентарной недостаточности, среди которых:
- повышение артериального давления;
- наличие белка в моче;
- значительное увеличение массы тела;
-
отеки в области голеней;
-
замедленный рост живота;
- поздний токсикоз;
- повышенная двигательная активность плода.
Нарушения кровотока в плаценте могут возникать как на ранних, так и на поздних сроках беременности, однако чаще всего они наблюдаются во втором и третьем триместрах. В некоторых случаях проблемы с кровообращением у беременной женщины могут быть выявлены на 40 неделе. В таких ситуациях пациентка находится под постоянным контролем врачей в стационаре до момента родов.
Как и чем лечить нарушение движения крови?
Самым безобидным и легко устранимым считается нарушение маточно-плацентарного кровотока типа 1а первой степени. Опасно ли для жизни малыша и матери две последние степени заболевания, то отзывы тех, кто рожал с диагностируемым нарушением кровотока, подтверждают появление на свет здоровых детей.
И все благодаря правильному лечению, которое состоит из следующих процедур:
- назначается препарат для улучшения микроциркуляции и кровотока при беременности. На первых этапах выписывают Хофитол, а в случае его неэффективности назначают Актовегин или Пентоксифарм;
- для улучшения прохождения крови по сосудам выписывают Курантил;
- с целью расширения сосудов — Но-Шпу или Дротаверин;
- магнезия в виде капельницы или для приема перорально при нарушении кровотока назначается с целью снижения тонуса матки и улучшения движения крови;
- Токоферол и Аскорбиновая кислота необходимы для устранения негативных последствий.
Как вылечить нарушение движения крови знают только опытные врачи, поэтому беременной предлагают госпитализацию, постельный режим и постоянное наблюдение в больнице. Только медикаментозное лечение в клинике может дать нужный результат, поэтому не рекомендуется заниматься самолечением и пользоваться народными средствами в домашних условиях.
Последствия нарушения кровотока у женщины в положении
Необходимо осознавать, какие последствия могут возникнуть из-за запоздалой диагностики заболеваний или их неверного лечения. В подобных ситуациях возможно возникновение отслойки плаценты, позднего токсикоза, прерывания беременности, гипоксии плода и даже развитие сердечных пороков.
Профилактические меры
Чтобы не допустить развития каких-либо патологий во время беременности, в том числе и нарушения кровотока, женщинам в положении нужно избегать негативных эмоций, физических перенапряжений и стрессовых ситуаций. Важно исключить вредные привычки. Нужно следить за питанием, включить в ежедневный рацион злаки, фрукты, зелень, овощи и орехи.
Полезными будут регулярные прогулки на свежем воздухе и занятия гимнастикой для беременных. Спать нужно на левом боку. Комфортные условия во время ночного и дневного отдыха обеспечит U-образная подушка для беременных и кормящих «Body Pillow».
Выводы
Важно подчеркнуть, что при нарушении кровообращения у женщины на 32-40 неделе беременности необходимо обратиться за медицинской помощью и лечь в больницу. Не стоит игнорировать основные рекомендации, так как это может привести к серьезным последствиям. В случае возникновения экстренной ситуации следует немедленно вызвать скорую помощь и отправиться в медицинское учреждение.
Нарушение маточно-плацентарного кровотока при беременности
Беременные женщины и их родные обычно ожидают от УЗИ-обследования одного ответа — каков пол ребенка. Для врача акушера-гинеколога метод исследования необходим, чтобы вовремя выявить нарушение кровотока при беременности, неправильное развитие плода.
От этого зависит план ведения и тактика родоразрешения. Чтобы понять механизмы нарушения, необходимо рассмотреть возможности системы кровообращения между матерью и ребенком.
Структура маточно-плацентарного кровотока
Мать и ребенок связаны не только плацентой, но и сложной сетью кровеносных сосудов. Поэтому общее кровообращение принято делить на уровни, которые не могут функционировать отдельно друг от друга, а действуют только в едином комплексе.
- Плацента является центральным элементом этой системы. Она отвечает за «всасывание» питательных веществ из материнской крови через ворсинки, проникающие в стенку матки. При этом кровь матери и ребенка не смешивается. Специальные клетки формируют гематоплацентарный барьер, который служит серьезным препятствием для ненужных веществ, попадающих к плоду. Через этот барьер отработанная кровь возвращается в венозную систему матери.
- Вторую часть кровотока составляют ветви маточных артерий. В обычном состоянии до беременности они находятся в расслабленном состоянии и называются спиральными. Однако с первого месяца беременности в них происходит утрата мышечного слоя, который может вызывать спазмы. К четырем месяцам артерии трансформируются в полноценные сосуды, наполненные кровью и направляющиеся к плаценте. Этот механизм, необходимый для питания плода, может стать опасным при маточных кровотечениях, так как стенки сосудов уже не способны сокращаться.
- Третий путь кровотока образуют сосуды пуповины. В их составе находятся две артерии и одна вена. Они соединяют ребенка с плацентой и формируют плодово-плацентарный круг. Снижение кровотока на этом уровне может нанести серьезный вред плоду.
Как нарушается плацентарное кровообращение
Плохой кровоток, связанный с плацентой, называют плацентарной недостаточностью. Она может возникнуть на любом сроке беременности в двух формах.
Острая появляется внезапно, даже в родах, не зависит от срока беременности. Плод впадает в состояние гипоксии (кислородной недостаточности), что угрожает ему гибелью.
Основные патологические механизмы этого состояния:
- преждевременная отслойка плаценты;
- инфаркт в связи с тромбообразованием.
Хроническая чаще осложняет течение беременности после 13-недельного срока. Симптомы проявляются в третьем триместре. Механизм формирования — раннее старение плаценты из-за отложения фибрина на ворсинах.
Негативные последствия в таких условиях в зависимости от степени нарушения могут привести к неминуемой гибели плода.
Причины нарушения кровотока при беременности
Нарушение кровотока между маткой и плацентой может быть вызвано множеством факторов. К ним относятся различные заболевания матери:
- расстройства нейроэндокринной системы (сахарный диабет, болезни щитовидной железы и надпочечников, изменения в гипоталамусе);
- легочные заболевания (эмфизема, бронхиальная астма);
- проблемы с сердечно-сосудистой системой, возникающие из-за пороков развития, последствий гипертензии или предрасположенности к гипотонии;
- заболевания почек (хронический нефрит, пиелонефрит, особенно в стадии почечной недостаточности);
- анемия, связанная с нехваткой железа или витаминов;
- состояния, при которых наблюдается повышенная свертываемость крови, что может привести к образованию тромбов в сосудах плаценты;
- острые или обострения хронических инфекций, которые могут вызывать воспаление в плаценте, отек сосудов и снижение кровотока, что в первом триместре может привести к выкидышу.
Патологии матки создают условия для недостаточного кровотока:
- любые изменения в слоях матки (миометрии, эндометрии);
- аномалии развития (например, «двурогая» или «седловидная» матка);
- недоразвитие (гипоплазия);
- опухоли из мышечной ткани (миомы), особенно у первородящих женщин старше 35 лет; в более молодом возрасте небольшие миомы могут не оказывать значительного влияния на кровоток.
К факторам, способствующим недостаточному кровотоку, относятся неблагоприятные условия во время беременности:
- многоплодие;
- резус-конфликт;
- гестоз;
- тазовое предлежание плода;
- аномальное предлежание плаценты.
Риск нарушения кровотока также увеличивается при:
- наличии предыдущих абортов;
- курении, алкоголизме и наркомании у матери;
- постоянном стрессе, связанном с социальной или бытовой нестабильностью;
- неправильном питании женщины.
Виды хронической плацентарной недостаточности
В зависимости от развития последствий для плода и способностей организма матери к приспособлению различают 4 формы или стадии хронической плацентарной недостаточности:
- компенсации — материнский организм вполне защищает плод улучшением кровотока по другим путям, и ребенок не ощущает недостатка в кислороде, развивается нормально, рождается в срок и хорошо развивается;
- субкомпенсации — мать не в состоянии полностью компенсировать недостаток питания, и плод отстает в развитии, появляется риск осложнений, врожденных пороков;
- декомпенсации — сопровождается полным нарушением механизмов приспособления, нормальная беременность невозможна, у плода возникают серьезные пороки, несовместимые с жизнеспособностью, очень вероятна гибель во внутриутробном состоянии;
- критическая — из-за тяжелых изменений в строении плаценты дальнейшее вынашивание плода невозможно, происходит неизбежная гибель, любое лечение неэффективно.
Какие степени нарушения кровотока вызывает плацентарная недостаточность?
Сравнение клинических симптомов и результатов ультразвукового исследования позволило выделить три степени нарушений кровообращения между матерью и плодом.
Первая степень характеризуется незначительными изменениями на уровне маточно-плацентарного кровотока, предоставляя около месяца для лечения и полного восстановления без негативных последствий. В этой категории выделяются два подтипа:
- Iа — наблюдается снижение только маточно-плацентарного кровотока, в то время как плодово-плацентарное кровообращение остается неизменным. В 90% случаев это проявляется замедлением развития плода.
- Iб — нарушается плодово-плацентарное кровообращение, тогда как маточно-плацентарное функционирует нормально. В этом случае задержка в развитии плода наблюдается несколько реже — в 80% случаев.
Вторая степень подразумевает нарушения как в маточных, так и в пуповинных сосудах, что может привести к гипоксии, угрожающей жизни плода.
Третья степень характеризуется критическими показателями кровообращения, при которых возможно даже обратное направление кровотока (реверс).
Для врачей-клиницистов такая классификация предоставляет возможность точно оценить степень нарушений и выбрать наиболее эффективную стратегию лечения.
Симптомы нарушения кровотока
Если нарушенный кровоток компенсируется, то женщина не ощущает никаких отклонений, а узнает о них только после обследования.
Выраженные проявления возникают при острой форме и хронической декомпенсации:
- двигательная активность плода резко возрастает или совершенно исчезает (при сроке в 28 недель нормальное развитие сопровождается десятью шевелениями за сутки), этот симптом требует немедленного обращения к акушеру-гинекологу;
- медленное увеличение окружности живота, выявляемое при ежемесячном осмотре и измерении в женской консультации (связан с излишним образованием или недостатком околоплодных вод);
- поздний токсикоз;
- повышенное артериальное давление;
- большая прибавка в весе;
- отеки на голенях;
- появление белка в моче.
Лечение патологии
Сохранение беременности с помощью консервативного лечения возможно при первой степени нарушенного кровотока Iа и Iб. Вторая степень считается пограничной, а третья требует немедленного оперативного вмешательства для родоразрешения.
Лечение основывается на понимании патогенеза нарушений. Для достижения положительных результатов необходимо воздействовать на все аспекты:
- При легких нарушениях микроциркуляции рекомендуется применение Хофитола, который содержит минерально-растительный состав. В более серьезных случаях назначают Актовегин или Петоксифилин.
- Если у матери наблюдается предрасположенность к тромбообразованию и нарушению агрегационных свойств крови, то целесообразно использовать препараты, такие как Курантил и Трентал. Они способствуют улучшению кровотока в сосудах.
- При низком артериальном давлении применяются Венофундин, Стабизол и РеоХЕС.
- Для снятия спазмов сосудов используются сосудорасширяющие средства, такие как Но-шпа и Эуфиллин в инъекциях.
- Рекомендуется снизить тонус матки с помощью Магнезии и препарата Магне В6, что способствует улучшению кровотока благодаря антигипоксическому эффекту.
- Витаминные комплексы с антиоксидантными свойствами помогают устранить негативные последствия, включая витамин Е и аскорбиновую кислоту.
Назначение лечебных препаратов должно осуществляться врачом. В случае необходимости женщине может быть предложена госпитализация, что позволяет:
- обеспечить соблюдение постельного режима;
- осуществлять постоянный мониторинг состояния беременности.
Что делать для предупреждения нарушений кровотока?
Гинекологи призывают женщин из групп риска заранее готовить себя к беременности, не допускать внеплановое зачатие.
На фоне уже возникшей беременности рекомендуется:
- избегать эмоциональных и физических перегрузок;
- исключить вредные привычки;
- организовать для беременной полноценное питание;
- следить за ежедневными прогулками, пребыванием в проветренном помещении;
- заниматься специальной гимнастикой для беременных, упражнениями из йоги;
- контролировать массу тела, проводить ежемесячное взвешивание и измерение окружности живота;
- считается более полезным сон на левом боку, это положение позволяет снизить давление на нижнюю полую вену, которая проходит справа от матки, но в некоторых случаях при застое в почках сон на правом боку улучшает отток от этих важных органов.
Современные методы диагностики и подхода к ведению беременных позволяют предупредить тяжелые степени нарушений. Однако немало возможностей зависит от самой женщины и ее желания иметь здорового наследника.
Роль питания и образа жизни в профилактике гемодинамических нарушений при беременности
Питание и образ жизни играют ключевую роль в профилактике гемодинамических нарушений у беременных женщин. Правильный рацион и здоровые привычки могут значительно снизить риск развития осложнений, связанных с нарушением кровообращения и сосудистой системы.
Во-первых, важно обеспечить организм всеми необходимыми питательными веществами. Беременные женщины должны получать достаточное количество витаминов и минералов, таких как железо, кальций, магний и витамины группы B. Эти элементы способствуют нормализации обмена веществ и поддержанию здоровья сердечно-сосудистой системы. Например, железо необходимо для предотвращения анемии, которая может усугубить гемодинамические нарушения.
Во-вторых, следует обратить внимание на баланс белков, жиров и углеводов в рационе. Употребление достаточного количества белка способствует восстановлению тканей и поддержанию нормального уровня гемоглобина. Полезные жиры, содержащиеся в рыбе, орехах и растительных маслах, помогают улучшить состояние сосудов и снизить уровень холестерина. Углеводы, особенно сложные, обеспечивают организм энергией и способствуют нормальному функционированию всех систем.
Кроме того, беременным женщинам рекомендуется избегать избыточного потребления соли и сахара, так как это может привести к задержке жидкости и повышению артериального давления. Вместо этого стоит включать в рацион больше свежих овощей и фруктов, которые богаты клетчаткой и антиоксидантами, способствующими улучшению кровообращения.
Образ жизни также играет важную роль в профилактике гемодинамических нарушений. Регулярная физическая активность, такая как прогулки на свежем воздухе, плавание или занятия йогой, помогает улучшить циркуляцию крови и укрепить сердечно-сосудистую систему. Однако важно учитывать индивидуальные особенности и рекомендации врача, чтобы избежать чрезмерных нагрузок.
Кроме того, беременным женщинам следует избегать стрессовых ситуаций и обеспечивать себе достаточный отдых. Хронический стресс может негативно сказаться на состоянии сосудов и привести к ухудшению гемодинамики. Практики релаксации, такие как медитация и дыхательные упражнения, могут быть полезны для поддержания психоэмоционального равновесия.
Наконец, регулярные медицинские осмотры и контроль за состоянием здоровья помогут своевременно выявить возможные проблемы и принять необходимые меры. Важно следить за артериальным давлением, уровнем сахара в крови и другими показателями, чтобы предотвратить развитие гемодинамических нарушений.
Вопрос-ответ
Что такое гемодинамические нарушения 1 б степени при беременности?
Гемодинамические нарушения 1 б степени при беременности представляют собой изменения в кровообращении, которые могут возникать из-за различных факторов, таких как гормональные изменения, увеличение объема крови и давление на сосуды. Эти нарушения могут проявляться в виде легкой гипотонии или незначительных колебаний артериального давления, но, как правило, не требуют серьезного медицинского вмешательства.
Какие симптомы могут указывать на гемодинамические нарушения у беременных?
Симптомы гемодинамических нарушений могут включать головокружение, усталость, слабость, а также легкие обмороки. Важно отметить, что эти симптомы могут быть связаны и с другими состояниями, поэтому при их появлении рекомендуется обратиться к врачу для диагностики и оценки состояния.
Как можно предотвратить гемодинамические нарушения во время беременности?
Для предотвращения гемодинамических нарушений беременным женщинам рекомендуется следить за своим питанием, поддерживать активный образ жизни, избегать длительного пребывания в одном положении и регулярно проходить медицинские осмотры. Также важно контролировать уровень стресса и обеспечивать достаточный отдых.
Советы
СОВЕТ №1
Важно регулярно проходить медицинские осмотры и следить за своим состоянием. Обсуждайте с врачом любые изменения в самочувствии, чтобы своевременно выявить возможные гемодинамические нарушения.
СОВЕТ №2
Обратите внимание на свой рацион питания. Употребление продуктов, богатых витаминами и минералами, поможет поддерживать нормальное кровообращение и общее состояние здоровья во время беременности.
СОВЕТ №3
Регулярная физическая активность, такая как прогулки на свежем воздухе или специальные упражнения для беременных, может помочь улучшить кровообращение и снизить риск гемодинамических нарушений.
СОВЕТ №4
Не забывайте о важности психоэмоционального состояния. Стресс и тревога могут негативно влиять на гемодинамику, поэтому практикуйте методы релаксации, такие как йога или медитация.