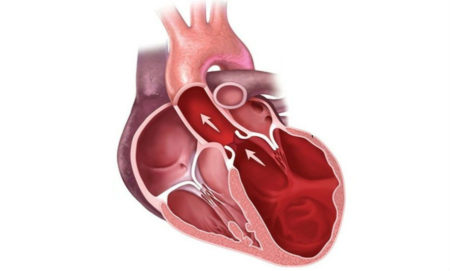
Сердечная недостаточность — состояние, при котором сердце не может эффективно перекачивать кровь, что нарушает функции организма. Важным аспектом, влияющим на качество жизни пациентов, является артериальное давление. В статье рассмотрим связь между артериальным давлением и сердечной недостаточностью, механизмы его изменений и способы контроля давления для улучшения здоровья. Понимание этих аспектов поможет пациентам и их близким лучше справляться с заболеванием и принимать обоснованные решения о лечении.
Давление при ХСН
Несвоевременное лечение многих сердечных заболеваний может привести к развитию сердечной недостаточности, что, в свою очередь, вызывает снижение артериального давления. Сердечный цикл замедляется, и нарушается способность сердца перекачивать необходимый объем крови. Эти изменения в работе сердца приводят к недостаточному поступлению кислорода к внутренним органам. Объем крови, который сердце выбрасывает в сосуды, уменьшается, что также снижает артериальное давление. Подобные процессы могут представлять серьезную угрозу для жизни.
Эксперты в области кардиологии подчеркивают, что артериальное давление играет ключевую роль в управлении сердечной недостаточностью. При этом важно учитывать, что как высокое, так и низкое давление могут негативно сказаться на состоянии пациента. Высокое артериальное давление может усугубить нагрузку на сердце, в то время как низкое может привести к недостаточному кровоснабжению органов и тканей. Специалисты рекомендуют регулярный мониторинг давления и индивидуальный подход к терапии, включая корректировку медикаментов и образа жизни. Также акцентируется внимание на важности диеты и физической активности, которые могут помочь в контроле артериального давления и улучшении общего состояния пациентов с сердечной недостаточностью.

В чем суть сердечной недостаточности?
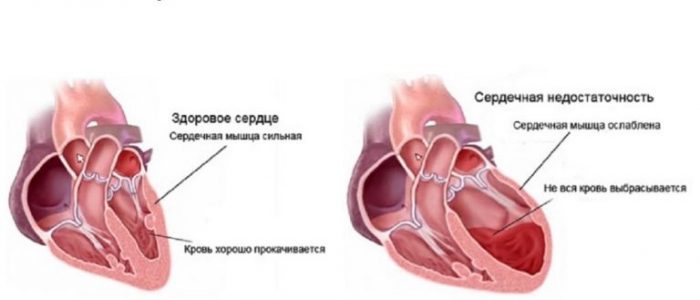
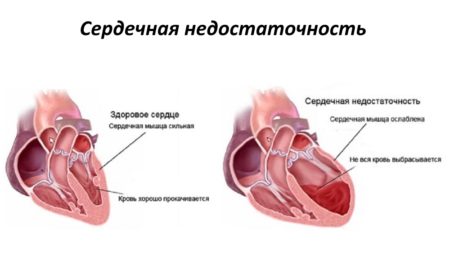
Сердечная недостаточность — болезнь человеческого организма из-за недостатка крови в его кровотоке. Сердце сокращается несильно и кровь поступает в артерии в недостаточном для полноценного кровообращения количестве. При таком процессе начинают растягиваться сердечные камеры, чтобы повысить циркуляцию крови. Растяжение камер ненадолго поддерживает нормальное сердечное давление, но увеличение нагрузки на орган сильно ослабляет его мышцу.
| Показатель артериального давления | Значение при сердечной недостаточности | Клиническое значение |
|---|---|---|
| Систолическое АД (САД) | Может быть нормальным, повышенным или пониженным | Низкое САД (<90 мм рт. ст.) может указывать на кардиогенный шок, высокое (>140 мм рт. ст.) – на повышенную нагрузку на сердце. |
| Диастолическое АД (ДАД) | Часто нормальное или слегка пониженное | Низкое ДАД (<60 мм рт. ст.) может указывать на снижение периферического сопротивления, что не всегда благоприятно при СН. |
| Пульсовое давление (ПД = САД – ДАД) | Часто снижено | Низкое ПД (<40 мм рт. ст.) может быть признаком снижения ударного объема сердца. |
| Среднее артериальное давление (САД + 2*ДАД)/3 | Часто снижено | Отражает перфузию органов, снижение (<65 мм рт. ст.) может указывать на гипоперфузию. |
| Ортостатическая гипотензия (снижение АД при вставании) | Часто встречается | Может быть вызвана приемом диуретиков, вазодилататоров или нарушением вегетативной регуляции. |
Интересные факты
Вот несколько интересных фактов о артериальном давлении при сердечной недостаточности:
-
Двойственная природа давления: При сердечной недостаточности артериальное давление может варьироваться. У некоторых пациентов наблюдается гипертензия (высокое давление), что связано с увеличением объема крови и сопротивлением сосудов. У других, наоборот, может развиваться гипотензия (низкое давление), что указывает на недостаточную насосную функцию сердца и снижение сердечного выброса.
-
Синдром “первого удара”: У пациентов с сердечной недостаточностью может наблюдаться явление, известное как “первый удар” (или “первый пик”) артериального давления. Это происходит, когда сердце пытается компенсировать недостаток кровоснабжения, увеличивая давление, что может привести к дополнительной нагрузке на сердечную мышцу и ухудшению состояния.
-
Мониторинг давления: Регулярный мониторинг артериального давления у пациентов с сердечной недостаточностью является критически важным. Изменения в давлении могут служить индикатором ухудшения состояния и необходимости корректировки лечения, включая изменение диеты, физической активности или медикаментозной терапии.

Формы заболевания
Медицинские специалисты выделяют две основные формы сердечной недостаточности. Острая форма СН возникает внезапно, когда миокард подвергается повреждению, что приводит к резкому снижению его сократительной способности. Это часто происходит при нарушении кровоснабжения сердечных тканей и образовании некротического участка (инфаркта). В результате страдает насосная функция сердца, и организму не хватает кислорода, что приводит к гипоксии. Сердце не может эффективно выталкивать кровь, что вызывает дефицит артериальной и застой венозной крови, а также снижает тонус сосудов и артериальное давление.
Хроническая форма СН развивается постепенно. Для ее появления требуется длительное время, иногда проходят годы, прежде чем проявляются симптомы нарушения сердечной деятельности. Основной причиной этого состояния становится повышенная нагрузка на сердце, как это наблюдается при хронической гипертензии.
Задержка натрия и воды, а также нарушения липидного обмена и атеросклероз заставляют сердце работать интенсивнее, чтобы поддерживать нормальное кровообращение в организме. Это приводит к гипертрофии сердечной мышцы, а затем к дилатации и левожелудочковой недостаточности.
Важно отметить, что процесс формирования хронической сердечной недостаточности неизбежен и прогрессирует со временем, особенно при отсутствии адекватного лечения и корректировки образа жизни.
Стадии ХСН
- Начальная характеризуется тахикардией, одышкой и мгновенной усталостью при физупражнениях.
- Выраженная определяется появлением застоя в обоих кругах кровообращения. Снижается или полностью прекращается трудоспособность человека.
- Дистрофическая или конечная характеризуется полным нарушением кровообращения и необратимыми изменениями обмена веществ и функциональных возможностей внутренних органов.

Причины заболевания
Недостаточность сердца может развиваться на фоне различных состояний, включая:
- гипертонический криз,
- инфаркт миокарда,
- неконтролируемую гипертонию,
- атеросклероз коронарных артерий и крупных сосудов,
- врожденные и приобретенные пороки сердца,
- тампонаду сердца и гемоперикард,
- нарушения сердечного ритма,
- заболевания почек на стадии декомпенсации,
- воспалительные процессы в миокарде,
- хронические легочные заболевания,
- эмболию легочной артерии,
- психоэмоциональное напряжение,
- эндокринные расстройства, такие как сахарный диабет и гипертиреоз,
- тяжелые инфекционные заболевания с лихорадкой,
- анемию,
- отравления токсическими веществами и передозировку некоторых медикаментов,
- алкоголизм, наркоманию и курение.
Важно отметить! Одной из основных причин, способствующих развитию сердечной недостаточности у взрослых, является избыточный вес.
Симптоматика болезни
Изменения гемодинамики во всем организме провоцируют возникновение таких симптомов:
- Затруднение дыхания, нехватка воздуха, одышка при физической нагрузке, а затем в покое,
- Ортопноэ – невозможность занять лежачее положение, для облегчения дыхания больной вынужден спать сидя,
- Ночные приступы одышки и кашля с кровохарканьем из-за перегрузки сердца и легочных сосудов кровью, которая оттекает при горизонтальном положении тела из вен нижних конечностей,
- Общая слабость, быстрая утомляемость, бессонница, спутанность сознания и ухудшение памяти,
- Бледность кожных покровов и повышенная потливость,
- Снижение систолического артериального давления,
- Уменьшение объема выделенной мочи в дневной время. Ночной диурез, напротив, увеличивается, так как в положении лежа улучшается кровоснабжение почек,
- Тяжесть, периодическая тупая боль в правом подреберье из-за полнокровия печени и растяжения её капсулы,
- Набухание вен и отеки нижних конечностей, которые уменьшаются после ночного отдыха,
- Возможно образование свободной жидкости в брюшной полости (асцит) и в грудной (гидроторакс).
Что происходит с артериальным давлением при сердечной недостаточности?
Существует два основных показателя артериального давления в крупных сосудах:
- систолическое (верхнее) — это давление крови в момент максимального сокращения сердца;
- диастолическое (нижнее) — фиксируется в момент максимального расслабления сердечной мышцы.
Резкое снижение диастолического давления может привести к серьезным последствиям, вплоть до летального исхода. При сердечной недостаточности наблюдается значительное снижение диастолического давления, в то время как систолическое остается практически на прежнем уровне. Частота сердечных сокращений уменьшается, что приводит к снижению пульсового давления. Для этого состояния характерно одновременное понижение артериального давления и увеличение венозного давления. В результате заболевания артериальное давление может снизиться на 25−30 мм рт. ст. по сравнению с нормальными показателями. В самых тяжелых случаях болезнь может развиваться на фоне повышенного давления.
Диагностика болезни и направленность лечебной терапии
Болезнь развивается при наличии заболеваний сердца или гипертонии 3, 4 степени, поэтому диагностика направлена на раннее определение недуга и включают следующие методы:
| Метод | Что определяет |
|---|---|
| Осмотр и выслушивание сердца | Выявляет синюшность лица. Хрипы дыхания затрудняют выслушивание сердца. Прослушивается сбой в темпе биения пульса. |
| Электрокардиография | Фиксирует изменения темпа и проводимости органа. |
| Эхокардиография с доплером | Исследует объем поступающий из желудочков крови, объем сердечных камер, изменения в работе клапанов. |
| Рентген | Показывает увеличение отделов органа и давление крови в сосудах органов дыхания, области повышенной плотности и отечности около бронхов. |
| Исследование плазмы крови | Определяет показатель гормонов, которые выделяют клетки миокарда. |
Низкое давление при острой форме заболевания угрожает жизни человека и может привести к его быстрой смерти.
Существуют медикаментозные и хирургические методы борьбы с недугом. В качестве лечебной терапии рекомендуют вести правильный образ жизни, соблюдать правильное питание, не давать повышаться давлению и регулярно принимать сосудорасширяющие препараты и лекарство для поддержания сердца. Медикаментозное лечение недостаточности направлено на:
- уменьшение проявлений заболевания;
- ограждение от нарушения кровообращения в сосудах внутренних органов;
- снижение угрозы развития острой формы недуга.
Прогноз на выздоровление при сердечной недостаточности зависит от дальнейших функций органа, насколько он поражен и насколько симптомы заболевания влияют на весь организм в целом. Рекомендуется находиться под постоянным наблюдением кардиолога и принимать все назначенные схемы терапии, а при развитии тяжелой степени болезни помогают только хирургические методы лечения.
Давление и сердечная недостаточность
Запоздалое лечение сердечных заболеваний может привести к нарушениям в работе сердца и колебаниям артериального давления. В частности, при сердечной недостаточности может наблюдаться снижение артериального давления, что связано с недостаточным поступлением кислорода в организм. Объем крови, выбрасываемой в сосуды, уменьшается, что и вызывает пониженное давление. Данный процесс способен привести к серьезным и необратимым последствиям, вплоть до летального исхода.
Причины и симптомы заболевания
Сердечная недостаточность может быть вызвана различными болезнями сердца, распространенными считаются: инфаркт, атеросклероз коронарных сосудов, врожденные и приобретенные пороки, аритмии. В зависимости от отклонений в том или ином желудочке сердца, различают 3 вида недостаточности, подробнее о которых в таблице:
| Формы недостаточности | Факторы воздействия | Симптомы |
| Острая левожелудочковая | Застой крови в большом круге кровообращения | Кашель с розовой мокротой |
| Состояния, повышающие постнагрузку | Страх умереть | |
| Задержка жидкости | Помутнение сознания | |
| Острая правожелудочковая | Проблемы с сердцем и сосудами | Тахикардия |
| Легочные патологии | Повышенная потливость | |
| Отечность | ||
| Затруднение дыхания | ||
| Набухание вен | ||
| Хроническая | Активация метаболических процессов | Нарушения режима сна |
| Давление в грудной клетке | ||
| Увеличенный объем циркулирующей крови | Отеки ног и рук | |
| Перенапряжение (физическое и умственное) | Синюшность кожного покрова | |
| Сильная одышка и высокое сердечное давление | ||
| Сбой в работе внутренних органов |
При такой патологии люди могут спать только в сидячем положении.
При сердечной недостаточности основными являются следующие симптомы:
- Резкая нехватка кислорода, которая возникает даже при небольших физических нагрузках.
- Приступ сердечной астмы и кашля, а также ортопноэ, вызывающее затруднение дыхания в положении лежа. При этом патологическом состоянии пациент вынужден спать сидя.
- Чувство дискомфорта в правом подреберье.
Какое давление при болезни?
Артериальное давление (АД) определяется двумя основными показателями:
- Систолическое давление — верхний показатель, отражающий уровень давления крови в момент сокращения сердца.
- Диастолическое давление — нижний показатель, фиксируемый в момент максимального расслабления сердца.
При сердечной недостаточности наблюдается снижение частоты сердечных сокращений и увеличение пульсового давления. В таких случаях диастолическое АД может значительно понижаться, в то время как систолический уровень остается стабильным. В критических ситуациях заболевание может развиться у человека, который долгое время страдает от повышенного давления. Основные признаки болезни включают:
- Снижение артериального давления на 25—30 мм рт. ст.
- Увеличение венозного давления.
Если не предпринять меры для снижения давления, это может привести к серьезным осложнениям или даже к летальному исходу.
Диагностика
Во время обследования больной проходит процедуру эхокардиограммы.
Для выяснения причин, спровоцировавших развитие патологии, используют комплекс обследований. К ним относятся:
- Анализ крови. Несложное обследование, которое не требует специальной подготовки к нему. После сдачи, анализ покажет результаты по следующим критериям:
- число тромбоцитов и лейкоцитов;
- уровень гемоглобина и сахара;
- концентрация электролитов плазмы;
- креатинин;
- печеночные ферменты.
- Электрокардиограмма. Этот вид обследования проводят в состоянии полного покоя, в определенных случаях требуется ЭКГ и после физической нагрузки, ведь активность может повысить давление, и понадобится срочная помощь. Результаты покажут темп работы сердца.
- Эхокардиограмма. С ее помощью исследуют объем поступающих из желудочков крови и сердечных камер, изменения в работе клапанов.
- Рентгенография грудной клетки. Отображает увеличение отделов грудины и давление крови в сосудах органов дыхания.
Лечение заболевания
Терапия сердечной недостаточности включает в себя комплекс мероприятий, направленных на облегчение симптомов этого заболевания. Для пациентов, страдающих хронической сердечной недостаточностью (ХСН), крайне важно вести активный и здоровый образ жизни, следуя следующим рекомендациям:
Таким пациентам необходимо заниматься физической активностью, выбирая посильные упражнения.
- Соблюдать диету с ограничением соли.
- Поддерживать общее состояние здоровья, своевременно лечить различные заболевания.
- Регулярно выполнять простые физические упражнения.
- Избегать вредных привычек, таких как употребление алкоголя и курение.
- Следить за нормальным весом. Резкое снижение массы тела не рекомендуется, так как избыточный вес может способствовать повышению артериального давления.
Лечение сердечной недостаточности с помощью медикаментов делится на несколько групп, подробнее об этом можно узнать из таблицы:
| Группа препаратов | Показания | Препарат |
| Бета-блокаторы | Снижение артериального давления | «Бисопролол» |
| Уменьшение частоты сердечных сокращений | «Карведилол» | |
| Гликозиды | Лекарство для быстрого снятия симптомов при ХСН | «Коргликон» |
| Диуретики | Первая помощь при отеках, способствующие выведению лишней жидкости | «Эуфиллин» |
Изменение показателей артериального давления при сердечной недостаточности
Сердечно-сосудистая система играет важнейшую роль в функционировании всего организма. Она обеспечивает транспорт питательных веществ и кислорода к тканям и органам.
Заболевания сердца и сосудов без своевременного лечения постепенно переходят в стадию декомпенсации. Сердце становится слабым и теряет способность полноценно перекачивать нужный объем крови по сосудам. Из-за этого давление при сердечной недостаточности становится низким. Если не проводить специальную поддерживающую терапию, такое состояние приведет в итоге к системной гипоксии и летальному исходу.
Реабилитация при хронической сердечной недостаточности
Недостаточность кровообращения не является отдельным заболеванием, а представляет собой совокупность симптомов, возникающих в результате нарушений работы сердечных клапанов, заболеваний миокарда и аритмий. При сердечной недостаточности наблюдается снижение как ударного, так и минутного объема сердца, учащение пульса, понижение артериального давления и повышение венозного, замедление кровотока, а также развитие отеков, цианоза и одышки.
Различают три стадии хронической сердечной недостаточности
При I стадии в покое и при обычных трудовых и бытовых нагрузках отсутствуют признаки нарушений кровообра щения. При повышенных нагрузках возникает одышка, учащается пульс и появляется ощущение утомления, иногда к вечеру появляются отеки на ногах. ЛФК в первой половине курса лечения направлена на стимуляцию внесердечных факторов кровообращения. Во второй половине нагрузки постепенно возрастают с 50 % пороговой мощности до 75-80 % в целях тренировки сердечной мышцы. Плотность занятия увеличивают с 40-50 до 60-70 %. Применяют все исходные положения, упражнения с предметами, снарядами, на снарядах. Включают упражнения для развития силы, малоподвижные игры, ходьбу. Продолжительность занятия — 25-30 мин.
Для II стадии характерны признаки недостаточности в покое. При II а стадии увеличивается печень, выявляются застой ные явления в легких, умеренные отеки на ногах. При недостаточности кровообращения Па стадии лечебная гимнастика повышает действие медикаментов. Применяют общеукрепляющие упражнения в чередовании со статическими дыхательными, в медленном темпе, в начале курса лечения — в положении лежа, в дальнейшем — сидя и стоя, в среднем темпе, с уменьшением дыхательных упражнений на палатном режиме добавляют ходьбу. Продолжительность занятия — 10-15 мин. II б стадия характеризуется значительным увеличением печени, резко выраженными отеками, при незначительных движениях возникают одышка и учащенное сердцебиение. Такие больные в стационаре находятся на расширенном постельном режиме. При недостаточности кровообращения II б стадии применяют упражнения для мелких и средних мышечных групп, пассивные, активные с помощью в медленном темпе. Продолжительность занятия — по 10-12 мин, 2-3 раза в день.
При III стадии хронической сердечной недостаточности значительно выражены застойные явления с накоплением, жид кости (асцит) в серозных полостях и стойкими изменениями в сердце, печени, почках и других органах. Лечебная гимнастика противопоказана.
Физическая работоспособность снижена от 350-450 кгм/мин в I стадии до практически полного отсутствия в III стадии.
Какой пульс считается нормальным Норма пульса по возрастам
Что такое пульс?
Это ритмические колебания стенок артерий, которые соответствуют сокращениям сердца, и поэтому их нормальная частота является критерием правильного функционирования сердечно-сосудистой системы. По показателям пульса можно судить о силе и ритмичности сердцебиения, а также о состоянии кровеносных сосудов. Если пульсовые волны возникают через неодинаковые промежутки времени (неритмичный пульс), то это может свидетельствовать о заболеваниях сердца, злоупотреблении кофе, или же говорит о том, что человек подвергается частым стрессам либо имеет определенные нарушения гормонального фона.
Стоит отметить, что пульс должен быть не только ритмичным, но и характеризоваться определенной частотой (это количество пульсовых волн в минуту). У здоровых лиц она составляет 60-90 ударов. У человека, который находится в спокойном состоянии (и физическом, и эмоциональном), показатели пульса не превышают этих цифр.
Каким образом проводят измерение пульса?
Обычно пульс исследуют на лучевой артерии, которую можно прощупать на внутренней стороне запястья, чуть выше основания большого пальца. В этом месте сосуд находится ближе всего к поверхности кожи, что позволяет четко ощущать его пульсацию. При необходимости пульсовую волну также можно оценить на сонной, височной или подключичной артерии, а также на плечевой или бедренной. Для точной диагностики сердечного пульса рекомендуется измерять его одновременно на обеих руках. Если пульс ритмичный, достаточно подсчитать количество пульсаций за 30 секунд и умножить полученное значение на два. В случае нарушения сердечного ритма частоту пульса следует измерять в течение целой минуты.
Что может влиять на показатели пульса?
Частота сокращений сердца, которые соответствуют количеству пульсовых волн, зависит от многих критериев — возраста, влияния факторов окружающей среды, физической нагрузки. Значение имеет и возраст человека.
Норма пульса у женщин приблизительно на 7 ударов выше, чем у мужчин. Величина данного показателя уменьшается или увеличивается в зависимости от функционального состояния организма и наличия того или иного органического поражения, хотя не стоит забывать о функциональных изменениях — после еды, а также на высоте вдоха частота сокращений сердца может возрастать. Изменение положения тела, воздействие высокой температуры окружающей среды также приводит к увеличению частоты пульсовых волн.
Определенное влияние оказывает и время суток — наиболее медленный пульс в ночные часы, когда человек спит, а максимальные показатели регистрируются от 3 часов дня до 8 часов вечера. Норма пульса у мужчин – от 60 до 70 ударов в минуту. Интересным является тот факт, что сердцебиение с частотой даже 140 ударов за одну минуту является нормой у детей в период новорожденности, что у взрослых, в свою очередь, расценивается как нарушение сердечного ритма (тахикардия), которое может возникать при нагрузке или даже в спокойном состоянии
Вам все еще кажется, что вылечить гипертонию тяжело
Последствия гипертонии знакомы многим: это необратимые повреждения различных органов, таких как сердце, мозг, почки, сосуды и сетчатка глаз. На более поздних этапах наблюдаются проблемы с координацией, возникает слабость в конечностях, ухудшается зрение, значительно снижаются память и умственные способности, что может привести к инсульту.
Какое давление при болезни
АД характеризуется двумя показателями:
- Верхний — систолический. Характеризует давление крови в момент сокращения центрального органа.
- Низкий — диастолический. Измеряется при предельно допустимом расслаблении сердца.
Сердечный пульс понижается, и происходит повышение пульсового давления. При сердечной недостаточности сильно низкое диастолическое АД, а систолический показатель остается на месте. В тяжелых ситуациях заболевание может возникнуть, когда у человека в течение продолжительного времени наблюдается высокое давление. Болезнь характеризуется такими условиями:
- Пониженное давление в артериях на 25—30 мм рт. ст.
- Повышенное венозное давление.
Сердечная недостаточность при гипертонии
Сердечная недостаточность может проявляться как в острой, так и в хронической форме. Это состояние возникает из-за снижения способности сердечной мышцы (миокарда) к сокращению, что сопровождается застойными явлениями в кровообращении, как в большом, так и в малом круге. Основными угрозами острого типа недостаточности являются отек легких и кардиогенный шок. Хроническая сердечная недостаточность, в свою очередь, приводит к гипоксии (недостатку кислорода) органов. Сердечная недостаточность является одной из наиболее распространенных причин смертельных исходов.
1. Гипертоническая болезнь: причины и симптомы
Гипертония – нарушенное состояние сердечнососудистого аппарата, которое развивается вследствие сбоя функции центров регуляции работы сосудов, почечного либо нейрогуморального механизмов, приводящее к гипертензии, функциональным и физиологическим переменам работы почек. Медицина выделяет эссенциальную артериальную гипертонию и вторичную.
На симптоматическую гипертензию приходится порядка 6-12% зарегистрированных случаев болезни. Она является сопутствующим проявлением основной патологии, которая может быть представлена:
Заболеваниями почек (пиелонефрит, гломерулонефрит, туберкулез, опухолевые процессы, стеноз почечной артерии).
Патологические состояния щитовидной железы (тиреотоксикоз).
Болезни надпочечников (феохромоцитома, перивчный гиперальдеростеронизм). Эссенциальная гипертензия является самостоятельным хроническим заболеванием и возникает в 90% случаев.
Завышенные показатели АД при гипертонии являются показателем нарушения или дисбаланса регулирующей системы организма.
1.1 Особенности симптоматики
Симптоматика гипертонической болезни может варьироваться в зависимости от стадии заболевания. На начальной стадии пациенты могут испытывать следующие субъективные ощущения:
шум в ушах; головные боли; повышенная утомляемость; учащенное сердцебиение; одышка; раздражительность; дискомфорт в области сердца; ухудшение зрения.
На склеротической стадии могут проявляться дополнительные симптомы:
приливы крови к голове; проблемы со сном; головокружение; онемение пальцев.
Третья стадия гипертонической болезни сопровождается сердечной и почечной недостаточностью, а также нарушениями кровообращения в головном мозге. В этот период увеличивается риск гипертонических кризов, при этом у пациента могут наблюдаться:
онемение, охватывающее всю конечность; усиливающаяся головная боль; отеки конечностей; значительное снижение зрительных функций; увеличение печени; частые приступы одышки, даже в состоянии покоя.
2. Гипертония и осложнения
Длительное либо отягощенное прочими заболеваниями течение артериальной гипертензии становится причиной возникновения разнообразных нарушений прочих органов и их систем:
Нарушения функционирования головного мозга вследствие плохого кровотока.Возникновение и прогресс патологий почек.Возникновение дополнительных нарушений функции сердечной мышцы.Снижение зрительной функции и внутренние повреждения органов зрения.
Нарушение стабильного снабжения кровью организма может являться фактором, способствующим прогрессу болезней и возникновению патологических состояний:
инсультов – геморралогического либо ишемического;астмы сердечной;инфаркта миокарда;отека легких;уремии;стенокардии;отслоения сетчатки;аневризмы аорты.
Возникновение острых состояний по причине артериальной гипертензии требует безотлагательного понижения показателей кровяного давления, так как они могут становиться причиной летального исхода пациента.
Гипертоническая болезнь осложняется кризами (периодические кратковременные завышения показателей АД). Предшественниками кризов выступают:
чрезмерные психо-эмоциональные нагрузки;чрезмерные физ.нагрузки;смены метеорологических условий.
Гипертонический криз характеризуется такими симптомами:
- неожиданным скачок показателей АД;
- головокружением;
- внезапными острыми боли головы;
- чувством жара;
- учащенностью биения сердца;
- рвотными позывами, тошнотой;
- расстройством зрительной функции;
- кардиалгией.
Пациенты при наступлении криза могут испытывать:
- страх;
- ощущение заторможенности;
- непонятное возбуждение;
- сонливость;
- ощущение того, что сознание «плывет».
Криз потенциально приводит к возникновению различных сбоев:
- инфаркту миокарда;
- критическим нарушениям кровотока мозга;
- острой недостаточности левого желудочка;
2.1 Сердечная недостаточность как осложнение гипертонической болезни
Сердечная недостаточность представляет собой нарушение насосной функции сердца, что приводит к недостаточному кровоснабжению органов и тканей. Это состояние может быть вызвано потерей эластичности сердечной стенки или ослаблением миокарда. В результате замедления оттока крови наблюдается повышение артериального давления. Сердце не в состоянии обеспечить органы кислородом и питательными веществами в необходимом объеме. Это приводит к увеличению частоты сокращений сердечной мышцы и ее износу.
Хроническая форма недостаточности развивается постепенно, чаще всего на фоне артериальной гипертензии. Процесс прогрессирования заболевания может занимать несколько лет. Данная патология сопровождается множеством симптомов, каждый из которых свидетельствует о наличии заболевания определенной степени тяжести.
2.1.1 Поражение сердца: симптоматика
Характерными признаками состояния являются одышка в состоянии покоя либо при малых физ.нагрузках, отечностью конечностей, синюшностью носогубного треугольника и ногтевых пластин (цианозом), высокой степенью утомляемости.
Ключевые симптомы патологии, знание которых обязательно для пациентов и его родственников, говорящие о необходимости врачебной помощи, следующие:
- кашель;
- заторможенность;
- нарушения сердечной функции;
- общая слабость;
- вялость.
сердечная недостаточность при гипертонии (лечение болезни)
Артериальная гипертензия в совмещении с преимущественным поражением сердечной мышцы характеризуется:
- одышкой, усиливающейся при физ.нагрузках;
- гипертоническим кризом;
- затрудненностью дыхания (наиболее заметно в лежачем положении);
- заметная болезненность области сердца и боли головы;
- приступы тошноты;
- отечность конечностей;
- чрезмерная утомляемость;
- учащенность позывов к мочеиспусканию в ночные часы.
3. Диагностика
Завышенные значения артериального давления являются основным критерием для диагностики гипертонии и сердечной недостаточности, отличая их от других заболеваний.
Обратите внимание! При диагностике артериальной гипертензии важно выявить наличие недостаточности левого желудочка, а также общую сердечную недостаточность, учащение пульса и застойные явления в крови.
Финальный диагноз устанавливается на основе жалоб пациента и результатов проведенных клинических исследований:
- анализ крови на биохимию;
- электрокардиограмма (для определения снижения функции левого желудочка);
- эхокардиография (для выявления утолщения стенок сосудов и оценки состояния сердечных клапанов);
- допплерография (для анализа кровотока в головном мозге);
- артериография (для изучения состояния кровеносных сосудов и выявления сужения аорты).
3.1 К какому врачу обратиться за помощью?
При возникновении первичных симптомов гипертонической болезни требуется записаться на прием к специалисту, который проведет терапию 1 стадии АГ. При этом, терапевт не является единственным специалистом, способным рассчитать план лечения. Лучшим вариантом будет обращение к иным специалистам, особенно когда артериальная гипертензия во 2 стадии и далее:
Кроме указанных специалистов, гипертонику желательно пройти осмотр окулиста.
4. Лечение болезни
После установления диагноза врач разрабатывает индивидуальный план лечения, который направлен на стабилизацию артериального давления и восстановление нормальной работы сердца. В процессе терапии специалист назначает лекарственные средства с такими свойствами:
- диуретики (мочегонные препараты);
- средства для снижения артериального давления;
- блокаторы, уменьшающие потребление кислорода сердцем и понижающие давление;
- антикоагулянты (например, аспирин).
В дополнение к медикаментозному лечению пациенту рекомендуется придерживаться специальной диеты, направленной на снижение нагрузки на сердце:
- уменьшение количества потребляемой соли;
- замена животных жиров на растительные;
- исключение жирных сортов мяса в пользу диетических вариантов;
- отказ от консервов, маринадов и острых блюд;
- прекращение употребления алкогольных напитков.
Также пациенту необходимо отказаться от курения.
4.1 Профилактические меры
Профилактические меры основываются на выполнении нескольких правил:
- Контроль массы тела и показателей АД не реже, чем 1р./мес.
- Изменение рациона питания – есть больше овощей, фруктов, клетчаткосодержащих продуктов. Снизить объем пряных и жирных блюд.
- Руководствоваться ЗОЖ, отказаться от табакокурения, употребления спиртосодержащих напитков.
- Нормализировать режим сна/бодрствования.
- Избегать стрессовых ситуаций либо принимать седативные препараты (согласно назначению врача).
Народные методы предотвращения артериальной гипертензии также действенны:
- ромашковый отвар;
- мята и мелисса;
- валериана;
- настой шиповника либо чай.
Однако прежде, чем их использовать требуется консультация лечащего специалиста.
Клинический синдром, возникающий при резком снижении объема циркулирующей крови и ухудшении кровоснабжения жизненно важных органов из-за падения сосудистого тонуса (например, при инфекциях, отравлениях), кровопотери или нарушениях сократительной функции миокарда. Он проявляется в виде обморока, коллапса и шока.Обморок — это легкая и наиболее распространенная форма острой сосудистой недостаточности, вызванная кратковременным недостатком крови в головном мозге. Он может возникать при кровопотере, различных сердечно-сосудистых заболеваниях, а также у здоровых людей, например, при сильном утомлении, волнении или голоде.Симптомы и течение. Обмороки проявляются внезапной слабостью, головокружением, дурнотой, онемением конечностей и последующей кратковременной полной или частичной потерей сознания. Кожа становится бледной, конечности холодными, дыхание редким и поверхностным, зрачки узкие, реакция на свет сохраняется, пульс слабый, артериальное давление низкое, мышцы расслаблены. Обычно обморок длится несколько минут и проходит самостоятельно.Неотложная помощь. Больного укладывают на горизонтальную поверхность с приподнятыми ногами, освобождают от стесняющей одежды, дают понюхать нашатырный спирт, брызгают на лицо и грудь холодной водой, растирают тело. Если эти меры не помогают, вводят подкожно кордиамин, кофеин или камфору. После обморока необходимо постепенно возвращаться в вертикальное положение (сначала посидеть, затем встать); фельдшер может отпустить пациента только после тщательного осмотра и выяснения причины обморока.Коллапс — это тяжелая форма тотальной сосудистой недостаточности, возникающая при значительной кровопотере, сердечно-сосудистых, инфекционных и других заболеваниях, и характеризующаяся резким падением артериального давления.Симптомы и течение. Коллапс наступает внезапно. Положение больного на постели низкое, он неподвижен и безучастен к окружающему, жалуется на сильную слабость и зябкость. Лицо выглядит «осунувшимся», глаза запавшие, кожа бледная или с цианозом. Часто на коже появляются капли холодного пота, конечности холодные на ощупь с синеватым оттенком. Дыхание обычно учащенное и поверхностное. Пульс очень частый, слабый («нитевидный»), в тяжелых случаях его невозможно прощупать. Наиболее точным показателем тяжести коллапса является степень падения артериального давления. О коллапсе можно говорить при снижении максимального давления до 80 мм рт. ст. При ухудшении состояния оно может снижаться до 50—40 мм рт. ст. или даже не определяться, что указывает на крайнюю тяжесть состояния пациента. Коллапс представляет серьезную угрозу для жизни, поэтому лечение должно быть срочным и активным. Устойчивое повышение артериального давления при повторных измерениях свидетельствует о том, что терапия эффективна.Оказание помощи при коллапсе:1. Устранить причину коллапса: остановить кровотечение и т.д.2. Уложить пациента на спину без подушки с приподнятыми ногами. Дать понюхать нашатырный спирт.3. Обеспечить достаточный приток свежего воздуха.4. Укутать пациента и приложить грелки к ногам.5. Возможно, потребуется выполнить искусственное дыхание и непрямой массаж сердца.6. Немедленно вызвать «Скорую помощь».Лечение пациентов с коллапсом часто проводят кардиологи, но такие пациенты могут также обращаться к неврологам. Важную роль играет коррекция образа жизни: прогулки на свежем воздухе, плавание, гимнастика и контрастный душ. Полноценный отдых также имеет большое значение. Установлено, что людям с гипотонией требуется больше часов для сна, чем обычные 8, чтобы чувствовать себя отдохнувшими.Массаж, включая точечный и рефлексотерапию, хорошо помогает при гипотонии. Лечение гипотонии будет более эффективным, если человек научится правильно чередовать физические нагрузки и отдых, так как переутомление может усугубить проявления гипотензии.Медикаментозное лечение гипотонии включает препараты на основе кофеина и растительные средства с стимулирующим эффектом. Полезно начинать день с чашки хорошо сваренного кофе, однако не стоит злоупотреблять кофеином, так как возможна парадоксальная реакция сосудов — их расширение и, как следствие, еще большее снижение артериального давления.Тонизирующее действие оказывают растительные препараты: настойка элеутерококка, женьшеня, боярышника, лимонника китайского и другие лекарственные травы. Однако лечение гипотонии с помощью трав лучше не проводить самостоятельно, так как один и тот же препарат может по-разному действовать на разных людей, и возможна парадоксальная реакция.Клиника шока связана с нарушением как периферической, так и внутрисердечной гемодинамики, а также дисфункцией органов и тканей, что приводит к их обратимому, а затем необратимому повреждению. Шок является клиническим синдромом, который определяется на основе совокупности клинических признаков, каждый из которых сам по себе неспецифичен. Специальные инструментальные и лабораторные методы не имеют значительного диагностического значения, однако они важны для оптимизации лечения таких пациентов.Шок может развиваться остро или постепенно. Жалобы пациентов в основном связаны с основным заболеванием. Симптомы шока могут отсутствовать или быть неспецифичными и проявляться слабостью, нехваткой воздуха, иногда жаждой из-за уменьшения объема внеклеточной жидкости. У пациентов с ИБС может возникать ангинозная боль.Основные клинические признаки, общие для всех форм шока, включают изменения сознания, состояния кожи, ослабление пульсации периферических артерий вплоть до отсутствия, снижение артериального давления, уменьшение диуреза и нарушения дыхания.1. Нарушения поведения и сознания. Ранними признаками являются психомоторное возбуждение и раздражительность, вызванные гиперкатехоламинемией и гипоксией. По мере нарастания гипоксии, ацидоза и снижения мозгового кровотока развиваются апатия, сонливость и угнетение сознания, вплоть до комы. Выраженность нарушения сознания у разных пациентов может значительно варьироваться.2. Изменения кожи. В результате периферического спазма кожа становится бледной и холодной на ощупь. При нажатии на ногтевую пластинку время наполнения капилляров ногтевого ложа увеличивается. Разница между температурой в прямой кишке и температурой поверхности тела увеличивается. Развивается гипотермия из-за снижения уровня обменных процессов. Эти периферические признаки характерны для всех форм шока, кроме перераспределительного, особенно инфекционного. Кожа может быть покрыта обильным потом, что связано со стимуляцией потоотделения под воздействием гиперкатехоламинемии. Это может вызвать мышечную дрожь. Цианоз выражен.3. Изменения пульса. В зависимости от выраженности сосудосуживающей реакции пульс на периферических артериях конечностей ослаблен, вплоть до отсутствия. Однако в большинстве случаев этот признак сочетается с более или менее сохраненной пульсацией крупных сосудов — сонных и бедренных артерий, что отражает централизацию кровотока. Характерна тахикардия, часто наблюдаются различные аритмии.4. Артериальная гипотензия. Это важный и постоянный признак шока, за исключением его начальной фазы, когда при адекватной компенсаторной вазоконстрикции уровень артериального давления может некоторое время оставаться в пределах нормы. Критерием шока обычно считается снижение среднего артериального давления до уровня менее 60 мм рт. ст., или, что менее надежно, систолического — менее 90—100 мм рт. ст. При оценке уровня артериального давления необходимо учитывать его обычный уровень и динамику. Например, у пациентов с выраженной стойкой артериальной гипертензией о развитии гипотензии свидетельствует снижение среднего давления на 40 мм рт. ст. и более от исходного, даже если его абсолютная величина остается выше 60 мм рт. ст. При тяжелом шоке артериальное давление может не определяться, что связано с неточностью измерения по методу Короткова при выраженном периферическом спазме. В таких случаях предпочтительно использовать прямой метод. Характерно уменьшение пульсового давления, что часто предшествует значительному снижению систолического давления.5. Тахипноэ. В начале может быть обусловлено общим психомоторным возбуждением, затем — развитием «шокового легкого». В сочетании с соответствующей аускультативной картиной это может быть признаком кардиогенного отека легких, который у некоторых пациентов возникает на ранних стадиях заболевания.6. Олигурия. Уменьшение диуреза до менее 30 мл/ч и 500 мл/сут, вплоть до полного отсутствия (анурия), является наиболее надежным критерием шока.Другие клинические признаки, включая изменения наполнения периферических вен и центрального венозного давления, в значительной степени зависят от причины шока. Данные дополнительных методов обследования включают общие признаки и изменения, более или менее характерные для отдельных форм шока. Общие признаки неспецифичны и коррелируют с тяжестью клинического течения шока.- Изменения газового состава крови. Характерна артериальная гипоксемия, не корректирующаяся при дыхании 100% кислородом. Уровень углекислого газа вначале снижен из-за компенсаторной гипервентиляции, затем, по мере прогрессирования шока, нарастает.- Изменения кислотно-щелочного состояния. Характерен метаболический ацидоз, который на начальных стадиях шока компенсируется дыхательным алкалозом, затем становится декомпенсированным и может сменяться дыхательным ацидозом. При этом наблюдается повышение уровня лактата и снижение бикарбоната в крови.- Признаки острой почечной недостаточности. Включают снижение клиренса эндогенного креатинина и увеличение содержания креатинина и мочевины в плазме крови.- Гиперкалиемия. Является поздним признаком и обусловлена как почечной недостаточностью, так и ишемическим некрозом скелетных мышц.- Изменения показателей свертывающей системы крови. При анализе коагулограммы и тромбоэластограммы отмечаются признаки прогрессирующего диссеминированного внутрисосудистого свертывания.
В чем суть СН?
Дисфункция сердечно-сосудистой системы возникает из-за повреждения тканей сердца, особенно миокарда. Наравне с ним страдает проводящая система сердца, нервные импульсы с затруднениями достигают мышечных волокон, ритм становится нерегулярным, частота и эффективность сокращений уменьшается.
Движение крови по сосудам затрудняется. В начале этого процесса включаются механизмы компенсации – мышечный слой гипертрофируется, чтобы в полной мере обеспечивать потребности организма и поддерживать нормальное давление в сосудах. Какое то время сердце работает на пределе возможностей, но потом энергетические запасы иссякают, сердечные камеры увеличиваются в объемах, миокард растягивается и истончается.
Наступает систолическая дисфункция, когда угасает инотропная функция сердца, а затем быстро развивается диастолическая, смысл которой в том, что увеличенные объемы полостей сердца вмещают в себя больше крови под высоким давлением.
Оба этих компенсаторных механизма выключаются, давление падает, артериальная кровь не достигает периферических отделов сосудов, и полноценного газообмена не происходит. В тканях накапливается повышенное количество углекислого газа и другие продукты метаболизма. Из-за этого возникает сдвиг pH в кислую сторону.
Изменение кислотно-щелочного баланса нарушает работу ферментов и других биологически активных веществ в организме, что еще больше ухудшает питание сердечных тканей и приводит к полиорганной недостаточности.
Стадии ХСН
Существует несколько систематизаций, которые описывают этапы развития хронической сердечной недостаточности у взрослых. Наиболее известной является классификация, предложенная Н. Д. Стражеско. В зависимости от результатов общего осмотра и физикального обследования пациента выделяют следующие стадии:
-
I стадия – начальная форма недостаточности. На этом этапе клинические проявления, такие как затрудненное дыхание, одышка и учащенное сердцебиение, проявляются только при физических нагрузках, которые раньше не вызывали дискомфорта. В остальное время состояние здоровья и работоспособность остаются на нормальном уровне.
-
II стадия делится на два периода:
- IIА стадия – одышка, сухой кашель и перебои в работе сердца появляются при умеренной физической активности. Это указывает на начало застоя крови в малом круге кровообращения и значительно снижает трудоспособность пациентов.
- IIБ стадия – симптомы заболевания проявляются даже при минимальных нагрузках и в состоянии покоя. Одышка и кашель усиливаются, может возникнуть кровохарканье, а кожа приобретает синеватый оттенок. Пациенты часто испытывают боли в области сердца и отеки на ногах. При пальпации живота можно обнаружить увеличенную плотную печень, а в легких слышны влажные хрипы. Характерно накопление свободной жидкости в грудной и брюшной полостях. Суточный объем мочи снижен. Пациенты на этой стадии становятся нетрудоспособными, но сохраняют некоторую способность к самообслуживанию.
-
III стадия – терминальная или дистрофическая. На этом этапе выражены клинические проявления гемодинамических нарушений. Симптомы, характерные для предыдущих стадий, становятся более выраженными. Наблюдаются необратимые изменения в органах. В легких и печени происходит разрастание плотной соединительной ткани на месте погибших клеток, нарушается кровоснабжение почек, затрудняется отток венозной крови. Пациенты теряют способность к самостоятельным действиям, практически не могут передвигаться в постели и находятся в состоянии крайнего истощения. Лечение на этой стадии оказывается неэффективным.
Что происходит с артериальным давлением при СН?
При СН, прежде всего, снижается диастолическое давление, которое фиксируется в момент расслабления сердца. Уменьшается частота сердечных сокращений, а пульсовое давление растет. На фоне пониженного артериального давления венозное возрастает, но стенки вен гораздо тоньше и слабее, чем у артерий, поэтому этот процесс быстро прогрессирует, и давление уменьшается примерно на 25-35 мм рт. ст. по сравнению с нормальными значениями.
Диагностика болезни
Диагностика заболевания состоит из ряда последовательных методов, которые помогают глубже понять состояние организма, точно определить диагноз и выявить стадию болезни. В список диагностических процедур входят:
- общий осмотр,
- пальпация и перкуссия сердца, легких, печени и нижних конечностей,
- электрокардиография,
- рентгенография органов грудной клетки,
- эхокардиография с допплеровским исследованием сосудов,
- лабораторные анализы крови и мочи.
Методы лечения
Когда возникает низкое давление при сердечной недостаточности, что делать? В первую очередь – немедленно обратиться к врачу. После всестороннего обследования составляют схему лечения. Терапия должна быть комплексной и быть направлена на:
- выявление и лечение заболевания, на фоне которого возникла СН,
- соблюдение режима питания – целесообразно понизить употребление соли и жидкости,
- оптимизацию физической активности в объеме, рекомендованном врачом-реабилитологом,
- выведение избытка воды с помощью диуретиков в таблетках или растворах,
- увеличение сердечного выброса и с целью повысить давление – врачи назначают инотропные лекарства,
- улучшение кровоснабжение внутренних органов при помощи сосудорасширяющих таблеток,
- улучшение метаболизма в тканях, которое реализуется путем дополнительного назначения медикаментов с электролитами и питательными веществами, например, глюкозой.
Назначенные при сердечной недостаточности и гипертонии препараты позволяют уменьшить симптомы болезни, однако хирургическое лечение признано самым эффективным. Его смысл – трансплантация сердца. Ежегодно выполняют несколько тысяч подобных операций, однако число пациентов, которым необходимо такое лечение, значительно превышает количество доноров. Именно поэтому СН по-прежнему занимает лидирующие позиции среди причин смертности населения.
Несмотря на то, что существуют эффективные методы лечения и коррекции СН, быстро и радикально решить эту проблему медики не могут, особенно на поздних стадиях. Важно своевременно заподозрить и выявить болезнь, для её эффективного контроля и повышения качества жизни кардиологических больных
Влияние образа жизни на артериальное давление при сердечной недостаточности
Сердечная недостаточность (СН) представляет собой состояние, при котором сердце не может эффективно перекачивать кровь, что приводит к недостаточному кровоснабжению органов и тканей. Артериальное давление (АД) играет ключевую роль в патофизиологии СН, и образ жизни пациента может существенно влиять на его уровень и стабильность.
Одним из основных факторов, влияющих на артериальное давление, является питание. Диета с высоким содержанием натрия может привести к задержке жидкости в организме, что, в свою очередь, увеличивает объем крови и повышает артериальное давление. Рекомендуется ограничить потребление соли и выбирать продукты с низким содержанием натрия. Вместо этого следует включать в рацион больше фруктов, овощей, цельнозерновых продуктов и нежирных белков, что может помочь контролировать уровень АД и улучшить общее состояние сердечно-сосудистой системы.
Физическая активность также имеет значительное влияние на артериальное давление. Регулярные физические нагрузки способствуют улучшению сердечной функции, снижению веса и нормализации уровня АД. Однако важно учитывать индивидуальные особенности пациента с СН, так как чрезмерные нагрузки могут быть опасны. Рекомендуется проконсультироваться с врачом для разработки безопасной программы упражнений, которая будет учитывать текущее состояние здоровья и физическую подготовленность.
Курение и употребление алкоголя являются еще двумя важными аспектами образа жизни, которые могут негативно влиять на артериальное давление. Курение вызывает сужение сосудов и повышает риск сердечно-сосудистых заболеваний, что может усугубить состояние при СН. Употребление алкоголя в больших количествах также может привести к повышению АД и ухудшению сердечной функции. Поэтому отказ от курения и умеренное потребление алкоголя являются важными шагами в управлении артериальным давлением у пациентов с сердечной недостаточностью.
Стресс и психоэмоциональное состояние также могут оказывать влияние на уровень артериального давления. Хронический стресс может приводить к повышению уровня кортизола, что, в свою очередь, может вызывать увеличение АД. Практики релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее состояние здоровья.
Наконец, регулярный мониторинг артериального давления является важным аспектом управления состоянием пациентов с сердечной недостаточностью. Самоконтроль АД позволяет пациентам и врачам своевременно выявлять изменения и корректировать терапию. Важно, чтобы пациенты были обучены правильной технике измерения АД и понимали, какие значения считаются нормальными для их состояния.
Таким образом, образ жизни играет ключевую роль в контроле артериального давления при сердечной недостаточности. Правильное питание, физическая активность, отказ от вредных привычек и управление стрессом могут существенно улучшить качество жизни пациентов и снизить риск осложнений, связанных с повышенным артериальным давлением.
Вопрос-ответ
Какое артериальное давление считается нормальным при сердечной недостаточности?
Нормальное артериальное давление при сердечной недостаточности может варьироваться в зависимости от индивидуальных особенностей пациента и стадии заболевания. Обычно целевое давление для таких пациентов составляет около 130/80 мм рт. ст., однако важно учитывать рекомендации врача и индивидуальные параметры здоровья.
Как артериальное давление влияет на симптомы сердечной недостаточности?
Артериальное давление может значительно влиять на симптомы сердечной недостаточности. Высокое давление может усугубить нагрузку на сердце, увеличивая риск отеков и одышки, в то время как низкое давление может привести к недостаточному кровоснабжению органов и ухудшению общего состояния пациента.
Какие методы контроля артериального давления рекомендуются при сердечной недостаточности?
Контроль артериального давления при сердечной недостаточности включает регулярное измерение давления, соблюдение диеты с низким содержанием соли, физическую активность в соответствии с рекомендациями врача и прием назначенных медикаментов. Также важно регулярно посещать врача для корректировки лечения и мониторинга состояния.
Советы
СОВЕТ №1
Регулярно измеряйте артериальное давление. Это поможет вам отслеживать изменения и своевременно реагировать на возможные отклонения. Используйте автоматический тонометр для удобства и точности.
СОВЕТ №2
Соблюдайте режим питания с низким содержанием соли. Избыточное потребление соли может привести к задержке жидкости и повышению артериального давления, что негативно сказывается на состоянии при сердечной недостаточности.
СОВЕТ №3
Следите за физической активностью. Умеренные физические нагрузки, такие как прогулки или легкие упражнения, могут помочь улучшить общее состояние сердечно-сосудистой системы и способствовать нормализации давления.
СОВЕТ №4
Обсуждайте с врачом все изменения в состоянии здоровья. Если вы заметили резкие колебания артериального давления или ухудшение самочувствия, немедленно сообщите об этом своему врачу для корректировки лечения.