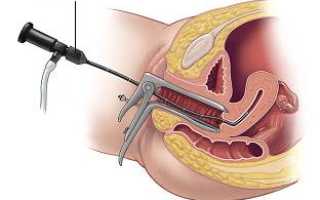
Гистероскопия матки — минимально инвазивная процедура для визуальной оценки состояния полости матки и выполнения манипуляций. В статье рассмотрим показания к гистероскопии, включая диагностику и лечение полипов, миом, аномалий матки и других патологий. Понимание этих показаний поможет пациенткам и медицинским работникам принимать обоснованные решения о хирургическом вмешательстве.
Виды гистероскопии и нюансы проведения
Гистероскопию подразделяют на два типа:
- Диагностическая. В тех случаях, когда требуется постановка диагноза, применяется диагностическая гистероскопия, во время которой не прибегают к местному обезболиванию. Местная анестезия используется редко. В этом случае ставится оценка состояния полости матки и ее шейки. Такой тип гистероскопии позволяет выявить факторы, спровоцировавшие бесплодие, причины регулярных выкидышей, кровотечений, а также диагностировать ряд других заболеваний.
- Медицинская. Когда же диагноз уже поставлен, то в этом случае рекомендуется применять медицинскую гистероскопию (ее также называют лечебной и оперативной). Проводится она с применением общего наркоза, так как во время нее происходит травматизация слизистых матки, что сопровождается сильной болью. При этом врач проводит не только обследование полости органа и цервикального канала, но и проводит мероприятия по удалению полипов, спаек, миом, выскабливания матки после самопроизвольных выкидышей или абортов и т.д.

Подготовка к гистероскопии
Гистероскопия не требует от женщины особой подготовки.
- За 2-4 дня до процедуры необходимо сдать анализы крови и мочи, а также полностью исключить алкогольные напитки (их употребление может исказить результаты операции и привести к осложнениям после вмешательства).
- За 12 часов до процедуры назначается голодная диета (наркоз вводится на пустой желудок, так как остатки пищи могут вызвать рвоту при введении анестетика), а за час до операции пациентке вводят успокаивающее средство внутримышечно.
- За 5-10 минут до начала операции пациентку переводят в операционную и укладывают на гинекологическое кресло. Затем вводится внутривенный наркоз, и как только он начинает действовать, врач приступает к выполнению необходимых манипуляций.
Для доступа к матке врач сначала вставляет в цервикальный канал специальный расширитель и через него вводит жидкость в матку. Затем в полость матки помещается гистероскоп, который позволяет врачу поэтапно оценить состояние матки, устьев труб, яичников и шейки матки.
Если нет необходимости в удалении полипов или миом, производится забор слизистой шейки и полости матки с помощью кюретки (это может быть диагностическое раздельное выскабливание или биопсия). После завершения всех необходимых манипуляций из матки удаляется введенная ранее жидкость и инструменты. В среднем процедура занимает около 15-30 минут, в зависимости от ее целей. Отход от наркоза происходит уже в палате.
Гистероскопия матки — это минимально инвазивная процедура, позволяющая врачам исследовать внутреннюю полость матки с помощью специального инструмента — гистероскопа. Часто обсуждаются случаи, когда назначается эта операция. Основные показания включают диагностику и лечение различных заболеваний, таких как полипы, миомы, аномалии эндометрия и хронические тазовые боли. Гистероскопия также может быть рекомендована при аномальных кровотечениях, когда другие методы диагностики не дали четкой картины. Многие пациенты отмечают, что процедура не только помогает выявить, но и устранить проблемы, что значительно улучшает качество жизни. Важно, чтобы решение о проведении гистероскопии принималось совместно с врачом, основываясь на индивидуальных показаниях и состоянии здоровья.
| Показание к гистероскопии | Цель гистероскопии | Дополнительные комментарии |
|---|---|---|
| Диагностические показания | ||
| Подозрение на внутриматочную патологию (полипы, миомы, синехии, гиперплазия эндометрия) | Визуализация, биопсия, уточнение диагноза | Позволяет точно определить локализацию и характер образования, что важно для выбора тактики лечения. |
| Нарушения менструального цикла (обильные, длительные, нерегулярные кровотечения) | Выявление причины кровотечений, исключение патологии эндометрия | Особенно актуально при неэффективности консервативной терапии. |
| Бесплодие или привычное невынашивание беременности | Оценка состояния полости матки, выявление внутриматочных факторов бесплодия | Позволяет исключить анатомические аномалии, синехии, хронический эндометрит. |
| Неудачные попытки ЭКО | Оценка готовности эндометрия к имплантации, выявление скрытых патологий | Может быть проведена перед переносом эмбрионов для оптимизации шансов на успех. |
| Подозрение на инородное тело в полости матки (остатки ВМС, фрагменты плодного яйца) | Визуализация и удаление инородного тела | Предотвращает развитие воспалительных процессов и осложнений. |
| Контроль после операций на матке (например, после удаления миомы) | Оценка заживления, исключение рецидивов | Позволяет убедиться в отсутствии осложнений и эффективности проведенного лечения. |
| Лечебные показания | ||
| Удаление полипов эндометрия | Резекция полипа с помощью гистероскопа | Малоинвазивная процедура, позволяющая сохранить репродуктивную функцию. |
| Удаление субмукозных миоматозных узлов | Резекция миомы с помощью гистероскопа | Эффективный метод лечения, особенно при небольших узлах. |
| Рассечение внутриматочных синехий (спаек) | Восстановление нормальной анатомии полости матки | Улучшает проходимость маточных труб, повышает шансы на беременность. |
| Удаление остатков плодного яйца после выкидыша или аборта | Предотвращение осложнений, таких как кровотечение и инфекция | Более щадящий метод по сравнению с выскабливанием. |
| Удаление инородных тел из полости матки | Извлечение ВМС, фрагментов плодного яйца | Предотвращает воспаление и другие осложнения. |
| Аблация эндометрия (разрушение слизистой оболочки матки) | Лечение тяжелых маточных кровотечений, не поддающихся консервативной терапии | Применяется у женщин, не планирующих беременность. |
| Установка или удаление внутриматочных контрацептивов (ВМС) | Точное позиционирование или извлечение ВМС | Позволяет избежать осложнений, связанных с неправильной установкой или смещением ВМС. |
Интересные факты
Гистероскопия матки — это минимально инвазивная процедура, которая позволяет врачам исследовать внутреннюю полость матки с помощью специального инструмента — гистероскопа. Вот несколько интересных фактов о случаях, когда может быть назначена эта операция:
-
Диагностика и лечение аномалий: Гистероскопия часто используется для диагностики и лечения различных аномалий матки, таких как полипы, миомы, внутриматочные перегородки и другие патологии. Это позволяет не только выявить проблему, но и сразу же провести ее коррекцию.
-
Проблемы с менструальным циклом: Женщины, страдающие от аномальных кровотечений или болезненных менструаций, могут пройти гистероскопию для выявления причин этих симптомов. Процедура помогает определить, есть ли структурные изменения в матке, которые могут вызывать такие проблемы.
-
Проблемы с фертильностью: Гистероскопия может быть рекомендована женщинам, испытывающим трудности с зачатием. Исследование полости матки позволяет выявить возможные препятствия для имплантации эмбриона, такие как полипы или перегородки, что может помочь в дальнейшем планировании беременности.
Эта процедура является важным инструментом в гинекологии, позволяющим не только диагностировать, но и лечить различные заболевания матки.

Восстановление
Если гистероскопия осуществлялась в диагностических целях (например, бесплодия), то спустя 1-2 часа после процедуры женщина отправляется домой. Если же она проводилась в лечебных целях, то в зависимости от сложности операции пациентку могут оставить в больнице еще на 2-3 дня.
Часто после отхождения наркоза и на протяжении еще нескольких дней, женщины испытывают боль в низу живота. Это является вполне естественным явлением, так как во время гистероскопии на матку оказывалось механическое действие, приводящее к травмированию ее слизистых. По этой же причине в послеоперационный период отмечаются скудная коричневая мазня или обильные слизистые выделения с прожилками крови, что тоже не является отклонением.
Но на характер влагалищных выделений следует обращать внимание постепенно. Если они начали источать неприятный запах, изменять свой оттенок (стали желтыми, зелеными) причинять дискомфорт в виде жжения и зуда, способствовать отечности половым губам – нужно сразу же сообщить об этом врачу.
Такие симптомы указывают либо на инфицирование, либо об активизации патогенной флоры влагалища, в результате чего может развиться молочница или гарденеллез. В случае их возникновения используются вагинальные свечи Гексикон.
Также может наблюдаться обострение цистита.
- Для устранения болей применяются обезболивающие или спазмолитические препараты (Но-шпа, Анальгин и т.д.). Иногда могут назначаться антибиотики (Метронидазол, Авелокс), протеолитические средства (например, Лонгидаза). Их прием показан не всем пациенткам. Назначаются они по мере необходимости в индивидуальном порядке.
- Восстановление после проведения гистероскопии также подразумевает под собой некоторые ограничения в образе жизни. Питание должно быть рациональным и сбалансированным, чтобы обеспечить организм необходимыми минералами и витаминами для быстрого восстановления.
- Алкоголь и курение полностью противопоказаны. Также на протяжении первого цикла рекомендуется нельзя вступать в интимную близость. В течение нескольких дней цикла после процедуры матка подвержена инфицированию, поэтому половая жизнь ограничивается, да и лишние травмирования цервикального канала при сексе может продлить срок восстановления и сопровождаться тянущими болями и выделением из влагалища сукровицы.
- Чтобы ускорить восстановление матки и цервикального канала, врачи рекомендуют использовать свечи, оказывающие противовоспалительное и регенерирующее действие (Утрожестан, Виферон и т.д.). В случае, если у женщины имеются гормональные расстройства, после гистероскопии назначается прием гормонов (Дюфастон, Регивидон). Подбираются они в индивидуальном порядке.
После проведения гистероскопии также нельзя:
- посещать сауны, бани, бассейны;
- использовать гигиенические тампоны;
- заниматься спортом.
Организму нужен покой. И если в восстановительный период женщина будет следовать всем рекомендациям врача, риски возникновения осложнений будут минимальными. Больничный после проведения гистероскопии дают на 7-10 дней.
Противопоказания
Гистероскопия может представлять опасность для женщин в следующих случаях:
- рак шейки матки на 4 стадии;
- сужение цервикального канала;
- острые инфекционные заболевания (грипп, простуда, ОРЗ);
- обильные маточные кровотечения;
- наличие беременности;
- тяжелые соматические заболевания.
Кроме того, гистероскопия противопоказана при выраженных воспалительных процессах на наружных половых органах, даже если процедура планируется для лечения гинекологических заболеваний.
Также не стоит проводить гистероскопию при высокой температуре и плохом самочувствии пациентки. В таких ситуациях лабораторные анализы могут давать недостоверные результаты, что может привести к ошибочной интерпретации и неверному диагнозу.

Последствия
Гистероскопия является малоинвазивным методом диагностики и лечения гинекологических заболеваний. Но и ее проведение не исключает риск возникновения осложнений. Проявляются они:
- гнойными выделения из половых путей;
- повышением температуры;
- маточным кровотечением;
- болями внизу живота, не уменьшающие после приема обезболивающих или спазмолитических средств.
При возникновении хотя бы одного симптома, следует немедленно посетить врача.
Осложнения и риски гистероскопии
Гистероскопия, как и любая медицинская процедура, может иметь свои осложнения и риски. Хотя эта операция считается относительно безопасной и минимально инвазивной, важно быть осведомленным о возможных негативных последствиях, которые могут возникнуть в процессе или после вмешательства.
Одним из наиболее распространенных осложнений является кровотечение. В большинстве случаев оно незначительное и проходит самостоятельно, однако в редких случаях может потребоваться дополнительное вмешательство для остановки кровотечения. Это может произойти, если во время процедуры были повреждены кровеносные сосуды или ткани матки.
Другим возможным осложнением является инфекция. Несмотря на то, что гистероскопия проводится в стерильных условиях, существует риск занесения инфекции в полость матки. Симптомами инфекции могут быть повышенная температура, болезненные ощущения внизу живота и выделения с неприятным запахом. В таких случаях может потребоваться курс антибиотиков для устранения инфекции.
Также стоит упомянуть о перфорации матки, которая является редким, но серьезным осложнением. Это может произойти, если инструмент, используемый во время гистероскопии, случайно повредит стенку матки. Перфорация может привести к внутреннему кровотечению и требует немедленного медицинского вмешательства.
Кроме того, существует риск аллергических реакций на анестезию или препараты, используемые во время процедуры. Пациенты с известными аллергиями должны обязательно сообщить об этом врачу перед операцией.
Наконец, после гистероскопии могут возникнуть боли и дискомфорт в области живота, которые обычно проходят в течение нескольких дней. Однако, если боли становятся сильными или не утихают, необходимо обратиться к врачу для исключения возможных осложнений.
Важно отметить, что большинство женщин, перенесших гистероскопию, не испытывают серьезных осложнений, и процедура проходит успешно. Тем не менее, перед операцией необходимо обсудить все возможные риски с врачом, чтобы быть полностью информированным и подготовленным к процедуре.
Вопрос-ответ
Что такое гистероскопия и как она проводится?
Гистероскопия — это минимально инвазивная хирургическая процедура, которая позволяет врачам осмотреть внутреннюю полость матки с помощью специального инструмента, называемого гистероскопом. Процедура обычно проводится под местной или общей анестезией и включает введение гистероскопа через влагалище и шейку матки в матку. Это позволяет врачу диагностировать и, при необходимости, лечить различные патологии.
Какие показания существуют для проведения гистероскопии?
Гистероскопия может быть назначена в различных случаях, включая, но не ограничиваясь: аномальные маточные кровотечения, подозрение на полипы или миомы, диагностику причин бесплодия, а также для удаления внутриматочных спиралей или других инородных тел. Она также может использоваться для выполнения биопсии тканей матки.
Каковы возможные риски и осложнения гистероскопии?
Хотя гистероскопия считается безопасной процедурой, как и любая хирургическая манипуляция, она может иметь свои риски. Возможные осложнения включают инфекцию, повреждение матки или шейки матки, а также реакции на анестезию. Важно обсудить все потенциальные риски с врачом перед процедурой.
Советы
СОВЕТ №1
Перед тем как согласиться на операцию гистероскопия, обязательно проконсультируйтесь с несколькими специалистами. Это поможет вам получить полное представление о необходимости процедуры и возможных альтернативных методах лечения.
СОВЕТ №2
Убедитесь, что у вас есть полное понимание процесса гистероскопии, включая возможные риски и осложнения. Задавайте вопросы своему врачу и не стесняйтесь уточнять детали, чтобы быть уверенными в своем решении.
СОВЕТ №3
Подготовьтесь к операции, следуя всем рекомендациям врача. Это может включать в себя определенные анализы, отказ от некоторых медикаментов или изменение режима питания. Правильная подготовка поможет снизить риски и улучшить результаты процедуры.
СОВЕТ №4
После операции внимательно следите за своим состоянием и обращайтесь к врачу при появлении любых необычных симптомов, таких как сильная боль или кровотечение. Быстрое реагирование на проблемы может предотвратить серьезные осложнения.