Шунтирование сердца после инфаркта — важная тема для миллионов людей, переживших острое коронарное событие. Эта процедура, или коронарное шунтирование, представляет собой хирургическое вмешательство для восстановления нормального кровообращения в сердце, что повышает шансы на выживание и улучшает качество жизни пациентов. В статье рассмотрим показания к шунтированию, его преимущества и риски, а также процесс реабилитации после операции, чтобы помочь читателям понять, как эта процедура может изменить их жизнь после инфаркта.
Коронарное шунтирование сердца после инфаркта — что это такое и как выполняется
Что такое шунтирование коронарных сосудов сердца после инфаркта? Эта процедура, известная также как реваскуляризация, включает в себя создание анастомозов — дополнительных соединений между сосудами, что позволяет восстановить нормальное поступление кислорода к сердечной мышце.
Необходимость в этом методе возникает из-за коронарной болезни сердца — состояния, при котором происходит сужение просвета сосудов, питающих сердце. Главной причиной развития данной болезни является атеросклероз, при котором образуются атеросклеротические бляшки.
Эксперты в области кардиологии подчеркивают важность шунтирования сердца как эффективного метода лечения после инфаркта миокарда. По их мнению, данная процедура позволяет восстановить кровоснабжение сердечной мышцы, что критически важно для предотвращения дальнейших осложнений. Исследования показывают, что пациенты, перенесшие шунтирование, имеют значительно более высокие шансы на долгосрочное выживание и улучшение качества жизни по сравнению с теми, кто не прошел через эту операцию.
Специалисты также отмечают, что своевременное вмешательство может снизить риск повторных инфарктов и сердечно-сосудистых заболеваний. Однако, как подчеркивают кардиологи, успех операции во многом зависит от индивидуальных особенностей пациента, включая возраст, общее состояние здоровья и наличие сопутствующих заболеваний. Поэтому важно, чтобы решение о проведении шунтирования принималось в рамках комплексного подхода к лечению и реабилитации.

Назначение
Инфаркт является следствием ишемической болезни сердца. В данных условиях сердце не получает полный объем кислорода и питательных веществ из сосудов. Для восстановления нормального кровоснабжения применяются различные хирургические методы, в том числе и коронарное шунтирование.
| Аспект | Описание | Важность для пациента |
|---|---|---|
| Цель шунтирования | Восстановление кровотока к сердечной мышце, минуя суженные или заблокированные коронарные артерии. | Критически важно для предотвращения дальнейшего повреждения миокарда, улучшения качества жизни и увеличения продолжительности жизни. |
| Показания к шунтированию | Тяжелое многососудистое поражение коронарных артерий, неэффективность стентирования, обширный инфаркт миокарда, сохраняющаяся ишемия после инфаркта. | Позволяет определить, является ли шунтирование оптимальным методом лечения для конкретного пациента. |
| Виды шунтов | Используются собственные сосуды пациента (внутренняя грудная артерия, лучевая артерия, большая подкожная вена ноги). | Выбор типа шунта влияет на долгосрочную проходимость шунта и риск осложнений. |
| Подготовка к операции | Комплексное обследование (ЭКГ, ЭхоКГ, коронарография, анализы крови), консультации специалистов, отказ от курения, коррекция сопутствующих заболеваний. | Минимизирует риски операции и улучшает ее результаты. |
| Ход операции | Проводится на открытом сердце с использованием аппарата искусственного кровообращения или на работающем сердце (без ИК). Создание обходных путей для кровотока. | Понимание процесса операции помогает пациенту справиться с тревогой и подготовиться к реабилитации. |
| Послеоперационный период | Интенсивная терапия, обезболивание, мониторинг жизненно важных функций, ранняя активизация, дыхательная гимнастика. | Обеспечивает стабильное восстановление и предотвращает осложнения. |
| Реабилитация | Программа физических упражнений, диета, отказ от вредных привычек, прием лекарств, регулярные осмотры кардиолога. | Ключевой этап для полного восстановления, предотвращения повторных инфарктов и улучшения прогноза. |
| Возможные осложнения | Кровотечения, инфекции, аритмии, почечная недостаточность, инсульт, сердечная недостаточность, тромбозы шунтов. | Информированность о возможных рисках позволяет своевременно их выявить и принять меры. |
| Прогноз после шунтирования | Значительное улучшение качества жизни, снижение частоты стенокардии, увеличение продолжительности жизни при соблюдении рекомендаций. | Дает пациенту надежду и мотивацию к соблюдению рекомендаций. |
| Изменение образа жизни | Пожизненное соблюдение диеты, регулярные физические нагрузки, контроль артериального давления и уровня холестерина, отказ от курения. | Необходимое условие для поддержания здоровья сердца и предотвращения рецидивов. |
Интересные факты
Вот несколько интересных фактов о шунтировании сердца после инфаркта:
-
Спасение жизни: Шунтирование сердца, или коронарное шунтирование, может значительно увеличить шансы на выживание после инфаркта миокарда. Эта процедура восстанавливает кровоток к сердечной мышце, что помогает предотвратить дальнейшее повреждение и улучшает качество жизни пациентов.
-
Долгосрочные результаты: Исследования показывают, что пациенты, перенесшие шунтирование, могут иметь лучшие долгосрочные результаты по сравнению с теми, кто лечится только медикаментозно. Это связано с тем, что шунтирование устраняет причину недостатка кровоснабжения, а не просто облегчает симптомы.
-
Минимально инвазивные методы: Современные технологии позволяют проводить шунтирование с использованием минимально инвазивных методов, таких как роботизированная хирургия. Это снижает риск осложнений, уменьшает время восстановления и позволяет пациентам быстрее вернуться к обычной жизни.

Показания
Холестерин, накапливаясь в тканях организма, может откладываться в сосудах сердца, что приводит к их закупорке. Это состояние является одной из причин атеросклероза коронарных артерий, который, в свою очередь, может вызвать ишемическую болезнь сердца.
Сердечные ткани получают кислород и питательные вещества через коронарные сосуды. Именно в этих сосудах холестерин образует бляшки, которые могут привести к образованию тромбов. По мере прогрессирования заболевания проходимость сосудов снижается, и их просвет становится уже.
- Вся информация на сайте предназначена исключительно для ознакомления и НЕ ЯВЛЯЕТСЯ медицинским советом!
- Точный ДИАГНОЗ может поставить только ВРАЧ!
- Настоятельно рекомендуем Вам НЕ ЗАНИМАТЬСЯ самолечением, а обратиться к специалисту!
- Желаем здоровья Вам и вашим близким!
Запущенная форма заболевания и несвоевременное обращение за медицинской помощью могут привести к серьезным последствиям, включая инфаркт миокарда и даже летальный исход. Наиболее опасным является инфаркт передней стенки сердца. При нарушении кровотока и питания сердечной мышцы, она получает недостаточное количество крови, что приводит к сбоям в ее работе, а при значительном сужении сосудов — к отмиранию клеток.
При тромбозе сосудов у пациентов с легкой формой заболевания и на ранних стадиях может возникать боль в грудной области — симптомы стенокардии, которые особенно усиливаются при физической нагрузке. Худший сценарий — инфаркт, который представляет собой отмирание участков миокарда и может угрожать жизни пациента. В таких случаях шунтирование может стать необходимой мерой.
Лечение ишемии направлено на предотвращение указанных осложнений. Для этого применяются следующие методы:
| Физиотерапия | На ранних стадиях |
| Медикаментозная терапия | На стадиях, не угрожающих жизни пациента |
| Хирургическое вмешательство – коронарное шунтирование сердца (АКШ) | * показано, когда другие методы неэффективны или болезнь угрожает жизни пациента; * в конечном итоге АКШ становится необходимым, так как ишемия — это прогрессирующее заболевание. |
Показания для проведения операции:
- критическое сужение левой артерии;
- тромбоз всех или части коронарных артерий;
- инфаркт миокарда.
АКШ может полностью устранить симптомы заболевания. Это наиболее эффективный, хотя и радикальный, метод лечения.
Суть метода
При коронарном шунтировании создается шунт (соединение) между пострадавшим участком и здоровой артерией. Чаще всего в роли трансплантата выступают части внутренней грудной артерии, подкожной вены бедра. Эти сосуды не являются жизненно необходимыми, поэтому могут использоваться в данной операции.
Шунтирование может проводиться как при бьющемся сердце, так и при использовании аппарата искусственного кровообращения (ИК), хотя чаще используется последний способ. Решение о том, какой из них выбрать, зависит от присутствия у пациента различных осложнений, а также от необходимости в проведении сопутствующих операций.

Подготовка к проведению
Подготовка к шунтированию включает в себя следующие моменты:
- Пациенту следует прекратить прием пищи не позднее чем за сутки до операции, после чего также запрещается пить воду.
- Область, где будет проводиться операция (грудная клетка и места забора трансплантатов), должна быть очищена от волос.
- Вечером накануне и утром перед операцией необходимо провести очистку кишечника. Утром в день операции рекомендуется принять душ.
- Последний прием медикаментов должен быть завершен не позже, чем накануне после еды.
- За день до шунтирования проводится осмотр с участием хирурга и вспомогательного персонала для разработки плана действий.
- Необходимо подписать все требуемые документы.
Техника выполнения на сосудах
Как делается шунтирование сердца? За час до начала операции больному дают успокаивающие медикаменты. Пациент доставляется в оперблок, его размещают на операционном столе. Здесь устанавливаются устройства наблюдения за параметрами жизненных функций (электрокардиограмма, определение артериального давления, частоты дыхательных движений и сатурации крови), ставится мочевой катетер.
Затем вводятся препараты, обеспечивающие общий наркоз, выполняется трахеостомия, и операция начинается.
Этапы проведения коронарного шунтирования:
- Обеспечивается доступ в грудную полость с помощью рассечения середины грудины;
- Выделение внутренней грудной артерии (если применяется маммарокоронарное шунтирование);
- Забор трансплантата;
- Подключается (ИК) с гипотермической остановкой сердца, а если операция проводится на рабочем сердце, то осуществляется наложение устройств, которые стабилизируют определенный участок сердечной мышцы в месте, где происходит шунтирование;
- Накладываются шунты;
- Возобновление работы сердца и отключение аппарата «искусственное сердце — лёгкие»;
- Наложение швов на разрез и установка дренажа.
Реабилитация в послеоперационный период
Сразу после проведения операции пациента переводят в реанимационное отделение, где он остается на несколько дней, что зависит от сложности вмешательства и индивидуальных особенностей организма. В течение первых суток ему требуется аппарат для искусственной вентиляции легких.
Как только пациент сможет дышать самостоятельно, ему предлагают надувать резиновую игрушку. Это необходимо для того, чтобы обеспечить адекватную вентиляцию легких и предотвратить застойные процессы. Также осуществляется регулярная перевязка и обработка хирургических швов.
При данном типе операции происходит рассечение грудины, которая затем фиксируется с помощью металлоостеосинтеза. Эта кость довольно массивная, и хотя кожа в этой области заживает относительно быстро, восстановление грудины может занять от нескольких месяцев до полугода. Поэтому пациентам рекомендуется использовать медицинские корсеты для поддержки и стабилизации места рассечения.
Кроме того, в результате кровопотери во время операции у пациента может развиться анемия. Хотя она не требует специального лечения, для ее устранения рекомендуется более питательное питание, включающее калорийные продукты животного происхождения.
Обычный уровень гемоглобина восстанавливается примерно через 30 дней.
Следующий этап реабилитации после аортокоронарного шунтирования сердца заключается в постепенном увеличении физической активности. Начинается с прогулок по коридору, которые могут достигать до тысячи метров в день, с последующим увеличением нагрузки.
После выписки из медицинского учреждения пациенту рекомендуется провести время в санатории для полного восстановления.
Преимущества данного метода
Основным вопросом, который касается преимуществ коронарного шунтирования, является его сравнение со стентированием сосудов сердца. Не существует единого мнения насчет того, когда следует предпочесть один метод другому, однако имеется ряд условий, при которых коронарное шунтирование является более эффективным:
- В случае, если имеются противопоказания к стентированию, и пациент страдает тяжелой стенокардией, которая мешает реализации бытовых потребностей.
- Произошло поражение нескольких коронарных артерий (в количестве от трех и более).
- Если вследствие наличия атеросклеротических бляшек наблюдается аневризма сердца.
Повышенный холестерин в крови — что это значит и когда необходима врачебная помощь? Мы расскажем все нюансы!
Противопоказания
Операция не может быть проведена в следующих ситуациях:
- обострение цирроза печени или его запущенная форма;
- наличие воспалительных процессов или инфекций в организме;
- инсулинозависимый диабет;
- наличие онкологических опухолей;
- анемия;
- поражение артерий в дистальной области и в склеротической форме;
- наличие множественных рубцов на сердечной мышце;
- сердечная недостаточность 3 и 4 степени тяжести;
- аневризма.
Возможные последствия и осложнения после операции
Выделяют специфические и неспецифические осложнения после проведения реваскуляризации сердечной мышцы. Специфические осложнения связаны с сердцем венечными артериями. Среди них выделяют:
- Возникновение у некоторых больных сердечных приступов и, в итоге, увеличение риска смертельного исхода.
- Поражение наружного листка околосердечной сумки в результате воспаления.
- Нарушение работы сердца и, вследствие этого, недостаточное питание органов и тканей.
- Различного вида аритмии.
- Воспаление плевры в результате инфекции или травмы.
- Риск возникновения инсульта.
К неспецифическим осложнениям относятся проблемы, которые сопутствуют любой операции.
Что такое шунтирование сердца после инфаркта миокарда
Аортокоронарное шунтирование является единственным эффективным методом лечения тяжелых форм инфаркта и ишемической болезни сердца. Благодаря современным технологиям, данная операция может значительно продлить жизнь пациента на многие годы.
Как делают
Шунтирование сердца действенное в подавляющем большинстве случаев: при неправильной работе одного или всех сосудов.
Вкратце, что такое шунтирование сердца после инфаркта: подшивание сосудов, взятых из тела пациента, исполняющих роль новых путей питания тканей сердца, параллельно артериям с нарушенной функциональностью. Новые каналы питания сердечных тканей называются «шунтами».
Принцип операции в том, чтобы направить кровоток по новым путям-сосудам, которые обходят заблокированные сегменты или участки стеноза. Это достигается путем пришивания одного конца вены к аортному, а другого – к артериальному отверстию.
Шунты создаются из сегментов функциональных сосудов тела больного. Обычно они берутся из конечностей, так как там находятся вены и артерии со значительной длиной. Также используется артерия, расположенная в груди. Ее особенность в том, что она уже имеет соединение с аортой, хирургу нужно лишь подсоединить ее конец к сердечной артерии.
Задачи АКШ: возобновление нормального кровотока, налаживание здорового питания миокарда.
В зависимости от сложности патологии, от того, во скольких сосудах пациента образовались закупорки, различают операции нескольких видов.
Шунтирование при инфаркте имеет такие виды в зависимости от количества обрабатываемых сосудов:
Каждый пораженный сосуд дублируется своим отдельным шунтом. Состояние организма не является определяющим количества вживляемых шунтов: при выраженных формах ИБС можно сделать одиночное шунтирование, а для невыраженной степени болезни иногда требуется тройная манипуляция.
Разновидности АКШ, в зависимости от работы сердца в его процессе:
| Остановленное | Вмешательство осуществляется при подключенной аппаратуре для искусственного кровообращения. |
| Работающее | Преимущество:
|
| Миниинвазивный метод доступа |
|
Подготовка
Шунтирование может быть экстренным, срочным или плановым. В первых двух случаях подготовка, как правило, не требуется. Однако для плановой операции пациенту необходимо выполнить ряд рекомендаций от врача:
- За два дня до процедуры следует отказаться от алкоголя и придерживаться легкой диеты, чтобы не перегружать организм.
- За 6–8 часов до операции рекомендуется сделать клизму и воздержаться от приема пищи.
- Зону, где будет производиться разрез, необходимо побрить и обработать антисептическим средством.
- Важно сохранять спокойствие; если это вызывает трудности, можно принять успокоительное, назначенное врачом.
Кроме того, пациент должен пройти полное обследование, включая коронарографию, УЗИ и ЭКГ, а также сдать анализы крови и мочи.
Реабилитация
В зависимости от того как прошла операция, больного отправляют либо в реанимационное отделение, либо в интенсивную терапию. Это старт первичного реабилитационного периода, длящегося от недели до 10 дней. В это время сердце и легкие начинают нормально функционировать после вмешательства.
Переведя пациента в общую палату, ему назначают постепенное увеличение физической нагрузки от легких прогулок по палате до подъема по ступенькам.
Важно! Первичный реабилитационный период заканчивается после прохождения теста больным, который назначают через 60–90 дней после операции. Если пациент не имеет изменений на ЭКГ, и у него ничего не болит, то тест сдан.
Затягивание швов
Широкий инфаркт может иметь множество последствий. После проведения шунтирования на груди пациента останется значительный шов. Однако это небольшая цена за восстановление нормального функционирования сердечно-сосудистой системы. Для ускорения заживления шва пациенту ежедневно проводят перевязки и обрабатывают место операции антисептическими средствами. Швы удалят на 10-12 день, и в течение нескольких дней после этого принимать душ будет нельзя.
Кости грудины
Костные ткани всегда заживают дольше мягких, поэтому после шунтирования на это может понадобиться до полугода. Для ускорения процесса зону заживления нужно не тревожить, обеспечивая ей покой. Даже резкое движение или рывок, разорвут шов, поэтому врачи настаивают на ношении больным специального корсета.
Стабилизация дыхания
Восстановление нормального дыхания после хирургического вмешательства имеет большое значение, поэтому пациенту следует выполнять специальные упражнения. Важно поддерживать высокий уровень контроля за своим здоровьем, чтобы избежать простуд и не перегружать дыхательную систему. Питание должно быть своевременным и полноценным.
Иногда может возникать кашель без видимой причины, что является нормальным явлением после проведенной процедуры. Облегчить его можно, аккуратно нажав на грудную клетку.
Физические нагрузки
Они должны быть постепенными и возрастающими. Постепенно вся симптоматика инфаркта пройдет. Организм восстановится, и больной будет не только лучше себя чувствовать, но и его физические возможности изменятся. Начинать нужно с прогулки по коридору, постепенно доводя нагрузки до обычного состояния. В конце реабилитации пациенту стоит заняться спортивной ходьбой или легким бегом трусцой.
Санатории
После выписки из больницы реабилитация не завершается. Пациенту необходимо продолжить восстановление в специализированном санатории. В этом учреждении будут осуществлены восстановительные и терапевтические процедуры, которые помогут повысить эффективность шунтирования, полностью устранить последствия инфаркта, укрепить сосуды и улучшить общее состояние здоровья. Обычно возвращение к полноценной жизни возможно примерно через три месяца после шунтирования.
Возможные осложнения
Обычно такие процедуры выполняют высококвалифицированные специалисты, поэтому глобальных осложнений не бывает. Но если уход за раной будет плохим, то она может воспалиться или даже открыться, что приведет к кровотечению.
Оно вызывает жар, слабость, боли в грудине, ломоту в суставах, аритмию. После операции организм сильно ослаблен.
Кровопотеря в процессе процедуры способствует развитию анемии, поэтому кровотечение после операции может быть опасным. Врачи прописывают железосодержащие препараты.
Крайне редко шунтирование сердца приводит к таким осложнениям:
- инсульту;
- тромбозу;
- неправильному сращиванию костей грудной клетки;
- почечной недостаточности;
- повторному инфаркту;
- остаточным болям в зоне шва;
- постперфузионному легочному осложнению.
Все эти последствия чаще возникают как результат дооперационного здоровья больного. Также в группе риска люди с избыточным весом, курящие, злоупотребляющие алкоголем, страдающие повышенным артериальным давлением, сахарным диабетом, атеросклерозом. Немаловажно и отношение больного к реабилитации.
Безответственное поведение приводит к осложнениям. Игнорирование врачебных рекомендаций, избыток физических нагрузок или их отсутствие, отказ от медикаментов провоцируют серьезные осложнения и повторный инфаркт.
Результаты шунтирования сердца после инфаркта
Успешное шунтирование после инфаркта приводит к следующим результатам:
- восстановление нормального кровообращения и питания сердечной мышцы;
- исчезновение приступов стенокардии;
- снижение вероятности повторного инфаркта миокарда;
- восстановление трудоспособности;
- улучшение общего самочувствия;
- увеличение допустимых физических нагрузок;
- продление жизни и снижение риска внезапной смерти;
- прекращение приема медикаментов, за исключением минимального профилактического курса.
После аортокоронарного шунтирования пациент может вернуться к привычной, активной жизни, однако важно соблюдать диету и придерживаться здорового образа жизни, чтобы избежать рецидивов. Основные рекомендации для предотвращения повторного развития ишемической болезни – отказаться от курения и ограничить потребление алкоголя.
У 70% пациентов, перенесших операцию, практически полностью исчезают симптомы заболевания, а в 85% случаев повторная закупорка сосудов не наблюдается, при этом состояние трети пациентов улучшается сразу после вмешательства. Средний срок службы шунта составляет около 10 лет (у молодых людей этот срок может быть дольше), по истечении которого может потребоваться повторная операция.
Стоимость
Стоимость аортокоронарного шунтирования, учитывая сложность операции, достаточно высокая.
Цена определяется несколькими факторами: сложностью, количеством шунтов, применением качественных медикаментов и оборудования, состоянием пациента, реабилитационными мерами, необходимыми дополнительными подготовительными действиями, условиями клиники, уровнем ее престижности.
В московских клиниках цена операции составляет от 150 тыс. до 500 тыс. руб. Чем выше цена, тем престижнее клиника. В Израиле, ФРГ за такую операцию придется выложить от 800 тыс. до полутора миллиона руб.
Шунтирование сосудов сердца: что это, показания и противопоказания, виды и ход операции, реабилитация и возможные осложнения
Шунтирование сердца представляет собой сложную процедуру, направленную на восстановление нормального кровообращения в миокарде. Во время операции хирурги создают обходные пути, что позволяет улучшить питание тканей и снизить вероятность серьезных осложнений.
Эта операция требует высокой квалификации и слаженной работы команды из 8-10 медицинских специалистов, и в среднем занимает от 3 до 4 часов. Методика также известна как коронарное шунтирование сосудов сердца, и оба термина являются синонимами.
Выбор метода, определение хирургической тактики и обоснованность проведения данной терапии находятся в компетенции кардиохирурга, который принимает решение после тщательного обследования пациента.
При должной подготовке, хорошем состоянии здоровья пациента и высоком уровне профессионализма врачей риски, связанные с операцией, сводятся к минимуму.
Суть и виды операции
Чтобы понять, что собой представляет коронарное шунтирование, нужно разобраться в анатомии.
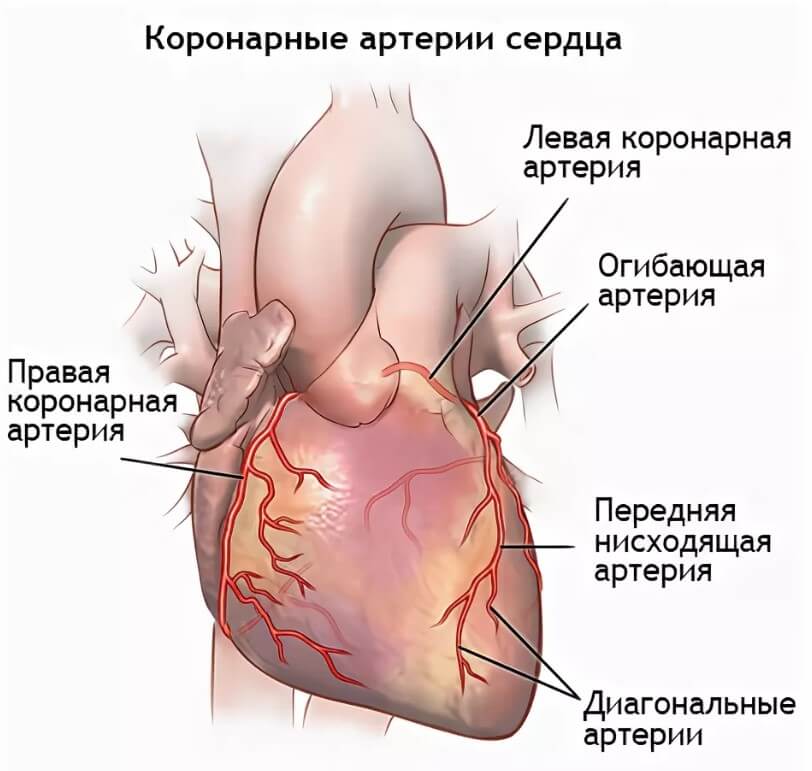
Сердце, его мышечный слой или миокард требует огромного количества ресурсов. Это понятно, учитывая, какая нагрузка ложится на орган. Питание и клеточное дыхание обеспечивается через две крупных ветви, отходящие от аорты. Они называются коронарными артериями.
В свою очередь, правый и левый стволы разделяются на еще более мелкие структуры, а те в свою очередь на дополнительную сеть. Так происходит трофика всего сердца.
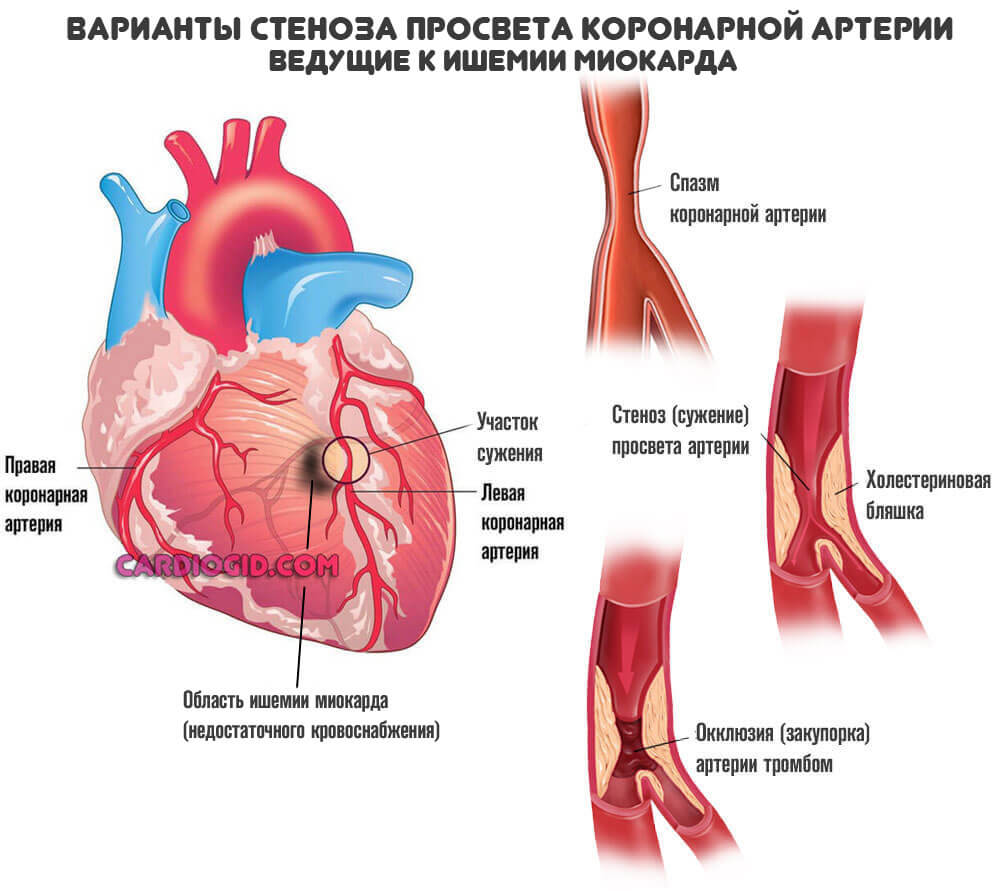
При некоторых заболеваниях, например, атеросклерозе, сосуды уже не могут выполнять свою работу и перегонять кровь к нужному месту. В описанном случае причина в том, что на стенках артерий откладываются холестериновые бляшки. Это механические препятствия.
Чем больше образование, наслоение жиров — тем меньшее количество полезных веществ и кислорода в единицу времени получит орган.
Конечный итог — ишемическая болезнь сердца . Также возможна стенокардия . Процессы разные, а суть примерно одна: недостаточный кровоток, нарушение питания и дыхания, постепенное отмирание функциональных тканей самого мышечного слоя, который как раз и обладает сократимостью, перекачивает кровь.
Возможны и другие виновники ишемии. Например, врожденные аномалии развития или тромбы. При условии, что нельзя устранить механические препятствия другими методами (стентированием, баллонированием, то есть расширить участок), прибегают к шунтированию сердца.
Суть можно описать несколькими пунктами:
- Определиться, какой путь может быть основным для обхода. Предстоит соединять коронарную артерию и здоровый сосуд.
- Выбрать вену или другую структуру, которая по размерам, калибру и свойствам могла бы стать шунтом.
- Найти область, которая перекрыта механически или иным образом изменена.
- Создать обходной путь от сосуда-донора до места, куда кровь из-за механического препятствия уже не поступает. Ключевых варианта, какая область может стать источником всего два (см. ниже).
Тем самым, врачи создают искусственную коллатераль. Обходной путь для нормального кровотока.
Существует 3 вида кардиошунтирования. Классификацию проводят по сосуду, который становится донором. Это довольно сильно влияет и на эффективность в разных случаях, и на технику самой операции.
Всего можно назвать три ключевых подхода:
- Аортокоронарное шунтирование (АКШ). Классическая методика. В этом случае кровоток к миокарду поступает напрямую из аорты. Чтобы создать такой обходной путь, нужен довольно крупный фрагмент сосуда. Например, участок вены ноги.
- Маммарокоронарное шунтирование (МКШ). Его используют реже. В основном к методики прибегают, если неэффективной оказалась предыдущая. Также такая операция возможна, когда есть противопоказания: тромбозы, аномалии сосудов.
Суть процедуры заключается в соединении внутренних грудных артерий и собственно миокарда, чтобы обеспечить обходной путь. Если поражены сразу обе коронарные структуры, можно создать двойной шунт.
- При незначительных объемах поражения сердца, врачи прибегают к микроинвазивному шунтированию. Это не самый лучший выбор, если имеются атеросклеротические изменения.
Классифицировать операцию можно и по другому основанию — состояние сердца в момент процедуры. Соответственно, выделяют еще два вида:
- Вмешательство на работающем сердце. Считается куда более трудной методикой терапии, поскольку во время процедуры орган бьется, сокращается. Однако снижаются риски послеоперационных осложнений, реабилитационный период становится куда короче.
- Вмешательство на неработающем сердце. В этом случае пациента приходится подключать к аппарату искусственного кровообращения. В целом, остановка кардиальной деятельности не нормальна и не сулит пациенту ничего хорошего.
После процедуры выше вероятность осложнений, в том числе вторичной ишемии, внезапной остановки сердца. Также возможен отек легких, острые тяжелые воспалительные процессы, которые разрушают миокард.
Тромбозы, в том числе отдаленные, локализованные в сосудах головного мозга — еще один неприятный сюрприз. Вариантов много и все они опасные.
Поэтому долгое время пациент находится в стационаре, а затем под присмотром кардиолога.
Срок восстановления больше в 1.5-2 раза.
Аортокоронарное шунтирование (АКШ) считается золотым стандартом хирургического лечения. Отступать от него или нет, насколько, в какую сторону — зависит от случая. Решение остается за кардиохирургом.
Показания к операции
Существует ограниченное количество оснований для проведения такого лечения. Эти показания строго регламентированы, так как сама процедура сопряжена с серьезными рисками. Назначение шунтирования не происходит без ясного понимания ситуации. К числу основных показаний относятся:
Развитая стенокардия
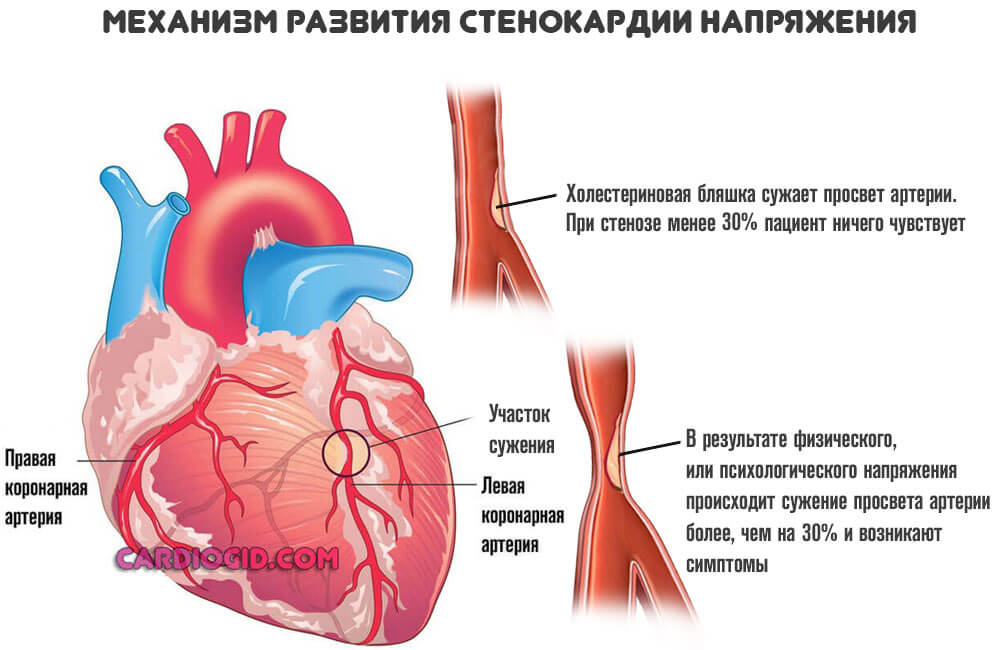
Речь идет о процессе, при котором сосуды сужаются резко в ответ на напряжение. Изменение температуры среды, погодных условий. Также при физических нагрузках. Это патологическое состояние называется стенокардией напряжения .
Процесс нестабилен. Его справедливо считают предвестником инфаркта . Как быстро разовьется неотложное состояние, никто заранее не скажет. Поэтому врачи работают в превентивном порядке.
Ишемическая болезнь сердца
Общее название для процесса, связанного с нарушением кровообращения в определенной области. Мышечный орган начинает испытывать нехватку кислорода и необходимых веществ.
С ухудшением трофики запускаются дистрофические изменения. Ткани сердца начинают погибать, но не так резко, как при инфаркте, а постепенно.
Итог оказывается схожим. Снижается выносливость, ухудшается сократительная функция миокарда, что может привести к серьезным осложнениям со стороны внутренних органов и мозга.
В конечном итоге это может привести к инфаркту или инсульту. Для предотвращения таких последствий назначают коронарное шунтирование.
Невозможность стентирования или баллонирования
Эти операции тоже направлены не то, чтобы восстановить кровоток в мышечном органе. В то же время, суть совсем иная. Заключается в механическом расширении просвета пораженной артерии. Например, при стентировании используется специальный металлический сетчатый каркас (подробнее об операции читайте в этой статье ).
В некоторых случаях смысла в таких мерах нет. Например, если имеет место приобретенный или врожденный порок артерий. Аномальное развитие. В этих случаях необходимо только шунтирование.
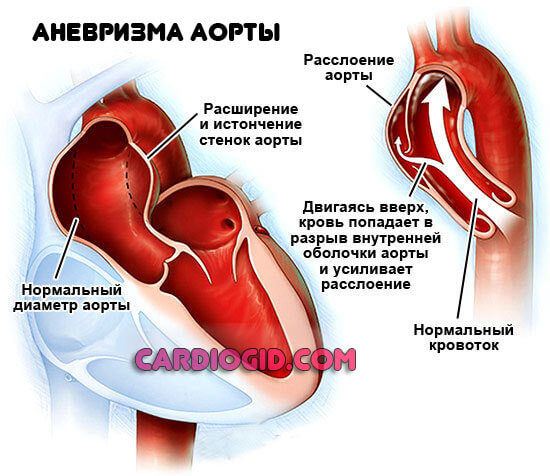
Аневризма сосудов сердца
Это представляет собой выпячивание стенки сосуда. Оно может возникать с одной стороны (в виде мешка) или с обеих. Обычно пораженная артерия теряет свою функциональность. Необходимо удалить аневризму, однако структура сосуда не позволяет ему выполнять свои функции. В таких случаях создается обходной путь, называемый коллатеральным.
Показания для шунтирования сердечных сосудов достаточно ограничены. Тем не менее, врач может по своему усмотрению рекомендовать операцию и в других ситуациях, например, при врожденных аномалиях или других состояниях.
Ожидаемые эффекты
Эффективность процедуры разнится, зависит от исходных данных. Как правило, после оперативного лечения пациент может рассчитывать на значительное улучшение состояния.
- Количество приступов стенокардии после шунтирования коронарных артерий падает до нуля. Нет не болевых ощущений, ни прочих симптомов. Это серьезно сказывается на уровне жизни. В положительном ключе.
- Вероятность инфаркта также становится существенно меньше. По разным оценкам, успешное шунтирование сосудов сердца снижает вероятность острого нарушения кровообращения в миокарде в 3-4 раза. Риски выравниваются и становятся примерно такими же, как у здоровых людей.
- Повышается физическая выносливость, переносимость нагрузок. Это результат адекватного питания самого миокарда, мышечной, нервной ткани. Пациент может самостоятельно ходить, в том числе без проблем поднимается по лестницам.
Однако, больным с шунтом все же не рекомендуется превышать допустимую, рекомендуемую норму. Как часто, с какой интенсивностью можно заниматься физической активностью, лучше уточнить у своего кардиохирурга.
- Количество препаратов постепенно уменьшается. Нет необходимости принимать лекарства в прежнем объеме. Хотя определенный минимум все-таки сохраняется. Это поддерживающая мера.
- Риск внезапной смерти также становится ниже.
- Пациент может работать. Выполнять обязанности по дому.
Операция устраняет все возможные риски. Позволяет вернуться к здоровой жизни.
Выполнение коронарного шунтирования
Операция по коронарному шунтированию сердца проводится в специализированном кардиохирургическом отделении. Процесс этой процедуры четко регламентирован и хорошо изучен:
- Пациента помещают под наркоз.
- Затем необходимо извлечь участок здорового сосуда, который будет использоваться в качестве обходного пути (шунта). Для этого подходят грудные или лучевые артерии, а также вена из ноги. Врач принимает решение о выборе сосуда до начала операции.
- Следующий этап включает вскрытие грудной клетки и подготовку тканей вокруг сердца. Здесь создается сам шунт. Если имеется несколько участков сужения или других повреждений, устанавливается несколько искусственных коллатералей. Обычно в качестве нового «донора» используется аорта или грудные артерии.
- После проверки шунта рана зашивается, и операция считается завершенной.
Время проведения операции составляет от 3 до 4 часов, в редких случаях может занять больше времени. После этого начинается сложный период восстановления.
Риски и возможные осложнения
Последствия операции, если она сделана правильно, встречаются довольно редко, в среднем, в 5-7% случаев. Зависит от конкретной проблемы.
- Инсульт или инфаркт. Расстройство питания головного мозга и самого сердца соответственно.
- Нарушение процесса сращения грудных костей. Потребует дополнительной медицинской помощи.
- Тромбозы.
- Кровотечения. Обычно на начальной стадии реабилитации. Сразу после операции.
- Болевые ощущения. От них никуда не деться.
- Проблемы с почками.
- Остановка сердца. В результате острого нарушения питания миокарда.
К счастью, действительно серьезные проблемы встречаются редко и польза операции значительно превышает вероятные риски.
Прогнозы и сроки службы шунтов
Перспективы в целом выглядят оптимистично. Вероятность возникновения инфаркта снижается в 2-4 раза, что также касается риска внезапной смерти. Если состояние сердца остается стабильным, возможно возвращение к активной жизни с некоторыми ограничениями в физической активности. Хирургическое вмешательство не влияет на продолжительность жизни, но значительно снижает вероятность возникновения экстренных ситуаций.
Шунт в идеальных условиях может функционировать около 10-15 лет. Однако следует учитывать возможные отклонения, поэтому разумнее рассчитывать на срок в 7-8 лет или около того. После этого снова могут возникнуть показания для проведения операции по шунтированию коронарных сосудов, а также потребуется дополнительная терапия.
Шунтирование сердца после инфаркта — как происходит операция
По данным медиков, кардиологические болезни поражают все более молодых людей. Шунтирование сердца после инфаркта — это надежный шанс для больного на излечение от финальной стадии инфаркта или ишемической болезни. Своевременное шунтирование при и после приступа продлит жизнь пациента на годы. Суть операции — создать дополнительное сообщение между сосудами, чтобы восстановился нормальный кровоток в сердце, нарушения в котором и являются причиной сердечных патологий.
Кому показана и противопоказана процедура?
Шунтирование после инфаркта миокарда рекомендуется в следующих случаях:
- в экстренных ситуациях;
- если длительное медикаментозное лечение не дало ожидаемых результатов.
Каждый пациент рассматривается врачом индивидуально, учитываются причины, приведшие к необходимости операции. Шунтирование после инфаркта миокарда направлено на восстановление нормального кровотока, обходя область некроза. Для этого используется шунт, который создает новое ответвление. Это позволяет нормализовать аортокоронарный кровоток и уменьшить вероятность повторного возникновения заболевания.
Важно! Оптимальное время для экстренного шунтирования при инфаркте составляет 6 часов после его начала, однако в реальной практике это не всегда возможно, поэтому врачи допускают проведение операции в течение 15 часов после приступа.
Коронарное шунтирование после инфаркта миокарда не рекомендуется в следующих случаях:
- при наличии сопутствующих заболеваний, таких как рак, выраженное воспаление, терминальная стадия цирроза, анемия, нестабильный сахарный диабет;
- если несколько артерий или дистальное русло полностью поражены атеросклерозом;
- при серьезных изменениях в сердечной мышце, таких как множественное рубцевание, аневризмы, сердечная недостаточность 3–4 степени.
Если все перечисленные заболевания будут устранены, и состояние пациента стабилизируется, шунтирование может быть выполнено. Некоторые заболевания, к сожалению, не поддаются лечению.
Важно! Возраст пациента не является противопоказанием, поскольку главное — это его общее физическое состояние. Однако младенцы и пожилые люди старше 62 лет относятся к группе повышенного риска.
АКШ: виды
Чаще всего для создания аортокоронарного шунта используют артерию грудины, которая способна долгое время выполнять возложенные на нее функции, не поражаясь атеросклерозом. Иногда шунты делают из лучевой артерии или большой бедренной вены.
Операцию проводят под общим наркозом, т. к. сердце в это время открыто, а процедура может длиться от 4 до 6 часов. Аортальное шунтирование бывает одиночным, двойным, тройным, и зависит это от количества артерий, подлежащих восстановлению. У врачей в распоряжении несколько видов процедуры:
- С остановкой сердца и подключением аппарата искусственного кровообращения.
- С работающим сердцем, но на это способны единицы врачей, ведь тут нужен невероятный опыт, умения и выдержка.
- Малоинвазивный способ, самый часто используемый, т. к. время процедуры меньше, как и негативные последствия.
Операция
Длительность процедуры зависит как от общего состояния пациента, так и от его эмоционального состояния. Именно поэтому медицинские специалисты назначают седативные препараты минимум за час до начала вмешательства. В операционной больной располагается на столе, после чего ему вводят общий наркоз.
На протяжении всей процедуры медицинский персонал и врач внимательно контролируют жизненно важные показатели: артериальное давление, работу сердца (при шунтировании без его остановки), дыхание и газообмен. После того как наркоз начнет действовать, хирург вскроет грудину и остановит сердце, одновременно подключив пациента к аппарату искусственной перекачки крови.
В нужное место устанавливается шунт, и при необходимости может быть выполнено стентирование. Затем врач восстанавливает работу сердца, накладывает швы и устанавливает дренаж.
При малоинвазивном шунтировании после инфаркта аппарат искусственного дыхания может не понадобиться. Однако его использование снижает кровопотерю и минимизирует риск инфекционных осложнений. В стационаре пациент обычно находится не более 10 дней.
Процесс восстановления проходит максимально быстро. Процедура в основном осуществляется на передних сосудах, так как доступ к задним сосудам через ключевой разрез более сложен.
Эффективность операции
Правильно проведенная процедура приводит к:
- нормализации сердечного кровотока и питания миокарда;
- устранению приступов стенокардии;
- уменьшению риска повторного инфаркта;
- восстановлению трудоспособности;
- улучшению самочувствия;
- увеличению физической нагрузки;
- повышению продолжительности жизни;
- уменьшению риска внезапного летального исхода;
- укреплению стенок сосудов;
- прекращению лекарственной терапии, кроме необходимых для реабилитации препаратов.
АКШ позволяет вернуться пациенту к обычной, полноценной жизни. Важно будет все время соблюдать определенный рацион и вести здоровый образ жизни, чтобы исключить рецидив. Нужно полностью отказаться от табака, алкоголь пить крайне ограниченно и в малых количествах.
Интересно! У 70% пациентов после шунтирования патология полностью проходит, у 85% исключена повторная закупорка сосудов, даже по задней стенке. Каждый третий пациент чувствует себя лучше после шунтирования. Средний срок службы шунта — 10 лет.
Сколько стоит?
Стоимость данной операции не может быть низкой, так как это сложная процедура, которую способен выполнить только высококвалифицированный кардиохирург в сопровождении опытной команды. На формирование цены влияют следующие факторы:
- сложность операции;
- ее тип;
- количество шунтов;
- стоимость медикаментов и оборудования;
- продолжительность и качество реабилитационного периода;
- условия работы клиники и ее репутация.
В среднем в московских медицинских учреждениях стоимость шунтирования составляет от 150 000 до 500 000 рублей. За границей цена на эту процедуру значительно выше: в Израиле или Германии она начинается от 800 000 рублей и может быть выше. Услуги обычного кардиологического центра, как правило, стоят дешевле, чем в частной клинике.
Шунтирование также может быть выполнено совершенно бесплатно для пациента по квоте. Расходы покрывает Фонд социального страхования, а операцию проводит областной кардиолог, городской хирург или специалист кардиоцентра по месту жительства.
Если в городе нет подходящих специалистов, пациенту следует обратиться в больницу за справкой о невозможности проведения операции.
Этот документ должен быть подписан главным врачом. Если пациент относится к льготной категории и не подписывал отказ от услуг ФСС, фонд также оплачивает дорогу до места проведения процедуры и обратно. После рассмотрения документов на комиссии субъекта РФ пациенту выдается талон на высокотехнологичную медицинскую помощь. Материалы для рассмотрения направляются в столицу, где будет осуществлен отбор пациентов для данной помощи. О дате операции пациент будет уведомлен письменно.
Процесс шунтирования сердца после инфаркта: схема проведения операции
Кардиохирурги проводят плановое шунтирование сердца после инфаркта на третий — седьмой день. Восстановление кровоснабжения миокарда устраняет или снижает риск рецидива. Экстренную операцию желательно успеть сделать в первые 5–6 часов после острого инфаркта миокарда. Шунтирование выполняется разными способами, но с хорошими результатами.
Для чего нужна операция АКШ
Аортокоронарное шунтирование (АКШ) является важной процедурой как для лечения острого инфаркта, так и для его профилактики. В ходе операции восстанавливается кровоток в миокарде с помощью шунта. Суть вмешательства заключается в формировании анастомозов – дополнительных путей для кровоснабжения сердца, которые обходят заблокированные коронарные сосуды.
Причиной инфаркта чаще всего становится значительное сужение коронарных артерий, вызванное атеросклеротической бляшкой или тромбом. Это приводит к некрозу участка миокарда, который может зажить с образованием рубца, но иногда заканчивается летальным исходом.
После перенесенного инфаркта сердечная мышца теряет свою силу, так как рубцовая ткань не участвует в сокращениях, что нарушает насосную функцию сердца. В результате миокард вынужден работать в условиях повышенной нагрузки. Кроме того, атеросклероз продолжает негативно влиять на артерии, что увеличивает вероятность повторного инфаркта. Единственным способом поддержать сердце в нормальном состоянии является создание обходного пути для кровоснабжения.
Показания для шунтирования венечных сосудов
Операция проводится только по строгим показаниям, что позволяет предупредить осложнения в периоде восстановления. Экстренное коронарное шунтирование сердца выполняется, если во время ангиографии обнаружено поражение нескольких сосудов или главной коронарной артерии. Противопоказанием является только инфаркт правого желудочка.
Кстати! Срочное шунтирование необходимо также после осложнения баллонной ангиопластики венечных артерий.
Плановое шунтирование, проведённое через 3–7 дней после инфаркта, безопасно для больных.
Показания для проведения АКШ:
- Непроходимость левой венечной артерии на 50% и больше.
- Сужение нескольких коронарных ветвей более чем на 70%.
- Стеноз верхней части межжелудочковой артерии и других сосудов.
- Невозможность установки стента.
- Аневризма сердца в сочетании с коронарным атеросклерозом.
Показанием для операции является также стенокардия высокого класса, если лекарственная терапия неэффетивна. Шунтирование рекомендовано пациентам с пониженной насосной функцией сердца или ишемической кардиомиопатией.
Для проведения АКШ нет возрастных противопоказаний. Значение имеют сопутствующие заболевания, препятствующие проведению полостных операций.
Методики шунтирования
Независимо от рекомендованного метода, перед проведением операции все пациенты проходят контрастное рентгенологическое исследование коронарных сосудов. Коронарография позволяет определить степень и локализацию нарушений кровообращения, что помогает врачам выбрать оптимальный вариант хирургического вмешательства.
На сегодняшний день кардиошунтирование может выполняться как на работающем сердце, так и в условиях искусственного кровообращения. У каждого из этих методов есть свои плюсы и минусы.
Современное аортокоронарное шунтирование на бьющемся сердце является более сложной процедурой. Для её выполнения требуется специализированное оборудование, которое помогает минимизировать колебания сердца.
Однако у этого метода есть свои преимущества:
- значительно снижен риск послеоперационных осложнений,
- уменьшение объема кровопотери,
- сокращение времени восстановления пациента.
Традиционное шунтирование проводится на остановленном сердце. Операция осуществляется под общим наркозом, при этом грудная клетка вскрывается. Пациент временно подключается к аппарату искусственного кровообращения и дыхания (АИК).
Хирург выделяет подкожную вену из ноги. Один конец этой вены пришивается к аорте, а другой – к венечной артерии выше места закупорки. После завершения сшивания пациента отключают от аппарата и запускают сердце. Затем грудная клетка закрывается послойными швами.
Аортокоронарное шунтирование занимает от 3 до 6 часов. После операции пациента переводят в реанимационное отделение на сутки, а затем он проводит еще 3–4 дня в общей палате под наблюдением медицинского персонала.
В качестве шунта могут использоваться собственные грудные (маммарные) артерии или подкожные вены ног (из голени или бедра). В некоторых случаях применяются пластиковые протезы.
Интересный факт! По статистике, анастомозы из артерий отличаются долговечностью и надежностью – они могут функционировать до 15 лет, в то время как 30% венозных шунтов закрываются уже через 6–7 лет или даже раньше. Грудная артерия более устойчива к атеросклерозу, что делает маммарно-коронарное шунтирование (МКШ) более перспективным в долгосрочной перспективе.
Последствия после шунтирования
Риск осложнений после операции возрастает при повторном АКШ. В этих случаях предпочтительно выполнять маммарно-коронарное шунтирование (МКШ).
Тем не менее, у некоторых пациентов не исключаются последствия:
- кровотечение может возникнуть через несколько часов или дней после шунтирования,
- повышение температуры,
- присоединение бактериальной инфекции,
- накопление жидкости на месте воспаления,
- боли в грудной клетке,
- учащённое сердцебиение,
- тромбоз вен конечностей после взятия трансплантата,
- нарушение ритма сердца.
Осложнения в ближайшем времени после шунтирования возникают в основном у ослабленных пациентов с пониженным иммунитетом. В позднем периоде иногда развивается сужение шунтов.
Вероятность его развития зависит от того, насколько пациент соблюдает диету и график приёма препаратов, останавливающих прогрессирование атеросклероза и препятствующих образованию тромбом.
Восстановительный период
Реабилитация после аортокоронарного шунтирования длится полгода и включает в себя ряд мероприятий, направленных на возвращение к привычному образу жизни. Наилучшие результаты можно достичь, проходя программу восстановления в специализированном санатории.
Для предотвращения осложнений в послеоперационный период крайне важно следовать рекомендациям врача:
- После возвращения домой, чтобы избежать застоя в легких, необходимо выполнять дыхательные упражнения. Одним из простых способов является выдыхание через трубочку в стакан с водой. Рекомендуется делать 20 подходов в день. Это упражнение помогает раскрыть легкие и насыщает кровь кислородом.
- Важно строго соблюдать режим приема назначенных врачом медикаментов. Для удобства можно использовать специальные таблетницы, которые помогут организовать прием препаратов в течение дня.
- Следите за своим состоянием здоровья: измеряйте давление с помощью автоматического тонометра на предплечье и контролируйте пульс. При физической активности пульс не должен превышать 110 ударов в минуту. Если вы заметили изменения в показателях, не откладывайте визит к врачу.
- Пациентам после шунтирования рекомендуется перейти на лечебное питание, следуя диете столов №12 или 15. Это подразумевает ограничение соли и калорийной пищи. В рацион должны входить нежирные сорта мяса и рыбы, растительная пища, свежая зелень, богатая витаминами и минералами. Полезны бананы и киви для сердца, а также гранаты, способствующие очищению сосудов. Кисломолочные продукты также полезны, так как они снижают риск сосудистых заболеваний.
- На начальном этапе после шунтирования существует множество ограничений. Не рекомендуется посещать сауны и бани, а также совершать длительные пешие прогулки. В домашних условиях следует поддерживать комфортную температуру в пределах 20–22 °C и влажность воздуха 50–70%.
Важно помнить! Отказ от алкоголя и курения должен быть окончательным. Некоторые пациенты полагают, что небольшое количество алкоголя допустимо, но это не так! Алкоголь и никотин негативно влияют на сосуды, и в конечном итоге могут привести к необходимости повторной операции.
Шунтирование дает возможность людям переосмыслить свои привычки и отказаться от вредных факторов, сокращающих жизнь. При соблюдении рекомендаций врача физическая активность постепенно увеличивается, а количество принимаемых медикаментов уменьшается. В итоге остаются только препараты для разжижения крови и контроля уровня холестерина.
Прогноз после шунтирования
Летальность составляет 2–3% от всех случаев оперированных больных. Продолжительность жизни после шунтирования связана не только с мастерством хирурга и специалистов реабилитационного центра. Много зависит от самого пациента, резервных возможностей сердца.
Важно принимать лекарства, укрепляющие сердечную мышцу, разжижающие кровь, останавливающие прогрессирование атеросклероза. Необходимо следить за параметрами давления и сердцебиения.
Те пациенты, которые выполняют рекомендации врача, ведут правильный образ жизни, отказались от вредных привычек, живут долгие годы. У стариков и людей с сопутствующими заболеваниями, а также людей, не заботящихся о своём здоровье, этот срок ограничен.
Внимание! Очень важно применять адекватные физические нагрузки по рекомендации врача-реабилитолога. Ведь жизнь в биологическом смысле слова – это насыщение крови кислородом и питательными веществами. Этот процесс ускоряется во время движений.
Последние десятилетия совершенствуются технологии шунтирования сердца после инфаркта. Вполне возможно, что в скором времени вместо собственных шунтов скоро будут изобретены заменители, не поддающиеся атеросклерозу или тромбированию.
АКШ не только спасает от инфаркта, но и продлевает жизнь больного на долгие годы при условии, если человек откажется от тех привычек, которые привели его к операции. Однако шунтирование не избавляет от атеросклероза. Чтобы дольше прожить, придётся очень постараться – перейти на сбалансированное питание, принимать регулярно лекарства, выполнять адекватные физические нагрузки для поддержания сердца в тонусе.
Как проводится шунтирование после перенесенного инфаркта и кому оно противопоказано?
Шунтирование после инфаркта представляет собой эффективный метод, который может значительно продлить жизнь пациента. Основная идея аортокоронарного шунтирования заключается в создании дополнительных путей для кровообращения, минуя заблокированные артерии. Для этой процедуры применяются кровеносные сосуды пациента, такие как артерии из области груди и вены из конечностей.
Показания к шунтированию после инфаркта
Общие показания для проведения операции:
- непроходимость левосторонней коронарной артерии минимум на 51%;
- снижение диаметра артерий более чем на 30%;
- сужение межжелудочковой и венечной артерии в истоке русла;
- трехсосудистая непроходимость.
Шунтирование после инфаркта проводится в двух порядках – плановом и экстренном.
Экстренное шунтирование
Экстренный порядок проведения операций используется в случае выявления поражения главной коронарной артерии. Также возможно затрагивание нескольких обычных сосудов; в таких ситуациях хирургическое вмешательство применяется после того, как терапевтические меры не дали ожидаемого результата. Основная цель такого шунтирования заключается в предотвращении возникновения обширного инфаркта.
Существуют определенные противопоказания: это может быть инфаркт правого желудочка сердца или наличие искусственного устройства.
Плановое шунтирование
Плановая операция назначается через определенное время после инфаркта – от 3 до 7 дней. Именно в этот период оперирование считается наиболее безопасным.
Особенности и виды шунтирования
Шунтирование сердца осуществляется через открытие органа, и максимальная продолжительность данной операции составляет от 5 до 6 часов. В процессе вмешательства может быть сформирован один, два или даже три и более шунтов, в зависимости от числа пораженных артерий.
Существует несколько видов шунтирования после инфаркта, которые различаются в зависимости от использования аппарата для искусственного кровообращения и состояния сердца:
- Если сердце остановилось после инфаркта, применяется аппарат для искусственного кровоснабжения. Данная операция сопряжена с определенными рисками.
- В случае, когда сердце продолжает функционировать, аппарат не подключается, что создает более благоприятный прогноз.
- Миниинвазивное вмешательство. Этот метод может быть использован как при остановке сердца, так и при его работе. Он предполагает минимальные кровопотери и осложнения, а реабилитационный период составляет от 7 до 10 дней.
Положительные стороны, ожидаемые результаты
После инфаркта может использоваться не только шунтированный метод хирургии, но и стентированный. Оба способа направлены на одну цель, но именно шунтирование считается лучшим.
Методика обладает такими преимуществами:
- высокая степень эффективности;
- возможность проводить операцию при одновременном поражении нескольких сосудов;
- минимальный реабилитационный период;
- редкость случаев возникновения серьезных осложнений;
- минимальный список противопоказаний.
- восстановление кровообращения, в результате чего сердце получит достаточное количество питательных веществ и кислорода;
- предупреждение обширного и повторного инфаркта;
- отсутствие стенокардии;
- улучшение общего самочувствия;
- восстановление работоспособности;
- возможность увеличивать физические нагрузки;
- снижение риска летального исхода;
- увеличение продолжительности жизни больного;
- отмена медикаментозной терапии, после операции применяется лишь лечение профилактическими препаратами;
- возвращение к привычному образу жизни.
Подготовка к операции
Перед проведением шунтирования необходимо выполнить ряд подготовительных мероприятий:
- В первую очередь, требуется пройти диагностику: сдать анализы крови и мочи для оценки общих показателей, а также обследовать сердечно-сосудистую систему с помощью ультразвука, ангиографии сосудов и электрокардиограммы.
- За 3-7 дней до запланированной операции пациент должен быть госпитализирован.
- За 12-14 часов до вмешательства следует полностью отказаться от пищи и жидкости.
- Очистка кишечника с помощью клизмы проводится дважды: вечером и утром перед операцией.
- Непосредственно перед шунтированием пациенту необходимо принять душ.
- Накануне операции строго запрещено употребление алкогольных напитков и курение.
- Прием любых медикаментов следует прекратить за сутки до процедуры.
- Необходимо тщательно побрить участки тела, откуда будет взят шунт, а также область сердца.
- Накануне шунтирования пациентам могут быть назначены седативные препараты, так как чрезмерное волнение может негативно сказаться на ходе операции. Однако это не является обязательным, а рекомендуется только тем, кто испытывает сильный стресс.
Проведение шунтирования после инфаркта
Поэтапность процедуры такова:
- Больного привозят в операционную комнату и укладывают на стол.
- Хирург подключает специальный прибор для контроля состояния больного.
- Если есть необходимость подключения аппарата искусственного кровообращения, врач подключает и его.
- Оперируемые зоны обрабатывают дезинфицирующими растворами.
- Пациенту вводят анестезирующий состав. Наркоз применяется общий.
- Путем рассечения извлекаются шунты (сосуды) для трансплантации.
- Хирург рассекает грудную полость для обеспечения доступа к сердцу.
- Стабилизируется сердечная мышца.
- Устанавливается обходной путь (шунт).
- Врач возобновляет функциональность сердца и накладывает швы.
- После операции больного доставляют в реанимацию для восстановления функциональности сердца и легких, а также полноценного контроля над состоянием.
- Больной переводится в палату для прохождения реабилитационных этапов.
После шунтирования необходимо строго следить за процессом заживления шва и костей грудины. Шов ежедневно обрабатывается антисептическими средствами, после чего заново накладывается повязка. Снимают его примерно через 7-12 суток, но принимать душ разрешено только через пару дней после снятия швов. Кости заживают гораздо дольше – от 4 месяцев до полугода. В этот период больной должен носить специальный корсет, меньше двигаться и напрягаться физически.
Если вы хотите наглядно увидеть весь процесс хирургического вмешательства при шунтировании, посмотрите наше видео:
Реабилитационный период
Реабилитационный этап начинается в реанимационном отделении, где пациент должен находиться как минимум 10 дней. Врачи внимательно контролируют дыхательную функцию больного. В первые дни после операции пациент может испытывать дискомфорт и болевые ощущения в области разрезов. Если больной страдает от сильной боли, ему могут быть назначены обезболивающие препараты, выбор которых зависит от общего состояния здоровья, работы сердца и наличия осложнений.
Пока швы не будут сняты, подниматься с постели запрещено, однако уже через 2-3 дня после этого начинается активная реабилитация, которая включает в себя следующие аспекты:
- Пациенту назначается специальная диета. В случае значительной потери крови во время операции, важно, чтобы в рацион входили продукты, богатые железом.
- Физической активностью занимаются квалифицированные специалисты. Обязательно выполняются дыхательные упражнения, которые пациент будет продолжать делать и дома. Врач обучит его правильным техникам кашля, чтобы избежать разрыва швов и повреждения шунтированных сосудов.
- Физические нагрузки также включают в себя двигательные упражнения. Сначала пациент должен научиться ходить медленным шагом по коридору больницы. В зависимости от истории болезни, врач определяет индивидуальное расстояние для ходьбы.
- Важно научиться правильно спать и переворачиваться, что способствует более быстрому заживлению швов.
- После выписки рекомендуется посетить лечебно-оздоровительное учреждение, например, санаторий. Там специалисты разработают для пациента комплекс физических упражнений, которые необходимо выполнять в течение длительного времени. Эти упражнения имеют минимальную нагрузку. Умеренные физические нагрузки можно начинать только через 5-7 месяцев.
- Крайне важно полностью исключить курение и употребление алкоголя, даже в небольших количествах.
Возможные осложнения, последствия
Неприятные последствия после шунтирования возникают по нескольким причинам. В первую очередь, это неправильный уход за пациентом, индивидуальные особенности организма, степень тяжести перенесенного инфаркта и наличие сопутствующих патологий.
Среди этих причин можно выделить такие последствия, носящие временный характер:
- если своевременно не ухаживать за швами, возникают воспалительные процессы, которые сопровождаются высокой температурой тела и участка воспаления, ослабленностью организма, зудом и жжением, гнойными выделениями и кровоточивостью из швов;
- возможны приступы аритмии и тахикардии;
- болевой синдром может локализоваться в области грудины и участков, откуда изымался шунт;
- в суставах может ощущаться ломота.
Серьезные осложнения, возникающие в редких случаях:
- анемия считается самым часто возникающим осложнением, так как во время операции может открыться кровотечение;
- тромбозы и тромбофлебиты;
- инсульт и почечная недостаточность;
- неправильное срастание грудинных костей;
- вторичный инфаркт;
- осложнения легких постперфузионного характера.
Стоимость процедуры
Аортокоронарное шунтирование после инфаркта представляет собой дорогостоящее хирургическое вмешательство, которое не каждый пациент может себе позволить. Однако в России существует возможность проведения этой операции по квоте, выделяемой как федеральным, так и региональным бюджетом. Это означает, что операция может быть выполнена совершенно бесплатно. Но есть и значительный недостаток – длительность ожидания в очереди, что может быть критичным после инфаркта.
В таких ситуациях пациенты могут рассмотреть вариант проведения операции в частной клинике. Цены на процедуру варьируются в зависимости от сложности вмешательства. В среднем по России стоимость шунтирования колеблется от 100 000 до 500 000 рублей. За границей цены также различаются в зависимости от страны. Например, в Израиле стоимость шунтирования составляет от 16 000 до 40 000 долларов, включая сопутствующие услуги (оплата палаты и другие расходы). В Германии цена немного выше.
Шунтирование является важной процедурой для продления жизни человека, перенесшего инфаркт. Операция обладает множеством преимуществ и минимальным риском осложнений, однако из-за высокой стоимости и необходимости срочного вмешательства, она доступна не всем пациентам в нашей стране.
Психологическая поддержка пациентов после шунтирования
Шунтирование сердца, или коронарное шунтирование, является важной хирургической процедурой, направленной на восстановление нормального кровообращения в сердце после инфаркта миокарда. Однако, помимо физической реабилитации, не менее важным аспектом является психологическая поддержка пациентов в послеоперационный период. Психологическое состояние пациента может существенно влиять на его восстановление и качество жизни.
После шунтирования многие пациенты сталкиваются с различными эмоциональными и психологическими трудностями. Это может быть вызвано как самим фактом перенесенной операции, так и изменениями в образе жизни, необходимыми для поддержания здоровья. Часто пациенты испытывают страх, тревогу, депрессию или чувство утраты, связанное с изменением привычного уклада жизни. Поэтому важно обеспечить комплексный подход к реабилитации, включающий не только физическую, но и психологическую поддержку.
Психологическая поддержка может включать в себя несколько ключевых аспектов:
- Консультации с психологом или психотерапевтом: Профессиональная помощь может помочь пациентам справиться с негативными эмоциями, научиться управлять стрессом и адаптироваться к новым условиям жизни.
- Группы поддержки: Участие в группах поддержки, где пациенты могут делиться своими переживаниями и опытом, способствует созданию чувства общности и уменьшает чувство одиночества.
- Образовательные программы: Информирование пациентов о процессе восстановления, возможных трудностях и способах их преодоления может снизить уровень тревожности и повысить уверенность в своих силах.
- Поддержка семьи: Вовлечение близких людей в процесс реабилитации и обучение их тому, как поддерживать пациента, играет важную роль в эмоциональном восстановлении.
Важно отметить, что каждый пациент уникален, и подход к психологической поддержке должен быть индивидуализированным. Некоторые пациенты могут нуждаться в более интенсивной поддержке, в то время как другим может быть достаточно базовой информации и общения с близкими. В любом случае, внимание к психологическому состоянию пациента после шунтирования является неотъемлемой частью успешной реабилитации и восстановления.
В заключение, психологическая поддержка пациентов после шунтирования сердца играет ключевую роль в их восстановлении. Эмоциональное здоровье не менее важно, чем физическое, и комплексный подход к реабилитации, включающий психологическую помощь, может значительно улучшить качество жизни пациентов и помочь им вернуться к активной жизни после перенесенного инфаркта и операции.
Вопрос-ответ
Что такое шунтирование сердца и когда оно необходимо?
Шунтирование сердца — это хирургическая процедура, которая создаёт обходной путь для крови, минуя заблокированные или суженные коронарные артерии. Эта операция необходима, когда у пациента наблюдаются серьезные проблемы с кровоснабжением сердца, такие как после инфаркта миокарда, когда артерии повреждены и не могут обеспечить достаточный приток крови к сердечной мышце.
Каковы риски и осложнения шунтирования сердца?
Как и любая хирургическая процедура, шунтирование сердца связано с определенными рисками. К ним относятся инфекция, тромбообразование, кровотечения, а также возможные проблемы с сердечным ритмом. Важно обсудить все потенциальные риски с врачом, чтобы быть готовым к возможным осложнениям.
Как проходит восстановление после шунтирования сердца?
Восстановление после шунтирования сердца может занять от нескольких недель до нескольких месяцев. В это время пациентам рекомендуется следовать указаниям врача, включая изменения в образе жизни, такие как диета, физическая активность и отказ от курения. Регулярные контрольные обследования также важны для мониторинга состояния сердца и общего здоровья.
Советы
СОВЕТ №1
Перед операцией обязательно обсудите с врачом все ваши медицинские истории и текущие заболевания. Это поможет избежать осложнений и выбрать оптимальный подход к шунтированию.
СОВЕТ №2
После операции следуйте всем рекомендациям врача по реабилитации. Это включает в себя не только медикаментозное лечение, но и изменения в образе жизни, такие как диета и физическая активность.
СОВЕТ №3
Регулярно проходите контрольные обследования и следите за состоянием сердечно-сосудистой системы. Это поможет вовремя выявить возможные проблемы и предотвратить повторные инфаркты.
СОВЕТ №4
Обратитесь к психологу или группе поддержки, если испытываете тревогу или депрессию после инфаркта. Эмоциональное здоровье так же важно, как и физическое, для успешной реабилитации.