Острая почечная недостаточность (ОПН) — это состояние, при котором почки внезапно теряют способность фильтровать отходы и излишки жидкости из крови, что может привести к серьезным осложнениям. В статье рассмотрим основные причины ОПН, а также подходы к ее диагностике и лечению. Понимание этих аспектов важно для своевременного выявления и эффективного управления заболеванием, что может повысить шансы на восстановление функции почек и улучшение качества жизни пациентов.
Почечная недостаточность острая.
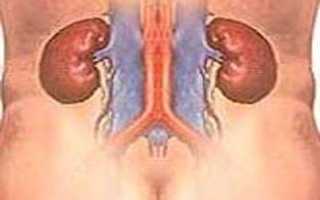
Острая почечная недостаточность представляет собой внезапное и значительное нарушение или полное прекращение работы почек, которое, в большинстве случаев, может быть обратимым. Это состояние сопровождается нарушением всех функций почек, включая секреторную, выделительную и фильтрационную, а также выраженными изменениями в водно-электролитном балансе и быстро прогрессирующей азотемией.
Существует несколько форм острой почечной недостаточности:
- Гемодинамическая (преренальная). Эта форма возникает из-за резкого нарушения кровообращения.
- Паренхиматозная (ренальная). Причиной этой формы является токсическое или ишемическое повреждение почечной ткани, реже – острый воспалительный процесс в почках.
- Обструктивная (постренальная). Данная форма развивается в результате острого препятствия в мочевыводящих путях.
Врачи подчеркивают, что острая почечная недостаточность является серьезным состоянием, требующим немедленного медицинского вмешательства. Основные причины этого заболевания могут включать обезвоживание, инфекции, травмы и побочные эффекты лекарств. Важно отметить, что ранняя диагностика и адекватное лечение играют ключевую роль в восстановлении функций почек. Специалисты рекомендуют проводить комплексное обследование для выявления первопричины недостаточности и назначения соответствующей терапии. В некоторых случаях может потребоваться гемодиализ для временной замены функций почек. Врачи акцентируют внимание на необходимости регулярного мониторинга состояния пациента и корректировки лечения в зависимости от динамики заболевания. Профилактика, включая контроль хронических заболеваний и соблюдение режима питья, также является важным аспектом для снижения риска развития острого почечного повреждения.
Острая почечная недостаточность представляет собой серьезное состояние, требующее немедленного вмешательства. Эксперты подчеркивают, что основными причинами развития данного заболевания могут быть как преренальные факторы, такие как обезвоживание и снижение кровотока, так и ренальные, включая инфекции и токсическое воздействие. Лечение острой почечной недостаточности зависит от ее этиологии и может включать коррекцию водно-электролитного баланса, применение диуретиков и, в некоторых случаях, гемодиализ. Важно отметить, что ранняя диагностика и своевременное лечение значительно повышают шансы на восстановление функции почек. Специалисты рекомендуют регулярные медицинские осмотры для выявления предрасполагающих факторов и предотвращения осложнений.

Этиология острой почечной недостаточности
Этиология преренальной острой почечной недостаточности. Преренальная ОПН может развиваться при состояниях, которые сопровождаются снижением сердечного выброса (при тромбоэмболии легочной артерии, сердечной недостаточности, аритмии, тампонаде сердца, кардиогенном шоке).
Нередко причиной становится уменьшение количества внеклеточной жидкости (при диарее, дегидратации, острой кровопотере, ожогах, асците, вызванном циррозом печени). Может возникать вследствие выраженной вазодилатации, возникающей при бактериотоксическом или анафилактическом шоке.
Этиология ренальной острой почечной недостаточности. Возникает при токсическом воздействии на почечную паренхиму удобрений, ядовитых грибов, солей меди, кадмия, урана и ртути. Развивается при бесконтрольном приеме нефротоксичных медикаментов (противоопухолевые препараты, ряд антибиотиков и сульфаниламидов).
Рентгенконстрастные вещества и перечисленные препараты, назначенные в обычной дозировке, могут стать причиной ренальной ОПН у больных с нарушением функции почек.
Кроме того, данная форма ОПН возникает при циркуляции в крови большого количества миоглобина и гемоглобина (при выраженной макрогемаглобинурии, переливании несовместимой крови, длительном сдавлении тканей при травме, наркотической и алкогольной коме). Реже развитие ренальной ОПН обусловлено воспалительным заболеванием почек.
| Причина | Механизм развития | Лечение |
|---|---|---|
| Преренальные (допочечные) | ||
| Гиповолемия (кровопотеря, дегидратация, ожоги) | Снижение почечного кровотока и клубочковой фильтрации | Восполнение объема циркулирующей крови (инфузионная терапия), переливание крови/плазмы |
| Сердечная недостаточность | Снижение сердечного выброса, приводящее к уменьшению почечного кровотока | Инотропные препараты, диуретики (осторожно), вазодилататоры |
| Сепсис | Системная вазодилатация, гипотензия, нарушение микроциркуляции | Антибиотики, вазопрессоры, инфузионная терапия |
| Стеноз почечных артерий | Уменьшение притока крови к почкам | Ангиопластика, стентирование, хирургическая реваскуляризация |
| Ренальные (почечные) | ||
| Острый тубулярный некроз (ОТН) | Ишемия или нефротоксины повреждают клетки почечных канальцев | Поддерживающая терапия, диализ (при необходимости), устранение причины |
| Острый интерстициальный нефрит | Воспаление интерстиция почек, часто вызванное лекарствами или инфекциями | Отмена причинного препарата, кортикостероиды (в некоторых случаях) |
| Гломерулонефрит | Воспаление клубочков почек, приводящее к нарушению фильтрации | Иммуносупрессивная терапия, плазмаферез (в некоторых случаях) |
| Тромботическая микроангиопатия (ТМА) | Образование тромбов в мелких сосудах почек | Плазмаферез, иммуносупрессия, лечение основного заболевания |
| Постренальные (послепочечные) | ||
| Обструкция мочевыводящих путей (камни, опухоли, стриктуры) | Нарушение оттока мочи, повышение давления в почечных лоханках | Устранение обструкции (стентирование, нефростомия, хирургическое удаление) |
| Нейрогенный мочевой пузырь | Нарушение иннервации мочевого пузыря, приводящее к задержке мочи | Катетеризация, медикаментозное лечение |
Интересные факты
Вот несколько интересных фактов об острой почечной недостаточности (ОПН), ее лечении и причинах:
-
Многообразие причин: Острая почечная недостаточность может быть вызвана множеством факторов, включая обезвоживание, инфекции, токсические вещества, такие как некоторые лекарства и тяжелые металлы, а также обструкцию мочевыводящих путей. Это делает диагностику и лечение ОПН сложными, так как необходимо определить первопричину.
-
Роль ранней диагностики: Раннее выявление и лечение острой почечной недостаточности могут значительно улучшить прогноз пациента. В некоторых случаях, если причина ОПН устраняется вовремя, почки могут полностью восстановить свою функцию. Важно следить за уровнем креатинина и другими показателями функции почек, особенно у пациентов с высоким риском.
-
Современные методы лечения: Лечение острой почечной недостаточности может включать не только медикаментозную терапию, но и процедуры, такие как гемодиализ или перитонеальный диализ, которые помогают удалить токсины и лишнюю жидкость из организма. В некоторых случаях может потребоваться пересадка почки, если функция почек не восстанавливается.

Этиология постренальной острой почечной недостаточности.
Развивается при механическом нарушении оттока мочи, возникающем из-за двусторонней обструкции мочевых путей камнями. Реже это состояние наблюдается при опухолях предстательной железы, мочевого пузыря и мочеточников, а также при туберкулезе, уретритах и периуретритах, дистрофических изменениях забрюшинной клетчатки.
При серьезных сочетанных травмах и масштабных хирургических операциях острая почечная недостаточность может быть вызвана несколькими факторами, такими как шок, сепсис, переливание крови и применение нефротоксичных медикаментов.
Острая почечная недостаточность (ОПН) представляет собой критическое состояние, требующее незамедлительного вмешательства. Люди, столкнувшиеся с этой проблемой, подчеркивают важность ранней диагностики и своевременного лечения. Причины ОПН могут быть весьма разнообразными: от обезвоживания и инфекций до токсического воздействия медикаментов. Многие пациенты отмечают, что важным аспектом в процессе лечения является поддержание водного баланса и контроль уровня электролитов. Врачи акцентируют внимание на том, что в некоторых случаях может потребоваться гемодиализ для помощи почкам в восстановлении. Опыт тех, кто пережил ОПН, демонстрирует, что комплексный подход к лечению и следование рекомендациям специалистов играют ключевую роль в успешном выздоровлении.
Симптомы острой почечной недостаточности
Выделяют четыре фазы острой почечной недостаточности:
Начальная фаза ОПН. Состояние пациента определяется основным заболеванием, вызывающим ОПН. Клинически начальная фаза обычно не выявляется из-за отсутствия характерных симптомов.
Циркуляторный коллапс, возникающий в этой фазе, имеет очень малую продолжительность, поэтому проходит незамеченным. Неспецифичные симптомы ОПН (сонливость, тошнота, отсутствие аппетита, слабость) замаскированы проявлениями основного заболевания, травмы или отравления.
Олигоанурическая фаза ОПН. Анурия возникает редко. Количество отделяемой мочи — менее 500 мл в сутки. Характерна выраженная протеинурия, азотемия, гиперфосфатемия, гиперкалиемия, гипернатиемия, метаболический ацидоз. Отмечается понос, тошнота, рвота. При отеке легкого вследствие гипергидратации появляется одышка и влажные хрипы.
Больной заторможен, сонлив, может впасть в кому. Нередко развивается перикардит, уремический гастроэнтероколит, осложняющийся кровотечениями. Пациент подвержен инфекции вследствие снижения иммунитета. Возможен панкреатит, стоматит, паротит, пневмония, сепсис.
Олигоанурическая фаза ОПН развивается в течение первых трех суток после воздействия. Позднее развитие олигоанурической фазы считается прогностически неблагоприятным признаком. Средняя продолжительность этой стадии 10-14 дней. Период олигурии может укорачиваться до нескольких часов или удлиняться до 6-8 недель.
Продолжительная олигурия чаще возникает у пожилых пациентов с сопутствующей сосудистой патологией. При олигурической стадии ОПН, длящейся более месяца, необходимо провести дополнительную дифференциальную диагностику для исключения прогрессирующего гломерулонефрита, почечного васкулита, окклюзии почечной артерии, диффузного некроза коры почек.
Диуретическая фаза ОПН. Длительность диуретической фазы – около двух недель. Суточный диурез постепенно увеличивается и достигает 2-5 литров. Отмечается постепенное восстановление водно-электролитного баланса. Возможна гипокалиемия вследствие значительных потерь калия с мочой.
Фаза выздоровления. Происходит дальнейшее восстановление почечных функций, занимающее от 6 месяцев до 1 года.

Осложнения острой почечной недостаточности
Выраженность симптомов, связанных с почечной недостаточностью (задержка жидкости, азотемия, нарушения водно-электролитного баланса), зависит от состояния катаболизма и наличия олигурии.
При значительной олигурии наблюдается снижение уровня клубочковой фильтрации, что приводит к уменьшению выделения электролитов, воды и продуктов обмена азота, что, в свою очередь, вызывает более выраженные изменения в составе крови.
Нарушения водно-солевого обмена. В условиях олигурии возрастает риск развития избытка воды и солей в организме. Гиперкалиемия при остром нарушении функции почек возникает из-за недостаточного выведения калия при сохранении его высвобождения из тканей.
У пациентов, не имеющих олигурии, уровень калия составляет 0,3-0,5 ммоль/сут. Более выраженная гиперкалиемия у таких больных может свидетельствовать о экзогенной (переливание крови, медикаменты, продукты, богатые калием) или эндогенной (гемолиз, разрушение тканей) нагрузке калия.
Первые признаки гиперкалиемии начинают проявляться, когда уровень калия превышает 6,0-6,5 ммоль/л. Пациенты жалуются на мышечную слабость, в некоторых случаях может развиваться вялый тетрапарез. Также наблюдаются изменения на ЭКГ: снижается амплитуда зубцов P, увеличивается интервал P-R, возникает брадикардия.
Существенное повышение уровня калия может привести к остановке сердца. На первых двух стадиях острого почечного недостаточности фиксируются гипокальциемия, гиперфосфатемия и слабо выраженная гипермагниемия.
Изменения крови. Выраженная азотемия приводит к угнетению эритропоэза, сокращению продолжительности жизни эритроцитов и развитию нормоцитарной нормохромной анемии.
Иммунные нарушения. Угнетение иммунной системы способствует развитию инфекционных заболеваний у 30-70% пациентов с острой почечной недостаточностью. Присоединение инфекции усугубляет течение болезни и часто становится причиной летального исхода. Воспалительные процессы могут возникать в области послеоперационных швов, затрагивать полость рта, дыхательную систему и мочевыводящие пути. Часто осложнением острого почечного недостаточности является сепсис, вызванный как грамположительными, так и грамотрицательными микроорганизмами.
Неврологические нарушения. У пациентов наблюдаются сонливость, спутанность сознания, дезориентация, заторможенность, чередующаяся с периодами возбуждения. Периферическая нейропатия чаще встречается у пожилых людей.
Осложнения со стороны сердечно-сосудистой системы. При остром почечном недостаточности могут развиваться застойная сердечная недостаточность, аритмии, перикардит и артериальная гипертензия.
Нарушения работы ЖКТ. Пациенты испытывают дискомфорт в области живота, тошноту, рвоту и потерю аппетита. В тяжелых случаях может развиться уремический гастроэнтероколит, который часто осложняется кровотечениями.
Диагностика острой почечной недостаточности
Основным маркером острой почечной недостаточности является повышение калия и азотистых соединений в крови на фоне значительного уменьшения количества выделяемой организмом мочи вплоть до состояния анурии. Количество суточной мочи и концентрационную способность почек оценивают по результатам пробы Зимницкого.
Важное значение имеет мониторинг таких показателей биохимии крови, как мочевина, креатинин и электролиты. Именно эти показатели позволяют судить о тяжести острой почечной недостаточности и эффективности проводимых лечебных мероприятий.
Главной задачей в диагностике ОПН является определение ее формы. Для этого проводится УЗИ почек и мочевого пузыря, которое позволяет выявить или же исключить обструкцию мочевыводящих путей. В некоторых случаях проводится двусторонняя катетеризация лоханок.
Если при этом оба катетера свободно прошли в лоханки, но выделение мочи по ним не наблюдается, можно с уверенностью исключить постренальную форму острой почечной недостаточности.
При необходимости оценить почечный кровоток проводят УЗДГ сосудов почек. Подозрение на канальцевый некроз, острый гломерулонефрит или системное заболевание является показанием для биопсии почки.
Лечение острой почечной недостаточности
Лечение на начальной стадии. Основная цель терапии заключается в устранении причины, приведшей к нарушению работы почек. В случае шока необходимо восстановить объем циркулирующей крови и нормализовать артериальное давление.
При отравлении нефротоксинами пациентам проводят промывание желудка и кишечника. Использование современных методов, таких как экстракорпоральная гемокоррекция в урологии, позволяет эффективно очищать организм от токсинов, вызвавших острую почечную недостаточность.
Для этого применяются гемосорбция и плазмаферез. Если имеется обструкция, восстанавливается нормальный отток мочи. Это достигается путем удаления камней из почек и мочеточников, оперативного устранения стриктур мочеточников и удаления опухолей.
Лечение в стадии олигурии. Для стимуляции диуреза пациентам назначают фуросемид и осмотические диуретики. Для снижения вазоконстрикции почечных сосудов вводят допамин. При определении объема вводимой жидкости, помимо потерь при мочеиспускании, рвоте и опорожнении кишечника, необходимо учитывать потери через потоотделение и дыхание.
Пациента переводят на безбелковую диету и ограничивают поступление калия с пищей. Проводится дренирование ран и удаление некротических участков. При выборе дозировки антибиотиков важно учитывать степень поражения почек.
Показания для гемодиализа. Гемодиализ назначается при повышении уровня мочевины до 24 ммоль/л и калия до 7 ммоль/л. Показаниями для проведения гемодиализа являются симптомы уремии, ацидоз и гипергидратация. В настоящее время нефрологи все чаще прибегают к раннему и профилактическому гемодиализу для предотвращения осложнений, связанных с нарушениями метаболизма.
Прогноз при острой почечной недостаточности.
Летальность в первую очередь зависит от тяжести патологического состояния, ставшего причиной развития ОПН. На исход заболевания влияет возраст больного, степень нарушения функции почек, наличие осложнений.
У выживших пациентов почечные функции восстанавливаются полностью в 35-40% случаев, частично – в 10-15% случаев. 1-3% больных необходим постоянный гемодиализ.
Профилактика острой почечной недостаточности
Профилактика острой почечной недостаточности (ОПН) является важной задачей как для медицинских работников, так и для пациентов. ОПН может развиваться быстро и иметь серьезные последствия, поэтому предотвращение ее возникновения требует комплексного подхода.
Одним из ключевых аспектов профилактики является ранняя диагностика и лечение заболеваний, которые могут привести к ОПН. Это включает в себя контроль за состоянием пациентов с хроническими заболеваниями, такими как диабет и гипертония, которые могут негативно влиять на функцию почек. Регулярные медицинские осмотры и анализы помогут выявить проблемы на ранних стадиях.
Также важным элементом профилактики является поддержание адекватного уровня гидратации. Обезвоживание может привести к снижению почечного кровотока и, как следствие, к острому повреждению почек. Рекомендуется следить за потреблением жидкости, особенно в жаркую погоду или при физических нагрузках.
Не менее важным является контроль за приемом лекарственных препаратов. Некоторые медикаменты, особенно нестероидные противовоспалительные средства (НПВС) и антибиотики, могут оказывать токсическое воздействие на почки. Поэтому необходимо избегать самолечения и следовать рекомендациям врача при назначении лекарств.
Кроме того, следует учитывать факторы риска, такие как возраст, наличие сердечно-сосудистых заболеваний и предшествующие эпизоды почечной недостаточности. Пациенты с высоким риском должны находиться под постоянным наблюдением и получать индивидуальные рекомендации по профилактике.
Важным аспектом является также соблюдение здорового образа жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и злоупотребление алкоголем, способствуют поддержанию нормальной функции почек и снижению риска развития ОПН.
Наконец, необходимо повышать осведомленность населения о признаках и симптомах острого почечного повреждения. Знание о том, когда следует обращаться за медицинской помощью, может существенно повлиять на исход заболевания и предотвратить развитие острого почечного недостаточности.
Вопрос-ответ
Что такое острая почечная недостаточность и каковы ее основные причины?
Острая почечная недостаточность (ОПН) — это состояние, при котором происходит резкое ухудшение функции почек, что приводит к накоплению токсичных веществ в организме. Основные причины ОПН могут включать обезвоживание, инфекции, травмы, применение некоторых лекарств, а также обструкцию мочевых путей.
Какие симптомы могут указывать на развитие острой почечной недостаточности?
Симптомы острой почечной недостаточности могут варьироваться, но часто включают уменьшение объема мочи, отеки, усталость, тошноту, рвоту, а также изменения в артериальном давлении. В некоторых случаях могут наблюдаться и более серьезные проявления, такие как спутанность сознания или судороги.
Как проводится лечение острой почечной недостаточности?
Лечение острой почечной недостаточности зависит от ее причины и может включать восстановление водно-электролитного баланса, применение медикаментов для улучшения функции почек, а также диализ в тяжелых случаях. Важно также устранить основное заболевание, которое привело к развитию ОПН.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Острая почечная недостаточность может проявляться такими признаками, как уменьшение объема мочи, отеки, усталость и спутанность сознания. Если вы заметили у себя или близких эти симптомы, немедленно обратитесь к врачу.
СОВЕТ №2
Регулярно проходите медицинские обследования. Профилактика и ранняя диагностика заболеваний почек могут значительно снизить риск развития острого почечного недостаточности. Особенно важно следить за состоянием здоровья людям с хроническими заболеваниями, такими как диабет или гипертония.
СОВЕТ №3
Следите за уровнем гидратации. Обезвоживание может стать одной из причин острого почечного недостаточности. Убедитесь, что вы пьете достаточное количество воды, особенно в жаркую погоду или при физической активности.
СОВЕТ №4
Избегайте самолечения. Некоторые лекарства и народные средства могут негативно влиять на функции почек. Перед началом приема любых препаратов, включая безрецептурные, проконсультируйтесь с врачом, чтобы избежать возможных осложнений.