Менингит — воспаление оболочек головного и спинного мозга, вызванное инфекциями, вирусами или другими факторами. Это серьезное заболевание может привести к тяжелым последствиям, включая неврологические нарушения и смерть без своевременной медицинской помощи. В статье рассмотрим основные причины менингита, его симптомы, методы диагностики и лечения, а также важность профилактики для повышения осведомленности и помощи в распознавании опасных признаков.
Что такое менингит?
Менингит представляет собой воспаление оболочек, окружающих головной и спинной мозг. Существует несколько его форм: пахименингит, при котором затрагивается твердая мозговая оболочка, и лептоменингит — воспаление мягкой и паутинной оболочек. Если воспалительный процесс охватывает и само вещество головного мозга, это состояние называется менингоэнцефалитом.
Инфекцию могут вызывать разнообразные патогенные микроорганизмы, включая вирусы, бактерии, простейшие и грибы. Наибольшую угрозу представляют бактериальные менингиты, которые, как правило, протекают тяжело и часто заканчиваются летальным исходом.
Менингит можно классифицировать по различным критериям. В зависимости от типа воспалительного процесса в оболочках головного мозга и изменений в спинномозговой жидкости выделяют:
- серозный — с преобладанием лимфоцитов в спинномозговой жидкости;
- гнойный — с доминированием нейтрофилов.
По патогенезу различают:
- первичные менингиты — когда возбудитель проникает из внешней среды без предшествующей инфекции;
- вторичные — возникающие из очага инфекции, уже существующего в организме.
По распространенности инфекции в оболочках головного мозга выделяют:
- генерализованные (распространенные);
- ограниченные.
По скорости начала и течения заболевания:
- молниеносные;
- острые;
- подострые;
- хронические.
По степени выраженности симптомов:
- легкая;
- средняя;
- тяжелая;
- крайне тяжелая.
По локализации воспалительного процесса:
- базальный менингит — воспаление в нижней части мозга;
- конвекситальный — поражение оболочек в области лобной доли;
- спинальный — затрагивает спинной мозг.
По этиологии менингиты делятся на:
- бактериальные;
- вирусные;
- грибковые;
- протозойные;
- гельминтные;
- смешанные (например, грибково-бактериальные, протозойные-грибковые, у людей с иммунодефицитом).
Классификация менингита по МКБ-10 обозначается как G02.
Менингит — это воспаление оболочек головного и спинного мозга, которое может быть вызвано вирусами, бактериями или грибами. Врачи подчеркивают, что бактериальный менингит представляет наибольшую опасность, так как может привести к серьезным осложнениям, включая повреждение нервной системы и даже смерть. Симптомы заболевания часто проявляются внезапно и могут включать сильную головную боль, рвоту, светобоязнь и жесткость шеи. Ранняя диагностика и своевременное лечение имеют решающее значение для успешного прогноза. Врачи настоятельно рекомендуют вакцинацию как эффективный метод профилактики менингита, особенно для детей и людей с ослабленным иммунитетом. Обращение к специалисту при первых признаках заболевания может спасти жизнь.
Менингит — это воспаление оболочек головного и спинного мозга, которое может быть вызвано инфекциями, вирусами или аутоиммунными процессами. Эксперты подчеркивают, что данное заболевание представляет серьезную угрозу для здоровья, так как может привести к тяжелым осложнениям, включая неврологические расстройства и даже смерть. Симптомы менингита часто проявляются внезапно и включают высокую температуру, головную боль, ригидность шеи и светобоязнь. Важно отметить, что своевременная диагностика и лечение играют ключевую роль в прогнозе. Вакцинация против менингококковых инфекций и других патогенов, вызывающих менингит, является эффективной мерой профилактики, которую рекомендуют специалисты.

Этиология
Причиной развития менингита могут быть вирусы, бактерии, грибы и гельминты.
Вирусы. Основной причиной возникновения менингита являются вирусы:
- энтеровирусы;
- арбовирусы;
- лимфоцитарного хориоменингита;
- эпидемического паротита;
- герпеса;
- гриппа.
Со внедрением диагностических систем на базе молекулярного типирования в 50–85% случаев удаётся установить семейство вирусов, приведших к заболеванию.
- Большинство вирусных менингитов (80–85%) вызывают энтеровирусы. В группу риска попадают новорождённые и маленькие дети — 210 случаев на 100 000 населения в год.
- 15% заражения связано с арбовирусами (клещевой энцефалит).
- У 0,5–3% заболевших инфекция была вызвана герпесвирусами. В большинстве случаев менингит развивается на фоне осложнения первичного генитального герпеса, и гораздо реже — рецидивирующего. Вирус герпеса у пациентов с иммунными нарушениями приводит к угрожающим жизни нейроинфекциям.
Бактерии. Самые опасные возбудители менингита — это бактерии. Заболеваемость варьируется в пределах 3–46 случаев на 100 000 населения. Процент смертности при менингите также зависит от вида бактерии, которыми заразился больной:
- haemophilus influenza — 3–6%;
- streptococcus pneumonia — 19–26%;
- listeria monocytogenes — 22–29%.
Основные возбудители менингитов у пациентов после нейрохирургических операций, черепно-мозговой травмы, с иммунодефицитами — это грамотрицательные бактерии из группы анаэробов — Escherichia coli, Klebsiella spp, Serratia marcescens, Pseudomonas aeruginosa и стафилококки — S. aureus, S. epidermidis. Смертность от стафилококковых менингитов составляет от 14–77%.
Грибы. Вызывают болезнь spp, Cryptococcus neoformans, Coccidioides immitis. Основная группа возбудителей менингитов грибковой этиологии — кандиды. У 15% пациентов с широко распространённым кандидозом и повышенной температурой тела обнаруживают поражение центральной нервной системы. Высокому риску кандидозного менингита подвержены люди, страдающие онкологией, сахарным диабетом, ожирением.
Реже диагностируются менингиты, вызванные криптококками или простейшими микроорганизмами рода Plasmodium. Такие заболевания, как токсоплазмоз, малярия, амебиаз, спровоцированные простейшими, тоже могут осложняться менингитом.
Гельминты. Любые гельминты, мигрирующие внутри организма человека, способны вызвать развитие менингита:
- Angiostrongylus cantonensis;
- Gnathostoma spinigerum;
- Ascaris lumbricoides;
- Trichinella spiralis;
- Toxocara canis;
- Echinococcus granulosus;
- Taenia solium;
- Schistosoma japonicum.
| Аспект | Описание | Опасность |
|---|---|---|
| Что такое менингит? | Воспаление оболочек головного и спинного мозга. | Может быть вызван бактериями, вирусами, грибками или паразитами. |
| Причины менингита | Бактерии (менингококк, пневмококк, гемофильная палочка), вирусы (энтеровирусы, герпес), грибки, паразиты. | Бактериальный менингит наиболее опасен и требует немедленного лечения. |
| Симптомы менингита | Сильная головная боль, высокая температура, ригидность затылочных мышц, светобоязнь, тошнота, рвота, спутанность сознания, судороги, сыпь. | Симптомы могут развиваться быстро, особенно у детей. |
| Диагностика | Спинномозговая пункция (анализ ликвора), анализ крови, КТ или МРТ головного мозга. | Ранняя диагностика критически важна для успешного лечения. |
| Лечение | Антибиотики (при бактериальном менингите), противовирусные препараты, противогрибковые средства, симптоматическая терапия. | Отсутствие своевременного лечения может привести к серьезным осложнениям. |
| Осложнения | Потеря слуха, зрения, эпилепсия, гидроцефалия, параличи, умственная отсталость, кома, смерть. | Осложнения могут быть необратимыми и значительно ухудшить качество жизни. |
| Профилактика | Вакцинация (против менингококка, пневмококка, гемофильной палочки), соблюдение гигиены, избегание контактов с больными. | Вакцинация является наиболее эффективным способом предотвращения некоторых форм менингита. |
Интересные факты
Вот несколько интересных фактов о менингите и его опасностях:
-
Разнообразие причин: Менингит может быть вызван различными патогенами, включая вирусы, бактерии и грибы. Бактериальный менингит, хотя и менее распространен, чем вирусный, является более опасным и может привести к серьезным осложнениям, таким как потеря слуха, неврологические нарушения и даже смерть, если не начать лечение вовремя.
-
Симптомы и диагностика: Симптомы менингита могут развиваться очень быстро, иногда за считанные часы. Классические признаки включают сильную головную боль, ригидность шеи, светобоязнь и лихорадку. Однако у младенцев и маленьких детей симптомы могут быть менее специфичными, что затрудняет диагностику.
-
Вакцинация как профилактика: Существуют вакцины, которые могут предотвратить некоторые виды менингита, особенно бактериальный менингит, вызванный менингококками, пневмококками и гемофильной палочкой. Вакцинация является важной мерой профилактики, особенно для детей и подростков, которые находятся в группе риска.

Механизмы попадания возбудителей в ЦНС
Инфицирование оболочек мозга может происходить различными способами. Основные пути передачи менингита включают:
- гематогенный — через кровь;
- лимфогенный — по лимфатическим путям;
- периневральный — вдоль нервных волокон;
- трансплацентарный — через плаценту, от матери к ребенку;
- контактный — распространение патогенных микроорганизмов на оболочки мозга из очагов гнойной инфекции в околоносовых пазухах, среднем ухе, верхней челюсти, глазном яблоке и других областях;
- через открытые травмы позвоночника или черепа, включая трещины и переломы основания черепа, которые сопровождаются ликвореей (выделением спинномозговой жидкости).
Входными воротами для инфекционных агентов служат слизистые оболочки носоглотки, бронхов и желудочно-кишечного тракта, а дальнейшее распространение инфекции в мозг чаще всего происходит гематогенным путем — через кровь.
Менингит представляет собой воспаление оболочек головного и спинного мозга, которое может быть вызвано вирусами, бактериями или грибами. Это заболевание часто рассматривается как серьезное и требующее срочного медицинского вмешательства. Симптомы, такие как высокая температура, головная боль, рвота и ригидность шеи, могут развиваться стремительно и требуют внимательного отношения. Особенно опасен бактериальный менингит, который может привести к серьезным осложнениям, включая потерю слуха, неврологические расстройства и даже летальный исход. Многие специалисты подчеркивают важность вакцинации, которая может предотвратить некоторые формы менингита. Обсуждая эту проблему, люди также акцентируют внимание на необходимости повышения осведомленности о симптомах и рисках, чтобы своевременно обратиться за медицинской помощью.
Патогенез — что происходит во время менингита?
Патологические изменения при развитии менингита не зависят от вида возбудителя. Инфекционный агент попадает в субарахноидальное пространство головного мозга разными путями, но патологические реакции формируются по одинаковому сценарию.
Субарахноидальное пространство является идеальной средой для развития жизненного цикла возбудителя. Стабильная температура, влажность, питательные вещества, отсутствие противоинфекционной защиты создают оптимальные условия для быстрого размножения и роста острого процесса. Воспаление вызывает увеличение проницаемости капилляров, в спинномозговую жидкость попадают белки, клетки и возбудители инфекции. Всё это вызывает типичную симптоматику менингита.
Патогенетические механизмы, которые приводят к развитию клинических проявлений, следующие:
- воспаление и отёк оболочек головного мозга и прилегающих тканей;
- нарушение микроциркуляции в сосудах головного мозга и субарахноидального пространства;
- повышенная секреция ликвора;
- водянка мозга и повышение внутричерепного давления;
- раздражение нервных рецепторов оболочек мозга и корешков черепных и спинномозговых нервов.
Продолжительность инкубационного периода менингита отличается для каждого его вида и составляет от 2 до 18 дней.

Виды менингита
В зависимости от факторов, вызвавших заболевание, менингит может проявляться в различных формах: инфекционной, микробной, нейровирусной, травматической или грибковой. В целом, выделяют гнойные и серозные виды. Кроме того, болезнь может различаться по месту локализации. Рассмотрим подробнее каждый тип менингита.
Серозный (асептический) менингит. Это воспаление оболочек мозга серозного характера, которое чаще всего наблюдается у детей в возрасте 3–6 лет. В большинстве случаев его вызывают вирусы (до 80% случаев), реже — бактерии или грибы, а также он может развиваться на фоне кист и опухолей головного мозга или некоторых системных заболеваний. Инфицирование может происходить воздушно-капельным, водным или контактным путём. Заражение от больного человека или носителя происходит на фоне ослабленного иммунитета.
Болезнь проявляется высокой температурой, интоксикацией, менингеальным синдромом и часто сопровождается симптомами ОРВИ. Ликвор слегка опалесцирующий, с повышенным содержанием белка и лимфоцитов, вытекает под давлением. Длительность заболевания составляет 10–14 дней, прогноз в целом благоприятный.
Гнойный менингит. Воспалительный процесс, который развивается в мягкой мозговой оболочке и имеет гнойный характер. Все возрастные группы подвержены этому заболеванию, но чаще оно встречается у детей до 5 лет с ослабленным иммунитетом. Основной причиной являются бактерии: до 50% случаев вызваны гемофильной палочкой, 20% — менингококком, 13% — пневмококком.
В зависимости от способа проникновения возбудителя в организм, гнойный менингит делится на:
- первичный — заражение происходит воздушно-капельным или контактным путём через дыхательные пути и прямым инфицированием при травмах черепа;
- вторичный — инфекция распространяется из первичного очага в организме пациента.
Заболевание может протекать в лёгкой, средней и тяжёлой формах. Характеризуется высокой температурой, многократной рвотой, менингеальным синдромом, судорогами и диффузной геморрагической сыпью. Ликвор мутный с повышенным содержанием белка и нейтрофилов, вытекает под давлением. Длительность составляет 3–4 недели, прогноз серьёзный, так как 15–40% случаев заканчиваются летальным исходом.
Вирусный менингит. Это воспаление мозговых оболочек серозного характера, вызванное вирусной инфекцией. Характеризуется острым началом, незначительными нарушениями сознания и быстрым течением. Вызывается различными вирусами (энтеровирусы, арбовирусы, аденовирусы, вирусы герпеса и другие), которые проникают в головной мозг через кровь, лимфу и периневральным путём. Заражение происходит контактным или воздушно-капельным путём.
Начало заболевания острое, с общими симптомами интоксикации, тошнотой и мышечной болью. Менингеальный синдром ярко выражен с 1–2 суток. Температура высокая, снижается на 3–5 день, и заболевание постепенно затихает. Ликвор с незначительным увеличением белка, нормальным содержанием глюкозы и лейкоцитозом. Длительность составляет 10–14 дней, исход в целом благоприятный.
Бактериальный менингит. Это воспаление мозговых оболочек, вызванное бактериальной инфекцией. В группу риска входят младенцы, дети до 5 лет, молодёжь в возрасте 16–25 лет и пожилые люди. Причинами могут быть различные бактерии — менингококки, стрептококки, стафилококки, пневмококки, энтеробактерии и другие. Возбудители могут проникать в организм (первичный менингит) и с током крови или лимфы попадать в головной мозг. Также возможно заражение мозговых оболочек из первичных очагов инфекции в организме (вторичный менингит).
Заболевание развивается остро, часто с симптомами ОРВИ, высокой температурой (38 °C и выше), многократной рвотой, менингеальным синдромом, судорогами и геморрагической сыпью. Ликвор мутный, вытекает под давлением, с повышенным содержанием белка, фактора некроза опухоли и нейтрофилов. Длительность составляет 3–4 недели, прогноз всегда серьёзный.
Грибковый (неинфекционный) менингит. Это воспалительное поражение мозговых оболочек на фоне грибковой инфекции. В основном страдают пациенты с иммунодефицитами и лица, проживающие в эндемичных регионах. Возбудители — патогенные и условно-патогенные грибы, такие как кандиды, криптококки и кокцидии, которые попадают в организм воздушно-капельным и пищевым путями.
Больной не представляет угрозы заражения для окружающих. Инкубационный период составляет 10–12 дней. Течение может быть подострым и хроническим (вялотекущий менингит). Менингеальный синдром либо отсутствует, либо слабо выражен, возникают головная боль, температура 37,2–37,9 °C, сонливость, отвращение к пище и чувствительность к свету. В ликворе увеличено количество лимфоцитов, при микроскопии обнаруживаются нити гриба.
Длительность составляет несколько недель, исход в основном благоприятный, однако у лиц с ослабленным иммунитетом возможен летальный исход.
Инфекционный менингит. Это воспаление мозговых оболочек, вызванное различными микроорганизмами (вирусами и бактериями), что объясняет разнообразие симптомов, исходов и осложнений. В отличие от форм, вызванных грибками, гельминтами и простейшими, инфекционный менингит передаётся от больного человека к здоровому и может вызывать эпидемии.
Энцефалитный менингит (менингоэнцефалит). Это воспаление оболочек и вещества головного мозга, вызванное бактериями, вирусами или грибами. Это тяжёлая форма менингита с плохим прогнозом. Основные возбудители — менингококк и пневмококк. Заболевание может протекать в острой, затяжной и рецидивирующей формах.
При остром течении наблюдается высокая температура, потливость, цианоз, судороги и менингеальный синдром. На 3–4 сутки больной может впадать в кому, развиваться прогрессирующий отёк головного мозга, сепсис и смерть. Летальность может достигать 80%.
Реактивный менингит — молниеносная форма болезни. Это воспаление оболочек головного мозга с быстрым развитием симптомов, тяжёлым течением и высоким уровнем смертности. Возбудители — патогенные бактерии, такие как менингококки, пневмококки и стрептококки, передающиеся от больного или носителя воздушно-капельным путём. Может быть первичной и вторичной инфекцией.
Симптомы включают температуру 40 °C и выше, менингеальный синдром с первых суток, изнуряющую рвоту, резь в животе, сыпь, сильные головные и мышечные боли, судороги. Больной принимает менингеальную позу — голова запрокинута назад, ноги согнуты в коленях и приведены к животу. Ликвор микроскопируют, и в нём обнаруживают кокки (времени на более детальное исследование нет). Длительность болезни составляет от 12 часов до нескольких суток, прогноз неблагоприятный.
Посттравматический менингит. Возникает в 1,4–3% случаев черепно-мозговых травм, чаще у пациентов с переломами основания черепа и ликвореей. Возбудители — стафилококки, клебсиеллы и другие бактерии, проникающие в оболочки мозга прямым путём или с током крови. Развивается на 5–14 день после травмы и протекает с симптомами гнойного менингита. Прогноз серьёзный, летальность высокая.
Послеоперационный менингит. Это осложнение нейрохирургических операций на головном и спинном мозге, составляющее 0,5–0,7% от общего числа прооперированных. Возбудители — Klebsiella pneumoniae, Enterobacter species и Pseudomonas aeruginosa, попадающие в мозговые оболочки из пазух или с загрязнённого скальпа. Развивается через 1–2 суток после операции и протекает бурно с клинической картиной гнойного менингита.
Отогенный менингит. Это воспалительное поражение мозговых оболочек, возникающее в результате распространения инфекции из среднего уха — тяжёлое осложнение отита (острого, гнойного или хронического). Составляет около 20% всех внутричерепных осложнений.
Возбудители — патогенная бактериальная флора, чаще всего стрептококки и стафилококки. Выделяют первичный менингит, когда гнойное воспаление переходит на оболочки мозга гематогенным или контактным путём, и вторичный — как следствие других осложнений.
Заболевание может протекать в нескольких формах — молниеносной, острой (самая частая), хронической, рецидивирующей и атипичной. Характеризуется лихорадкой, распирающей головной болью, усиливающейся при внешнем воздействии, рвотой, помутнением сознания и менингеальным синдромом.
В ликворе увеличено количество клеток (лейкоцитов), белка, снижена концентрация хлоридов и сахара. При посеве ликвора наблюдается рост микроорганизмов. Длительность составляет 3 и более недель. У лиц с ослабленным иммунитетом прогноз неблагоприятный.
Риногенный менингит. Это воспаление мозговых оболочек, возникающее из-за распространения инфекции из околоносовых пазух или гнойного очага в полости носа. Менингит, вызванный гайморитом, вызывается стрептококками, стафилококками и диплококками. Процесс в основном носит гнойный характер.
Бывает первичным и вторичным, возможна молниеносная форма. Характеризуется лихорадкой, интенсивной головной болью, рвотой, помутнением сознания и менингеальным синдромом, нарушением психики. В ликворе увеличено количество лимфоцитов, белка, низкая концентрация хлоридов и сахара. При посеве ликвора наблюдается рост бактерий. Длительность составляет 14 и более дней, прогноз всегда серьёзный.
Одонтогенный менингит. Это редкое осложнение гнойной инфекции челюстно-лицевой области, связанное с расплавлением стенок пещеристого синуса гноем. Возбудители — стафилококки, стрептококки, пневмококки и анаэробные бактерии. Начинается с тошноты, рвоты, сильной головной боли и повышения температуры до 39–40 °C. Сознание нарушено, менингеальный синдром ярко выражен. В ликворе — большое количество лейкоцитов, белка и фибрина. Течение тяжёлое, летальность составляет до 40–90%.
Гемофильный менингит. Это воспалительное поражение мозговых оболочек гнойного характера на фоне гемофильной инфекции. В группе риска находятся дети до 3 лет с иммунодефицитом. Возбудитель — Haemophilus influenzae. Переносчики — больные острыми и стёртыми формами инфекции, а также носители. Основной путь передачи — воздушно-капельный, возможно заражение через игрушки, предметы быта и прямой контакт.
Болезнь начинается с лихорадки, повторной рвоты, возбуждения, тремора и менингеального синдрома. Ликвор мутный, с высоким содержанием белка, нейтрофилов и сахара, вытекает под большим давлением. Быстро развивается кома и смерть, у выживших — тяжёлые последствия.
Туберкулёзный менингит. Это серозно-фиброзное воспаление мозговых оболочек, вызванное микобактериями туберкулёза. В 90% случаев это вторичное заболевание, развивающееся на фоне активного туберкулёза в другом органе. В группу риска входят пациенты с ВИЧ, алкоголизмом, наркоманией и сниженным иммунитетом. Возбудитель инфекции — микобактерии туберкулёза, которые проникают в головной мозг из первичного очага гематогенным путём.
В отличие от других форм, для туберкулёзного менингита характерно наличие продромы — ухудшение самочувствия, головная боль по вечерам, раздражительность в течение 1–2 недель. Затем головная боль нарастает, возникает тошнота и рвота, субфебрильная температура. Далее наступает период развития — поднятие температуры до 39 °C с интенсивной головной болью и высокой чувствительностью ко внешним раздражителям. Нарастает апатия, появляются менингеальные симптомы Брудзинского и Кернига, напряжённость затылочных мышц. В конце этого периода пациент становится заторможенным, появляются центральные параличи и судороги.
Сознание отсутствует, нарушаются дыхательный и сердечный ритмы. Без лечения возможно летальное исход из-за паралича сосудистого и дыхательного центров. Ликвор бесцветный, прозрачный, вытекает струёй, с повышенным количеством клеточных элементов, преобладают лимфоциты, снижен уровень хлоридов и глюкозы. При стоянии ликвора в пробирке на протяжении 12–24 часов выпадает типичная паутинообразная фибринозная плёнка. Заболевание протекает длительно и лечится в течение 6–12 месяцев. При своевременной терапии прогноз благоприятный.
Менингококковый (цереброспинальный) менингит. Это гнойное воспаление оболочек головного мозга, вызванное менингококком. Заболевание чаще всего регистрируется в период с марта по май и может вызывать эпидемии. Преимущественно болеют дети, особенно с ослабленным иммунитетом.
Возбудитель — менингококк Вексельбаума (Neisseria meningitidis). Заболевание передаётся воздушно-капельным путём от больных людей и носителей — бактерии проникают в полость рта, носоглотку, верхние дыхательные пути и распространяются по организму через кровь. Если иммунитет ослаблен, бактерии не погибают в носоглотке и проникают в головной мозг.
Начало заболевания острое, с прогрессированием в первые 12–14 часов. Протекает со всеми классическими симптомами менингита (высокая температура, сильная головная боль, рвота и другие), менингеальным синдромом, мышечной гипотонией, нарушением слуха и зрения. При позднем начале лечения развивается менингококцемия — генерализованная форма менингита с выраженным токсикозом и вторичными метастатическими очагами инфекции в суставах, глазах, сердце и лёгких. Геморрагическая сыпь диффузная, но нестойкая, быстро проходит. Часто возникают осложнения — отёк головного мозга, острая надпочечниковая недостаточность, инфекционно-токсический шок, которые могут привести к смерти.
Ликвор мутный, с высоким содержанием белка, сахара и нейтрофилов, вытекает под высоким давлением. Диагноз подтверждается бактериологическим посевом ликвора. Длительность составляет 3 и более недель, прогноз всегда серьёзный — даже при своевременно начатой терапии 5–10% пациентов умирают в первые 24–48 часов. Наивысшая смертность наблюдается у грудных детей — 50%.
Пневмококковый менингит. Это воспаление мозговых оболочек, вызванное пневмококковой инфекцией. Характеризуется тяжёлым течением с распространением на ткани мозга, высокой летальностью (до 50%) и инвалидизацией. Возбудитель — пневмококк (Streptococcus pneumoniae), который попадает в организм воздушно-капельным путём от больных или носителей различными формами инфекции. В мозговые оболочки он проникает из слизистой носоглотки (острый) или из первичного очага (гнойный отит, гайморит, пневмония) с подострым течением.
Начало заболевания сопровождается фебрильной температурой 39–40 °C, ознобом и отказом от питья. Иногда температура колеблется на 2–3 °C. Головная боль распирающая, может возникать расстройство сознания. Менингеальный синдром развивается на 2–3 сутки, возможны судороги, сепсис, геморрагическая сыпь стойкая и длительно проходящая при выздоровлении. При развитии менингоэнцефалита возникают расстройства зрения, атаксия и парезы. Ликвор беловатый, мутный с повышенным содержанием белка, нейтрофилов и лимфоцитов. При посеве ликвора микроорганизмы вырастают. Длительность составляет 2–3 недели, прогноз при несвоевременном лечении неблагоприятный.
Стафилококковый менингит. Это инфекционное воспаление мозговых оболочек гнойного характера, отличающееся тяжёлым течением. Возбудители — Staphylococcus aureus и epidermidis. В группе риска находятся младенцы и дети первых 3 месяцев жизни. Причина менингита у новорождённых — внутриутробная инфекция или заражение от матери в период родов. Источник инфекции — больные люди и носители.
Воспаление всегда является вторичным — возбудители проникают в оболочки мозга из первичного очага в организме человека — абсцессов головного мозга, синуситов (контактным путём), пневмонии, эндокардита или во время операций (через кровь).
Заболевание начинается остро, с температурой 39–40 °C, быстро развивается менингеальный синдром и судороги. Беспокойство сменяется сонливостью, появляется тремор и параличи. Спинномозговая жидкость сероватого цвета, с высоким количеством белка, умеренным увеличением клеток (нейтрофилов) и низким содержанием глюкозы. Течение затяжное, минимум 2–3 недели. Прогноз неблагоприятный: смертность составляет 20–60%, практически у всех выздоровевших наблюдается органическое поражение центральной нервной системы.
Сифилитический менингит. Это воспаление мозговых оболочек у людей, страдающих сифилисом. Чаще всего развивается на второй и третьей стадии сифилитической инфекции. Возбудитель — трепонема (Treponema pallidum). Заболевание может протекать в острой и хронической формах, чаще у молодых пациентов, не получивших антибиотикотерапии.
Для острой формы характерны приступообразные головные боли в ночное время, тошнота, рвота, шум в ушах, головокружение и светобоязнь. Менингеальные явления выражены слабо. Хроническая форма развивается с постепенным нарастанием неврологических симптомов, без лихорадки. Осложняется центральными параличами и нарушением чувствительности. В ликворе увеличено количество белка и лимфоцитов, при исследовании жидкости реакция Вассермана положительная.
Энтеровирусный менингит. Это воспалительное поражение мозговых оболочек, вызванное энтеровирусной инфекцией. Основная масса заболевших — дети в возрасте 4–10 лет. Пик заболевания приходится на весну и лето. Возбудители — энтеровирусы ECHO и Коксаки, которые попадают в организм воздушно-капельным и фекально-оральным путями от больных людей и носителей.
После скрытого периода возникают продромальные явления — слабость, субфебрилитет и суставная боль. Затем появляется сильная головная боль с тошнотой и рвотой, высокая температура 39–40 °C, повышенная чувствительность к раздражителям, менингеальный синдром и сыпь, напоминающая краснушную. Ликвор вытекает струйкой, количество лимфоцитов повышено. Длительность составляет 7–14 дней, прогноз благоприятный.
Коревой менингит. Это редкое осложнение коревой инфекции, составляющее 0,1–0,6% от всех случаев заболевания. Менингеальный синдром развивается одновременно с образованием экзантемы и сопровождается резким ухудшением состояния, тошнотой, рвотой, высокой температурой и сильной головной болью. В ликворе преобладают лимфоциты и белок. Течение тяжёлое.
Лептоспирозный менингит. Это состояние наблюдается часто — до 34% при лептоспирозе. На 4–7 день болезни развивается менингеальный синдром, появляются рвота, светобоязнь, возможны поражения черепных нервов. Ликвор мутный или опалесцирующий, вытекает под давлением, вначале преобладают нейтрофилы, затем лимфоциты. Прогноз тяжёлый.
Листериозный менингит. Развивается на 3–6 день лихорадочного периода листериоза, чаще носит гнойный характер с типичной клиникой менингита. Ликвор прозрачный, вытекает под давлением, отмечается повышение концентрации белка и количества лимфоцитов. У новорождённых и пожилых пациентов заболевание протекает тяжело и заканчивается летально.
Гриппозный менингит. Это крайне редкая форма воспаления мозговой оболочки, вызванная вирусами гриппа A и B. Головная боль пульсирующая, нейротоксические проявления возникают с первого дня. При развитии гриппозного менингоэнцефалита нарастает слабость, адинамия и специфические симптомы. Ликвор вытекает под давлением, количество лимфоцитов повышено. При иммуноферментном анализе обнаруживается антиген вируса гриппа. Течение тяжёлое, но чаще всего заканчивается выздоровлением.
Герпетический (герпесный) менингит. Это воспаление мозговых оболочек, вызванное вирусами простого герпеса (Herpes simplex) 1 и 2 типа, ветряной оспы и опоясывающего лишая. Обычно развивается у лиц с первичным генитальным герпесом на фоне сниженного иммунитета.
Симптомы включают интенсивную головную боль в области висков и лба, светобоязнь, тошноту, рвоту и менингеальный синдром. На 2–4 сутки отмечается спутанность сознания, галлюцинации, локальные или общие судороги и гемипарезы. В ликворе наблюдается умеренное увеличение клеток с преобладанием лимфоцитов, повышенное количество белка и сниженный уровень глюкозы. Длительность составляет 10–14 дней, прогноз в основном благоприятный, но при развитии менингоэнцефалита возможен летальный исход. Вероятны рецидивы.
Паротитный менингит. Это воспаление мозговых оболочек серозного характера на фоне эпидемического паротита. Основная масса заболевших — дети дошкольного и школьного возраста, пик приходится на весну и зиму. Возбудитель относится к парамиксовирусам. Симптоматика развивается после воспаления слюнных желёз или параллельно с ними.
Заболевание начинается бурно, на 4–7 день паротита с озноба, повышением температуры до 39 °C и выше, рвотой, головной болью и выраженным менингеальным синдромом. Ликвор вытекает под давлением, прозрачный, с повышенным содержанием белка, при этом уровень глюкозы и хлоридов остаётся в норме. Длительность составляет 10–30 дней, прогноз в основном благоприятный.
Криптококковый менингит. Это воспаление мозговых оболочек грибковой этиологии. В основном страдают люди с иммунодефицитами (онкобольные, с ВИЧ и т. д.). Возбудитель — грибки криптококки (чаще всего C. Neoformans), которые попадают в окружающую среду с помётом птиц, находятся в почве, на овощах и фруктах. Споры грибка проникают в организм воздушно-капельным и пищевым путями, от человека не передаются.
Заболевание может протекать в острой, подострой и хронической формах. Характеризуется сильной головной болью, сонливостью, заторможенностью, потерей аппетита и температурой на уровне 37,2–37,9 °C. Выраженность менингеального синдрома при остром течении слабая, а при других формах типичных признаков нет, что затрудняет диагностику.
Ликвор прозрачный, с повышенным количеством лимфоцитов. При микроскопии ликвора в 50% случаев обнаруживаются нити гриба. Длительность составляет 7–14 дней, прогноз в основном благоприятный — чаще болезнь протекает в подострой форме и переходит в хроническую.
Кандидозный менингит. Это воспаление мозговых оболочек, вызванное грибами кандида. Встречается редко, чаще у новорождённых и недоношенных детей, а также как осложнение при нейрохирургических вмешательствах с шунтированием. Грибы проникают в полость черепа через слизистую ротоглотки, эпителий кишечника и венозные катетеры. Заболевание отличается подострым или хроническим течением — температурой до 38 °C, общей интоксикацией, но менингеальный синдром выражен слабо. Ликвор неспецифичен. Прогноз тяжёлый для пациентов с иммунодефицитом.
Амебный менингит. Это воспаление оболочек мозга, вызванное амёбами из рода Naegleria и Hartmanella. Это редкое заболевание, регистрируемое в Австралии, США, Африке, Чехии и Англии. Амёбы попадают в организм человека с водой и через нос проникают в полость черепа по каналу обонятельного нерва. Заболевание начинается с острых головных болей, высокой температуры, рвоты, судорог, и человек быстро впадает в кому, что заканчивается смертью. В ликворе, вытекающем струёй, повышенное количество нейтрофилов, эритроцитов, уровень глюкозы снижен. Прогноз неблагоприятный.
Симптомы менингита
Острые формы менингита имеют сходное течение. Диагноз болезни предполагают на основании сочетания 3 синдромов:
- общеинфекционного;
- менингеального;
- воспалительных изменений в ликворе.
Даже при явных симптомах менингита диагноз всегда уточняется на основании визуального исследования ликвора, а также вирусологических, бактериологических и других методов диагностики инфекционных заболеваний.
Общеинфекционные симптомы
Характерны:
- жар;
- озноб;
- повышение температуры до 40–41 °C;
- воспалительные изменения в анализе крови (лейкоцитоз, увеличение СОЭ и др.);
- высыпания на коже геморрагического характера, связанные с бактериальной эмболией либо токсическим парезом мелких сосудов;
- замедление частоты сердечных сокращений в начале заболевания и тахикардия в разгар болезни;
- учащение дыхания.
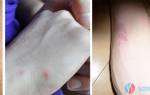
Геморрагическая сыпь при менингите характерна для бактериальных инфекций.
Менингеальный синдром. Под менингеальным синдромом понимают сочетание нескольких симптомов, характерных для заболевания. Как проявляется менингит?
- Первый признак — нарастающая головная боль, которая возникает на фоне раздражения болевых рецепторов оболочек мозга и их сосудов, барорецепторов (из-за увеличения внутричерепного давления) и действия токсинов возбудителя. Головная боль при менингите интенсивная, носит распирающий, разрывающий характер. Болевой симптом может распространяться по всей голове или локализоваться в лобной и затылочной областях. Часто отдаёт в шею и вдоль позвоночника, иногда болят руки.
- Тошнота, рвота характерны для начала заболевания и не связаны с приёмом пищи. Возникают на фоне усиления головной боли и не приносят облегчения.
- Ригидность мышц шеи. Проявляется рефлекторным их напряжением, связанным с раздражением оболочек головного мозга.
- Симптом Кернига — затруднение разгибания согнутой под прямым углом ноги.
- Симптом Брудзинского, который бывает верхним — пассивное наклонение головы в положении лёжа на спине, вызывает непроизвольное сгибание ног; а также нижним — разгибание одной ноги, согнутой под прямым углом, вызывает сгибание второй.
- Симптом Бехтерева — болезненность при постукивании по скуловой дуге.
- Судороги (больше характерны для детей).
- Повышенная чувствительность кожного покрова.
- Светобоязнь.
- Расширенные зрачки, косоглазие.
- Диплопия (двойное зрение).
- Болезненность глаз при движении и надавливании на глазные яблоки.
- Затруднение глотания.
- Психомоторное возбуждение в начале заболевания, при прогрессировании — сонливость, сопор, переходящие в кому.
- Повышенная чувствительность к любым внешним раздражителям (запахам, шуму, громкому разговору).
- Задержка или недержание мочи.
- Галлюцинации, бред.
- Парезы и параличи конечностей с мышечной гипотонией.
- Тремор.
- Дискоординация движений.
- Менингеальная поза. Характерна для тяжёлого течения — голова запрокинута назад, передняя брюшная стенка напряжена, живот втянут, ноги приведены к телу.
Особенности симптомов у разных возрастных групп
Менингит у детей младше одного года проявляется напряжением и выпячиванием родничка, а также симптомом «подвешивания» Лесажа — когда малыша держат в вертикальном положении, его ножки сгибаются и подтягиваются к животу. У пожилых людей инфекция может иметь необычное течение. Головные боли могут отсутствовать или быть слабо выраженными. Симптомы Кернига и Брудзинского при менингите у пожилых пациентов не всегда проявляются. Часто наблюдаются тремор конечностей и головы, сонливость, психомоторное возбуждение или, наоборот, апатия.
Диагностика
Диагноз ставится на основании клинических проявлений, подтверждается лабораторными и инструментальными исследованиями.
- Для диагностики менингита сдаётся общий анализ крови. При развитии болезни в периферической крови наблюдаются признаки воспалительного процесса — лейкоцитоз со сдвигом формулы влево, резкое увеличение СОЭ.
- Делается биохимический анализ крови. Повышены показатели воспалительного процесса — c-реактивный белок, сиаловые кислоты.
- Сдаётся общий анализ мочи. При молниеносной форме менингита она тёмная, с повышенным количеством белка и элементами крови.
- Лабораторная диагностика менингита всегда включает люмбальную пункцию, которая выполняется всем больным с симптомами раздражения мозговых оболочек.
А также проводится бактериологическое или вирусологическое исследование. Идентификацию возбудителя делают из крови, испражнений, гноя, мокроты, слизи из зева и носа, спинномозговой жидкости.
Анализ ликвора
Ликворное давление при менингите чаще всего повышено. Но при закупорке ликворных путей в области основания черепа оно может быть понижено. Диагностические признаки в анализе ликвора при менингите, следующие.
- Визуальный осмотр. Прозрачный либо слегка опалесцирующий при серозных менингитах и желтовато-зелёный, мутный при гнойных.
- Клеточный состав. Обнаруживается увеличение количества клеток с изменением их состава. При гнойных менингитах преобладают нейтрофилы, при серозных — больше лимфоцитов.
- Белок. В пределах нормы или слегка выше.
- Уровень сахара снижен.
- Идентификация возбудителя инфекции. Используются окраски: по Цилю-Нильсену, Граму либо флюоресцирующая (при диагностике туберкулёзного менингита). Применяются иммунологические методы.
А также делаются диагностические тесты для определения этиологической природы менингита (ПЦР и другие).
Другие методы диагностического исследования
При необходимости может назначаться серологическое исследование крови, КТ, МРТ и другие. Они чаще нужны для дифференциальной диагностики менингита и проводятся как у взрослых, так и у детей.
Для дифференциальной диагностики менингит дифференцируют с заболеваниями, при которых, возможно, раздражение мягкой мозговой оболочки — лимфогранулематоз, сифилис, лептоспироз, токсоплазмоз, бруцеллёз, карциноматоз, саркоматоз, саркоидоз.
Диагностика менингита у детей возрастом до полугода, включает б оценку состояния родничка.
Лечение
Лечение менингита у взрослых и детей проводится исключительно в условиях стационара. При тяжелом течении заболевания на этапе до госпитализации могут быть введены Преднизолон и Бензилпенициллин. Ключевым аспектом терапии менингита является как можно более раннее начало введения медикаментов, желательно уже в автомобиле скорой помощи.
Общая (симптоматическая) терапия
Эта терапия применяется при всех формах менингита и включает внутривенное введение солевых растворов и глюкозы, а также назначение Фуросемида и ацетазоламида. Для снижения высокой температуры используются жаропонижающие средства. В случае появления судорог применяются «Диазепам», «Детомидин» и вальпроевая кислота. Параллельно проводится нейропротекторное и нейротропное лечение с использованием ноотропов, витаминов группы B и других препаратов.
Лечение гнойного (бактериального) менингита
Сульфаниламиды или антибиотики широкого спектра действия назначаются как можно раньше. В особенно тяжелых случаях бензилпенициллин может вводиться интралюмбально (в спинномозговой канал). Если в течение первых трех дней не наблюдается положительной динамики, назначаются полусинтетические антибиотики (карбенициллин, ампициллин и оксациллин) в сочетании с гентамицином, мономицином или нитрофуранами.
Комбинированная терапия антибиотиками при менингите актуальна до тех пор, пока не будет идентифицирован микроорганизм и не определена его чувствительность к препаратам. Максимальный срок комбинированного лечения составляет две недели. Затем переходят на монотерапию антибиотиком, к которому чувствителен возбудитель. В клинических рекомендациях по лечению менингита указано, что отмена антибактериальной терапии возможна только при снижении температуры тела и нормализации количества клеток в ликворе до 100, а также исчезновении общемозговых и менингеальных симптомов.
Лечение серозного (вирусного) менингита
В большинстве случаев назначаются симптоматические и общеукрепляющие препараты — глюкоза, витамины, «Метилурацил». При тяжелом течении показаны препараты интерферона, а после определения возбудителя — этиологические противовирусные средства, такие как «Ацикловир» и другие. Пациентам с ослабленным иммунитетом вводят иммуноглобулин. В тяжелых случаях, когда выражены общемозговые симптомы, назначаются гормоны и диуретики.
Лечение грибкового менингита
В этом случае применяются антимикотические препараты. При криптококковой этиологии используется Амфотерицин B и «Флуконазол» до полной санации ликвора, что может занять от 1 до 1,5 месяцев. Длительность лечения менингита зависит от его типа и формы — от нескольких недель до 12 и более месяцев, особенно при туберкулезном менингите.
Реабилитация
Восстановление после вирусного менингита происходит быстро, в течение нескольких недель. Реабилитация пациентов, перенесших бактериальную инфекцию, всегда занимает больше времени — от 6 до 12 месяцев. Она включает физиотерапию, санаторно-курортное лечение, витаминотерапию и другие мероприятия в зависимости от состояния пациента.
Профилактика
Профилактика менингита бывает нескольких видов, включающих в себя комплекс мер для повышения иммунитета.
Специфическая профилактика
Вакцинация — самый эффективный способ профилактики заболевания. Защитой от туберкулёзного, пневмококкового, паротитного менингита является плановая вакцинация, которая проводятся ещё в детском возрасте, в соответствии с календарём обязательных профилактических прививок — против туберкулёза, от пневмококковой инфекции, эпидемического паротита. Пневмококковая вакцина также рекомендована людям с пониженным иммунитетом и лицам пожилого возраста.
Прививка детям от менингита, вызываемого менингококком, проводится по эпидемическим показаниям, в очагах инфекции, в эндемичных регионах. Прививка от менингита взрослым выполняется перед принятием на военную службу.
В России применяются следующие препараты:
- вакцина менингококковая группы A (производство РФ);
- полисахаридная менингококковая вакцина A + C;
- «Менинго A+C» (Франция);
- «Менактра» (США);
- «Менцевакс ACWY» (Бельгия).
Вакцинация против гемофильной инфекции выполняется по эпидемическим показаниям в 3, 4,5, 6, 18 месяцев жизни. Название такой вакцины от менингита — «Акт-ХИБ».
Профилактика стафилококкового менингита у новорождённых — вакцинация будущих мам очищенным стафилококковым анатоксином. Защититься от гриппозного менингита можно, если ежегодно прививаться от вируса перед началом сезона инфекции. Вакцинация против гриппа проводится детям с 6 месяцев и взрослым.
Неспецифическая профилактика
Общие меры по профилактике менингита — это своевременное лечение хронических и острых инфекционных болезней, закаливание, здоровый образ жизни, рациональное питание. В пик заболеваемости следует избегать мест массового скопления людей. После контакта с инфекционными больными нужно тщательно вымыть руки, провести туалет носа.
Профилактика менингита у детей, посещающих дошкольные учреждения — короткие курсы иммуностимуляторов растительного происхождения (элеутерококк, эхинацея, женьшень), особенно актуальные в очагах менингококкового менингита.
Последствия и осложнения менингита
Вирусный менингит, как правило, проходит без серьезных последствий. В редких случаях могут сохраняться такие симптомы, как астения, головные боли, эмоциональная нестабильность и трудности с концентрацией. Обычно эти проявления исчезают самостоятельно в течение нескольких месяцев.
Бактериальный менингит, напротив, почти всегда имеет тяжелое течение. У детей и взрослых он может вызывать серьезные осложнения, такие как отек головного мозга, сердечно-легочную недостаточность центрального происхождения, инфекционно-токсический шок, сепсис и осложненный диссеминированный внутрисосудистый коагуляционный синдром.
К другим возможным осложнениям после менингита относятся недостаточность надпочечников, пиелонефрит, пневмония и инфекционный эндокардит.
Последствия менингита у детей могут проявляться в виде отставания в психофизическом развитии на фоне органического поражения центральной нервной системы, а также неврологических нарушений, таких как головные боли, снижение зрения, слуха, памяти и эпилептические припадки.
У взрослых последствия менингита могут включать неврологический дефицит (например, парезы, тугоухость, амавроз), внутричерепную гипертензию и головные боли.
Менингит во время беременности представляет собой серьезную угрозу, часто приводя к выкидышу, преждевременным родам и даже смерти матери.
Ответы на частые вопросы
- Какая температура при менингите? Практически во всех случаях заболевание сопровождается повышением температуры — от субфебрильных значений 37–37,5 °C до лихорадки 40–41 °C. Возможна двухволновая кривая гипертермии — спад температуры на 3–4 день и повторный подъём через несколько суток.
- Можно ли заболеть менингитом, если ходить без шапки зимой? Это распространённая «страшилка», в которой есть доля правды. Напрямую хождение без шапки в холодную погоду заболевание не вызывает, но переохлаждение снижает иммунную защиту организма и опосредованно увеличивает риск возникновения болезни. Может ли быть менингит от переохлаждения головы? — нет, но оно способно ослабить факторы неспецифической защиты организма.
- Передаётся ли менингит воздушно-капельным путём? Да, это один из способов передачи возбудителей заболевания, от больного человека или носителя инфекции.
- Заразен ли менингит для окружающих? Инфекционный, вызванный вирусами и бактериями, может быть заразным для окружающих.
- Может ли менингит протекать без температуры? При подострой и хронической форме неинфекционного менингита (вызванного грибами, простейшими и др.) подъём температуры незначительный либо вовсе отсутствует.
- Как выглядит сыпь при менингите? Вначале она похожа на высыпания при кори. Но через несколько часов пятна становятся более яркими вплоть до фиолетового и красного оттенка. Не возвышаются над уровнем кожи и не бледнеют при нажатии. Сначала локализуются на нижних конечностях, по бокам тела, затем распространяются по всему туловищу. Наличие сыпи на шее, лице — грозный симптом.
- Чешется ли сыпь при менингите? Геморрагическая сыпь не вызывает зуда и боли.
- Лечится ли менингит? Заболевание поддаётся терапии. Чем раньше начато лечение, тем благоприятнее прогноз и меньше вероятность осложнений.
- Какой врач лечит менингит? Заболевание лечится в стационаре врачом-инфекционистом (взрослым или детским). А также могут привлекаться узкие специалисты — невролог, окулист, реабилитолог и другие.
- Проводится ли лечение менингита в домашних условиях? Нет, всех пациентов госпитализируют в стационар.
- Можно ли умереть от менингита? До открытия антибиотиков смертность от гнойного менингита составляла 90–100%. Сегодня тяжёлые и молниеносные формы болезни приводят к смерти в 20–60% случаев. Основные причины летального исхода при менингите — отёк головного мозга и сепсис, осложнённый ДВС-синдромом.
- Как уберечь ребёнка от менингита? Лучшая профилактика — это своевременная вакцинация. А также следует укреплять иммунитет, почаще гулять на свежем воздухе и избегать мест большого скопления людей.
- Как провериться на менингит? При малейшем подозрении на заболевание у себя или ребёнка следует обратиться к врачу терапевту либо сразу к инфекционисту, который проведёт диагностику в необходимом объёме.
- Можно ли заболеть менингитом повторно? Таких случаев в медицинской статистике мало, но иногда болезнь имеет рецидивирующее течение, которое можно рассматривать как повторную форму.
- Как определить менингит в домашних условиях? Заподозрить болезнь вероятно по геморрагической сыпи, сильной головной боли, рвоте, не приносящей облегчения и при положительных симптомах Кернига, Брудзинского.
Любая форма менингита рассматривается врачами как угрожающая жизни. При малейших признаках болезни следует вызвать скорую помощь и не отказываться от госпитализации, ведь в ряде случаев счёт жизни идёт буквально на часы.
История изучения менингита
Менингит, воспаление оболочек головного и спинного мозга, имеет долгую и сложную историю изучения. Первые упоминания о симптомах, схожих с менингитом, можно найти в трудах древнегреческих врачей, таких как Гиппократ, который описывал случаи, когда пациенты страдали от головной боли, высокой температуры и спутанности сознания. Однако лишь в XIX веке менингит стал предметом систематического изучения.
В 1887 году немецкий врач Рудольф Вирхов впервые описал менингит как отдельное заболевание, выделив его из других неврологических расстройств. В это время также началось изучение причин менингита, и вскоре были идентифицированы различные патогены, вызывающие это заболевание, включая бактерии, вирусы и грибы.
С открытием микроскопа и развитием микробиологии в конце XIX века учёные начали активно исследовать бактериальный менингит. В 1887 году был открыт менингококк, а в 1896 году — пневмококк, оба из которых стали известными возбудителями менингита. Эти открытия положили начало разработке вакцин и методов профилактики.
В XX веке, с развитием антибиотиков, лечение бактериального менингита стало более эффективным. В 1940-х годах были разработаны первые антибиотики, такие как пенициллин, которые значительно снизили смертность от этого заболевания. Однако, несмотря на достижения в медицине, менингит продолжает оставаться серьёзной проблемой, особенно в развивающихся странах, где доступ к медицинской помощи ограничен.
Современные исследования сосредоточены на изучении вирусного менингита, который, хотя и менее опасен, чем бактериальный, всё же может вызывать серьёзные осложнения. В последние десятилетия также наблюдается рост интереса к менингиту, вызванному грибами, особенно у людей с ослабленным иммунитетом.
Таким образом, история изучения менингита — это история постоянного поиска и открытий, которая продолжается и по сей день. Ученые продолжают работать над улучшением диагностики, лечения и профилактики этого опасного заболевания, стремясь снизить его влияние на здоровье населения.
Вопрос-ответ
Какие симптомы могут указывать на менингит?
Симптомы менингита могут включать сильную головную боль, ригидность шеи, высокую температуру, светобоязнь, тошноту и рвоту. У детей могут наблюдаться раздражительность, сонливость и отказ от еды. Если вы заметили эти симптомы, необходимо немедленно обратиться к врачу.
Как происходит передача менингита?
Менингит может передаваться различными способами в зависимости от его типа. Вирусный менингит часто передается через контакт с инфицированными людьми или через загрязненные поверхности. Бактериальный менингит может передаваться через дыхательные капли, например, при кашле или чихании. Важно соблюдать правила гигиены и избегать близкого контакта с больными.
Как лечится менингит и какие меры предосторожности следует соблюдать?
Лечение менингита зависит от его типа. Вирусный менингит обычно проходит самостоятельно, и лечение направлено на облегчение симптомов. Бактериальный менингит требует немедленной госпитализации и назначения антибиотиков. Для профилактики менингита рекомендуется вакцинация, особенно для детей и людей с ослабленным иммунитетом.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Менингит может проявляться такими признаками, как высокая температура, головная боль, рвота, светобоязнь и жесткость в шее. Если вы или ваши близкие заметили эти симптомы, немедленно обратитесь к врачу.
СОВЕТ №2
Прививайтесь. Существуют вакцины против некоторых видов менингита, таких как менингококковый и пневмококковый. Обсудите с вашим врачом необходимость вакцинации, особенно для детей и подростков, которые находятся в группе риска.
СОВЕТ №3
Соблюдайте гигиену. Менингит может передаваться через слюну и другие жидкости. Регулярно мойте руки, избегайте близкого контакта с больными людьми и не пользуйтесь общими предметами личной гигиены, чтобы снизить риск заражения.
СОВЕТ №4
Будьте внимательны к своему здоровью. Если у вас есть хронические заболевания или ослабленный иммунитет, следите за своим состоянием и регулярно проходите медицинские осмотры. Это поможет выявить возможные проблемы на ранней стадии.