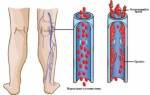
Пролежни, или декубитальные язвы, представляют серьезную проблему для лежачих больных, ухудшая качество жизни и вызывая осложнения. Важно правильно ухаживать за кожей пациента и предотвращать возникновение этих язв. В статье рассмотрим эффективные методы лечения пролежней в домашних условиях и рекомендации по профилактике, что поможет родственникам и сиделкам обеспечить комфорт и здоровье близким.
Лечение и профилактика пролежней у лежачих больных: общие рекомендации
Лечение и профилактика пролежней должны быть сосредоточены на устранении причин, способствующих их возникновению. Важно предпринять все возможные шаги для восстановления кровообращения в пораженных областях. К основным профилактическим мерам относятся:
- Регулярная смена положения пациента каждые 1,5-2 часа — это помогает избежать продолжительного давления на одну и ту же область тела, что является главной причиной появления пролежней. Если на каком-либо участке уже наблюдаются первые признаки изъязвления (например, красное пятно, которое не проходит, или мацерация), не следует укладывать больного на эту зону.
- Питание, богатое белком — белок является основным строительным элементом тканей организма. Его нехватка может привести к сбоям в различных процессах, включая регенерацию и иммунные функции. Пораженные ткани не восстанавливаются, что и приводит к образованию пролежней.
- Соблюдение гигиенических норм — кожа, находящаяся в условиях постоянной влажности, может размокать. Это приводит к мацерации. Чтобы избежать этого, необходимо подмывать пациента сразу после дефекации или мочеиспускания. Также следует протирать тело несколько раз в день, особенно при повышенной потливости.
Эти три ключевых принципа являются основой для успешного лечения и профилактики пролежней в домашних условиях. Однако в случаях тяжелых трофических нарушений этого может быть недостаточно. В таких ситуациях для стимуляции регенерации и борьбы с инфекцией могут потребоваться лекарственные средства.
Врачи акцентируют внимание на необходимости комплексного подхода к лечению пролежней у лежачих больных в домашних условиях. Прежде всего, важно регулярно менять положение пациента, чтобы избежать длительного давления на одни и те же участки кожи. Специалисты рекомендуют использовать специальные матрасы и подушки, которые равномерно распределяют нагрузку и снижают риск появления новых повреждений.
Для ухода за уже существующими пролежнями необходимо поддерживать чистоту и сухость пораженных участков. Врачи советуют обрабатывать раны антисептическими средствами, такими как хлоргексидин или перекись водорода, а затем накладывать повязки, способствующие заживлению. Также стоит обратить внимание на рацион пациента: сбалансированное питание, богатое белками и витаминами, способствует восстановлению тканей.
При наличии серьезных или запущенных пролежней рекомендуется обратиться к врачу для назначения более эффективного лечения, включая использование специализированных мазей и препаратов.
Эксперты в области медицины подчеркивают важность комплексного подхода к лечению пролежней у лежачих больных в домашних условиях. Прежде всего, необходимо обеспечить регулярное изменение положения пациента, что способствует улучшению кровообращения и снижению давления на проблемные участки. Важно также поддерживать кожу в чистоте и сухости, используя мягкие моющие средства и специальные кремы для защиты.
Для лечения уже образовавшихся пролежней рекомендуется применять антисептические средства и повязки, способствующие заживлению. Врачи советуют использовать гели и мази с противовоспалительными свойствами, которые помогут ускорить процесс регенерации тканей. Кроме того, стоит обратить внимание на питание пациента, обеспечивая его достаточным количеством белка и витаминов, что также способствует заживлению. Регулярные осмотры и консультации с медицинскими специалистами помогут избежать осложнений и улучшить качество жизни пациента.

Чем лечить пролежни у лежачих больных и пожилых в домашних условиях?
Для лечения пролежней у лежачего больного могут применяться как традиционные средства (крема, мази, препараты для системной терапии), так и некоторые народные рецепты. Наилучших результатов удается достичь, если в разумных пределах сочетать все имеющиеся способы.
| Стадия пролежня | Рекомендуемые средства и методы | Дополнительные рекомендации |
|---|---|---|
| I стадия (покраснение кожи) | – Мази и кремы: Цинковая мазь, Судокрем, Бепантен, Д-Пантенол, Солкосерил (гель). – Растворы: Хлоргексидин, Мирамистин (для обработки кожи). – Народные средства: Отвар ромашки, календулы (для протирания). |
– Частая смена положения тела (каждые 2-3 часа). – Использование противопролежневых матрасов и подушек. – Тщательная гигиена кожи, избегание трения и давления. – Обеспечение достаточного питания и питья. |
| II стадия (нарушение целостности кожи, пузыри, поверхностные язвы) | – Мази и гели: Левомеколь, Актовегин (гель/мазь), Солкосерил (мазь), Метилурациловая мазь. – Повязки: Гидроколлоидные повязки (например, Комфил Плюс), пленочные повязки (например, Тегадерм). – Растворы: Перекись водорода (3%) для очистки, Хлоргексидин, Мирамистин. |
– Ежедневная обработка раны с соблюдением стерильности. – Защита раны от дальнейшего повреждения. – Консультация врача для оценки состояния и назначения лечения. – Усиленное питание, богатое белком и витаминами. |
| III стадия (глубокое поражение кожи, подкожной клетчатки, некроз) | – Мази и гели: Ируксол, Протеокс-ТМ (для удаления некротических тканей), Левомеколь (после очистки раны). – Повязки: Альгинатные повязки (например, Сорбалгон), губчатые повязки (например, Мепилекс), повязки с серебром (при инфицировании). – Растворы: Физиологический раствор, Хлоргексидин, Мирамистин (для промывания раны). |
– Обязательная консультация врача или хирурга. – Регулярная хирургическая обработка раны (удаление некротических тканей). – Антибактериальная терапия (по назначению врача при признаках инфекции). – Максимальное снижение давления на пораженную область. – Контроль за общим состоянием пациента. |
| IV стадия (поражение мышц, костей, суставов) | – Лечение только под наблюдением врача/хирурга. – Мази и гели: Ируксол, Протеокс-ТМ, затем Левомеколь. – Повязки: Специализированные повязки для глубоких ран, повязки с антисептиками. – Растворы: Физиологический раствор, антисептики. |
– Немедленная госпитализация или постоянное наблюдение специалиста. – Хирургическое вмешательство (некрэктомия, пластика). – Мощная антибактериальная терапия. – Интенсивная поддерживающая терапия. – Профилактика осложнений (сепсис, остеомиелит). |
Интересные факты
Вот несколько интересных фактов о лечении пролежней у лежачих больных в домашних условиях:
-
Профилактика через изменение положения: Одним из самых эффективных способов предотвращения и лечения пролежней является регулярное изменение положения пациента. Рекомендуется поворачивать больного каждые 2 часа, чтобы снизить давление на участки кожи, наиболее подверженные образованию пролежней.
-
Использование натуральных средств: В домашних условиях можно использовать натуральные средства, такие как алоэ вера и мед. Алоэ обладает противовоспалительными и заживляющими свойствами, а мед помогает предотвратить инфекцию благодаря своим антисептическим свойствам.
-
Правильный уход за кожей: Важно поддерживать кожу в чистоте и сухости. Регулярные гигиенические процедуры с использованием мягких моющих средств и увлажняющих кремов могут значительно снизить риск образования пролежней и способствовать заживлению уже существующих повреждений.

Народными средствами от пролежней
Лечение пролежней с помощью народных средств возможно лишь на ранних стадиях заболевания, когда язвы еще не образовались. В более запущенных случаях такие методы могут использоваться только как дополнение к основному лечению. Определение подходящего метода и оценка его эффективности должны проводиться участковым терапевтом, который прибыл на вызов. Наиболее эффективными являются следующие народные рецепты.
- Облепиховое масло — это отличное средство для регенерации тканей, хотя оно не обладает антисептическими свойствами. На начальных стадиях пролежней его можно использовать как основное средство. Для этого пораженные участки обрабатывают маслом дважды в день. При наличии глубоких пролежней можно делать тампонаду с помощью салфеток, пропитанных облепиховым маслом. Перевязки и замена салфеток проводятся раз в 1-2 дня. Это масло не рекомендуется использовать при гнойных процессах.
- Настой коры дуба — применяется на стадии появления пятен. Для его приготовления необходимо взять столовую ложку коры, залить стаканом (200-250 мл) кипятка и настоять 2-3 часа. После этого настой процеживают, наносят на губку и обрабатывают места, где находятся пролежни, во время общей гигиенической процедуры. Это средство обладает дубящим эффектом, образует на поверхности ран пленку из танинов, что снижает воспаление.
- Настой ромашки полевой — готовится и используется аналогично отвару дубовой коры. Он обладает выраженными противовоспалительными и антибактериальными свойствами. Применяется для обработки кожи и промывания раневых участков. Частота обработки пролежней составляет в среднем 2 раза в день, но можно использовать и чаще.
Народные рецепты эффективно помогают на начальных стадиях пролежней. Однако при более серьезных и гнойных процессах лучше всего прибегать к традиционным медицинским средствам.
Уход за лежачими больными часто сопряжен с проблемой пролежней, и многие ищут действенные методы их лечения в домашних условиях. Рекомендуется регулярно менять положение пациента, чтобы избежать длительного давления на одни и те же участки кожи. Важным аспектом является использование специальных матрасов и подушек, которые помогают равномерно распределить нагрузку.
Также часто упоминаются народные средства, такие как компрессы из отвара ромашки или календулы, обладающие противовоспалительными свойствами. Некоторые делятся опытом использования меда и алоэ для ускорения процесса заживления. Не менее важным является соблюдение гигиенических норм: регулярные ванны и обработка кожи антисептиками помогают предотвратить инфекции.
Тем не менее, несмотря на множество советов, многие подчеркивают, что перед началом лечения стоит проконсультироваться с врачом, чтобы избежать осложнений и выбрать наиболее подходящий метод.
Обработка пролежней мазью
К использованию мазей обычно прибегают при глубоких пролежнях. Цель использования этой лекарственной формы — стимуляция регенеративных возможностей организма и борьба с местными инфекционными осложнениями. Больным назначают следующие составы:
- Мазь Вишневского — уникальная разработка советских хирургов. Обладает широким спектром противомикробной активности. Применяется для лечения и профилактики бактериальных процессов. С целью лечения пролежней наносится на раневую поверхность 1-2 раза в сутки. Для фиксации мази используют марлевую повязку.
- Левомиколь — препарат на основе левомицетина. Обладает дегидратирующим и антимикробным действием. Наносится на пролежень 1 раз за сутки. После нанесения обработанное место прикрывают марлевой салфеткой.
- Солкосерил — регенеративный препарат на основе выдержек из телячьей крови. Стимулирует процессы восстановления, улучшает микроциркуляцию крови, является источником витаминов и питательных веществ. Наносить мазь следует дважды в сутки. После нанесения лекарства поверхность пролежня закрывают марлей.
Длительность курса лечения мазями равна времени, необходимому для полного заживления дефекта. Однако если препарат не приводит к улучшению состояния больного, его отменяют, или комбинируют со средством другой группы (солкосерил + левомиколь).
Препаратом выбора при гнойных дефектах является левомиколь. Линимент Вишневского, вопреки общепринятому мнению, наносить на гнойные раны не рекомендуется. Он больше подходит для профилактики инфекции.

Кремом от опрелостей
Кремы от опрелостей, такие как Деситин, Виледа и Бепантен, в первую очередь предназначены для предотвращения пролежней. Они не обладают лечебными свойствами, поэтому использование этих средств на уже существующие повреждения не имеет смысла. Для профилактики рекомендуется применять кремы во время подмывания пациента, нанося их на участки кожи, которые подвержены давлению или длительному воздействию влаги. Это помогает подсушить кожу, устранить мацерацию и повысить тургор кожных покровов.
Лекарства
Лечение серьезных ран не обходится без использования системных препаратов. Пролежни не исключение. По назначению врача в домашних условиях больной может принимать:
- средства, улучшающие микроциркуляцию (трентал, 1 пилюля дважды в день);
- противотромбозные лекарства (аспирин-кардио по 1 таблетке перед сном);
- антибиотики (Цефтриаксон в виде раствора для инъекций по 1 грамму 2 раза за сутки в/м);
- противовоспалительные и обезболивающие (анальгин по 1 таблетке 3 раза за сутки).
Длительность курса лечения каждым из препаратов определяет врач. Как правило, антиагреганты и трентал пациент принимает пожизненно или до полного заживления пролежней. Антибиотики используются по 7-10 суток. Нестероидные противовоспалительные нельзя принимать дольше 2-х месяцев без перерыва.
В виде раствора для инъекций может использоваться и солкосерил. Уколы сочетают с использованием мази. Отказ от парентеральных форм производится после начала эпителизации пролежня. Мазь применяют до его полного заживления.
Особенности лечения пролежней
Трофические дефекты могут возникать на различных участках тела. Местоположение патологического процесса зависит от того, в каком положении чаще всего находится пациент, а также от наличия сосудистых заболеваний, таких как атеросклероз. Лечение пролежней в разных областях имеет свои особенности.
Опрелости под молочными железами. Опрелости в этой зоне редко перерастают в глубокие пролежни, поэтому медикаментозное лечение не требуется. Проблемные участки необходимо ежедневно мыть и несколько раз в день (2-3 раза) обрабатывать детской присыпкой. Это поможет избежать избыточной влажности и появления мацерации. Также можно использовать подсушивающие кремы.
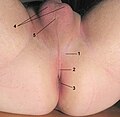
На копчике. Пролежни на копчике часто бывают наиболее выраженными. В этой области может возникать некроз тканей и образовываться раневые карманы. Чтобы предотвратить или отсрочить развитие такой запущенной стадии, рекомендуется использовать специальные противопролежневые круги, которые подкладываются под копчик пациента.
Это устройство представляет собой полый круг из материала средней плотности. Пациента укладывают на него так, чтобы проблемная зона находилась внутри окружности. Следует чередовать время нахождения на круге и без него, что позволяет равномерно распределить давление на ткани между различными участками тела.
На пятках. Для успешного заживления пролежней на пятках необходимо предотвратить их контакт с постелью. Для этого под голени пациента подкладывают мягкие широкие валики. Важно, чтобы пятки оставались приподнятыми. В качестве валиков можно использовать свернутые простыни или пододеяльники.
В паху. Язвы и инфицированные пролежни в паховой области представляют серьезную угрозу из-за риска генерализации инфекции. В этой зоне расположено множество кровеносных сосудов, по которым инфекция может распространиться по всему организму. Чтобы предотвратить это и замедлить развитие трофических нарушений, ноги лежачего пациента следует укладывать так, чтобы паховая область хорошо проветривалась. Оптимальным является положение «лягушка», когда ноги согнуты в коленях и разведены в стороны.
Между пальцами ног. При наличии пролежней между пальцами необходимо соблюдать общие правила ухода — поддерживать стопы в чистоте и сухости, а также избегать слишком плотного соприкосновения пальцев друг с другом. Для этого между пальцами можно вставлять небольшие моточки бинта или тканевые валики.
На ягодицах. Лечение пролежней на ягодицах в домашних условиях требует постоянного нахождения пациента на боку или животе. Укладывать таких людей на спину не рекомендуется, так как это может привести к увеличению площади и глубины пролежня. Как уже упоминалось, менять положение больного следует каждые два часа.
Как предотвратить образование пролежней?
Несмотря на утверждения людей, далеких от практической медицины, предотвратить образование пролежней у неподвижных пациентов почти невозможно. Рано или поздно трофические нарушения проявляются у всех. Чтобы отсрочить этот момент, необходимо соблюдать все вышеописанные правила и ежедневно осматривать больного на предмет наличия мацерации, стойкой локальной гиперемии и других признаков поражения.
Обязательным условием, позволяющим избежать появления пролежней, является ранняя активизация больных после травм и тяжелых операций. Как правило, дефекты не развиваются даже тогда, когда пациент самостоятельно переворачивается с одного на другой бок и производит другие активные действия в пределах постели. Ходить при этом не обязательно.
Советы по питью и питанию
Основным принципом составления рациона для пациентов с пролежнями является обеспечение высокого содержания белка в пище. Суточная норма белка должна составлять 120-150 граммов. При этом около 60% от общего объема белков должно поступать из животных источников, таких как отварное перетертое мясо, рыба и мясные бульоны.
Если обычная пища не обеспечивает достаточное количество белка, рекомендуется использовать специализированное лечебное питание. Например, можно применять nutrisonprotison в объеме 1000—1500 мл в сутки (содержит 80 граммов белка на литр), nutrison energy в аналогичном количестве (60 граммов белка на литр) или nutridrink (7 граммов белка на 100 мл).
Лечение пролежней представляет собой сложную и многогранную задачу, требующую от тех, кто ухаживает за пациентом, значительного терпения и профессиональных навыков, сопоставимых с квалификацией опытной медсестры. В рамках одной статьи невозможно охватить все аспекты противопролежневой терапии, включая использование специализированных матрасов, некрэктомию и применение различных медикаментов в зависимости от стадии заживления.
Чтобы эффективно помогать лежачим больным, важно постоянно повышать свои знания, изучать специализированные источники, знакомиться с новыми методами лечения и, конечно, накапливать собственный опыт, основываясь на результатах своей работы.
Рекомендации по выбору постельного белья и матрасов
Правильный выбор постельного белья и матрасов играет ключевую роль в профилактике и лечении пролежней у лежачих больных. Важно учитывать несколько факторов, чтобы обеспечить максимальный комфорт и защиту кожи пациента.
Матрасы
При выборе матраса для лежачего больного следует обратить внимание на его тип и материалы. Рекомендуется использовать специальные противопролежневые матрасы, которые могут быть как воздушными, так и гелевыми. Эти матрасы обеспечивают равномерное распределение веса и уменьшают давление на участки тела, наиболее подверженные образованию пролежней.
- Воздушные матрасы: Они работают по принципу чередования давления, что позволяет избежать длительного воздействия на одну и ту же область кожи. Такие матрасы могут быть как с электрическим насосом, так и без него.
- Гелевые матрасы: Эти матрасы имеют специальный гелевый слой, который адаптируется к форме тела, обеспечивая комфорт и поддержку. Гель помогает снизить трение и давление, что особенно важно для предотвращения пролежней.
- Пенополиуретановые матрасы: Они также могут быть хорошим выбором, так как обладают хорошими амортизирующими свойствами и способны поддерживать тело в правильном положении.
Постельное белье
Выбор постельного белья также имеет значение. Оно должно быть мягким, дышащим и гипоаллергенным. Рекомендуется использовать белье из натуральных тканей, таких как хлопок или лен, которые хорошо впитывают влагу и позволяют коже дышать.
- Хлопковое белье: Хлопок обладает хорошими впитывающими свойствами и не вызывает раздражения кожи. Оно легко стирается и быстро сохнет.
- Льняное белье: Лен также является отличным выбором, так как он обладает антисептическими свойствами и хорошо регулирует температуру, что помогает предотвратить перегревание.
Важно также следить за чистотой постельного белья. Регулярная стирка и смена белья помогут избежать накопления бактерий и грязи, что может способствовать развитию пролежней.
Дополнительные рекомендации
При использовании матрасов и постельного белья следует учитывать индивидуальные потребности пациента. Например, если у больного есть аллергия на определенные материалы, это необходимо учитывать при выборе. Также стоит обратить внимание на размер матраса, чтобы он соответствовал размеру кровати и обеспечивал полное покрытие.
В заключение, правильный выбор постельного белья и матрасов является важным аспектом в уходе за лежачими больными. Это поможет не только предотвратить образование пролежней, но и улучшить общее состояние пациента, обеспечив ему комфорт и безопасность во время пребывания в постели.
Вопрос-ответ
Как предотвратить образование пролежней у лежачих больных?
Для предотвращения пролежней важно регулярно менять положение пациента, как минимум каждые 2 часа. Также рекомендуется использовать специальные матрасы и подушки, которые снижают давление на участки тела, подверженные риску. Уход за кожей, включая ежедневные гигиенические процедуры и использование увлажняющих средств, также играет важную роль в профилактике.
Какие средства можно использовать для лечения пролежней в домашних условиях?
Для лечения пролежней можно использовать антисептические растворы для обработки раны, такие как хлоргексидин или перекись водорода. Также полезны специальные мази и гели, содержащие заживляющие компоненты, такие как декспантенол. Важно следить за чистотой раны и при необходимости менять повязки, чтобы избежать инфекции.
Когда следует обратиться к врачу при лечении пролежней?
Обратиться к врачу следует, если пролежни не заживают в течение нескольких дней, появляются признаки инфекции (покраснение, отек, гнойные выделения) или если состояние пациента ухудшается. Также важно получить медицинскую помощь, если пролежни глубокие или затрагивают большие участки кожи.
Советы
СОВЕТ №1
Регулярно меняйте положение пациента. Чтобы предотвратить образование пролежней, важно менять положение лежачего больного каждые 2-3 часа. Это поможет снизить давление на участки кожи и улучшить кровообращение.
СОВЕТ №2
Используйте специальные матрасы и подушки. Инвестируйте в противопролежневые матрасы и подушки, которые распределяют давление и уменьшают риск образования пролежней. Они могут значительно улучшить комфорт пациента и снизить вероятность осложнений.
СОВЕТ №3
Следите за гигиеной кожи. Регулярно очищайте и увлажняйте кожу пациента, особенно в областях, подверженных давлению. Используйте мягкие моющие средства и увлажняющие кремы, чтобы предотвратить сухость и раздражение кожи.
СОВЕТ №4
Обеспечьте правильное питание. Убедитесь, что пациент получает достаточное количество питательных веществ, включая белки, витамины и минералы. Хорошее питание способствует заживлению кожи и укрепляет иммунную систему, что важно для предотвращения пролежней.