Аневризма митрального клапана — редкое, но серьезное заболевание, способное вызвать осложнения, такие как сердечная недостаточность и аритмии. В статье рассмотрим причины, симптомы, методы диагностики и лечения, а также важность раннего выявления этого состояния. Понимание аневризмы митрального клапана поможет пациентам и врачам принимать обоснованные решения о лечении и профилактике, что может улучшить качество жизни и снизить риск серьезных последствий.
Аневризма сердца
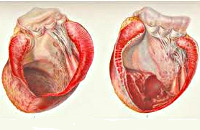
Аневризма сердца (aneurysma cordis) представляет собой локальное выпячивание истонченной области стенки сердца. Чаще всего она возникает вследствие инфаркта миокарда. В редких случаях встречаются аневризмы, вызванные врожденными аномалиями, инфекциями, травмами или хирургическими вмешательствами. Травматические аневризмы формируются из-за перенесенных закрытых или открытых повреждений сердца, а также могут возникать после операций, связанных с врожденными пороками.
В большинстве случаев аневризма сердца является следствием перенесенного инфаркта миокарда, особенно трансмурального. По статистике, до 25% пациентов, перенесших инфаркт, могут столкнуться с этой проблемой.
Среди опасных осложнений хронической аневризмы сердца можно выделить гангрену конечностей, инсульт, инфаркт почки, тромбоэмболию легочной артерии и повторный инфаркт миокарда. Разрыв аневризмы сердца может привести к мгновенной смерти.
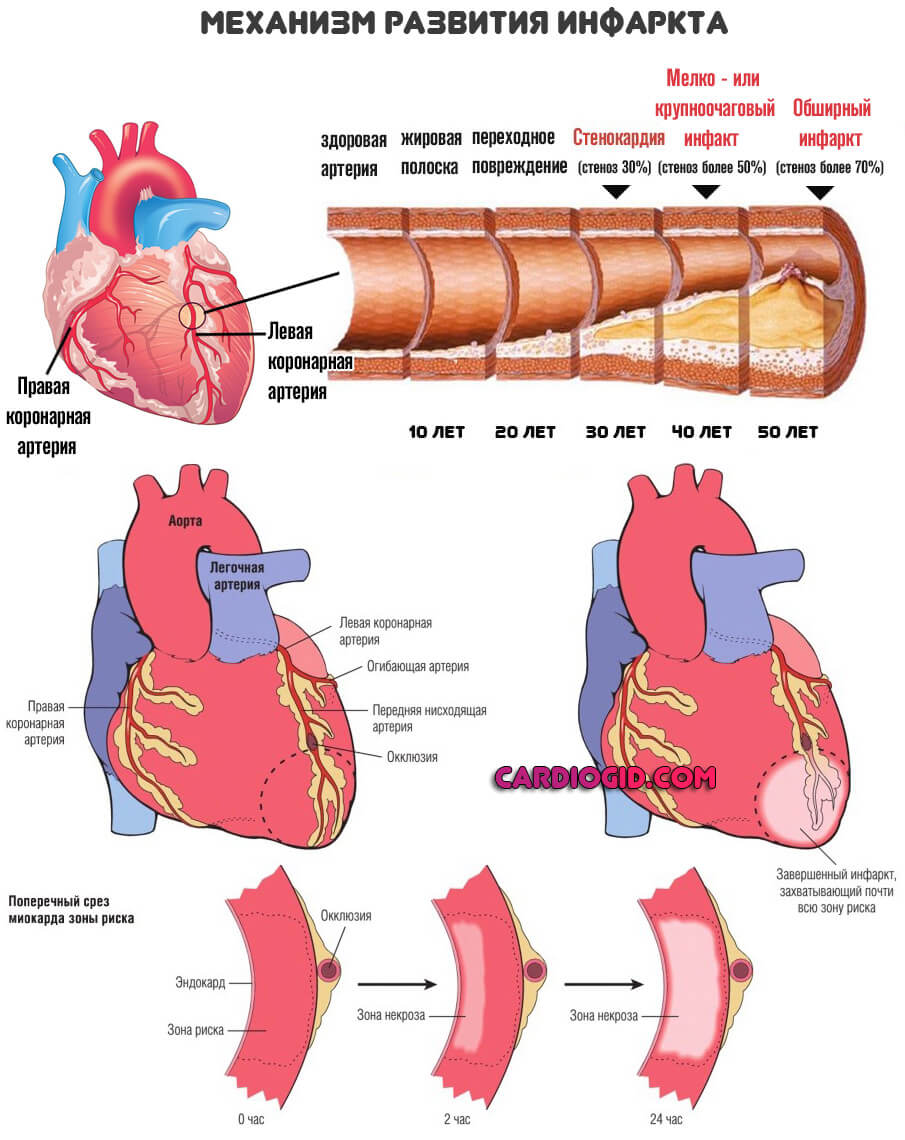
Аневризмы классифицируются по времени их появления: острые (1-2 недели после начала инфаркта миокарда), подострые (3-6 недель) и хронические. Чаще всего постинфарктные аневризмы располагаются на переднебоковой стенке и верхушке левого желудочка, при этом в 50-65% случаев они затрагивают передне-перегородочную область.
Аневризма левого желудочка диагностируется так часто, поскольку именно в этом желудочке наблюдается максимальное давление крови. Патологический процесс может затронуть до 50% поверхности левого желудочка.
Аневризма задней стенки левого желудочка встречается у 2-8% пациентов. В полости аневризмы нередко образуются тромбы, однако частота тромбоэмболических осложнений не превышает 13%.
Аневризма митрального клапана представляет собой серьезное заболевание, которое требует внимательного отношения со стороны медицинского сообщества. Эксперты подчеркивают, что данное состояние может привести к различным осложнениям, включая сердечную недостаточность и аритмии. Важно отметить, что аневризма может быть как врожденной, так и приобретенной, что делает диагностику и лечение более сложными. Специалисты рекомендуют регулярные обследования для пациентов с предрасположенностью к сердечно-сосудистым заболеваниям. Современные методы визуализации, такие как эхокардиография, играют ключевую роль в раннем выявлении аневризмы. Лечение может варьироваться от медикаментозной терапии до хирургического вмешательства, в зависимости от степени тяжести состояния. В целом, своевременная диагностика и индивидуальный подход к каждому пациенту являются залогом успешного исхода.

МКБ-10
| Аспект | Описание | Значение для пациента |
|---|---|---|
| Определение | Аневризма митрального клапана – это редкое выпячивание или расширение одной из створок митрального клапана, обычно задней. | Понимание природы заболевания помогает принять участие в процессе лечения. |
| Причины | Врожденные аномалии, инфекционный эндокардит, ревматическая лихорадка, травмы, дегенеративные изменения. | Знание причин может помочь в профилактике или раннем выявлении. |
| Симптомы | Часто бессимптомно. Могут включать одышку, сердцебиение, боль в груди, усталость, отеки. | Раннее распознавание симптомов позволяет своевременно обратиться к врачу. |
| Диагностика | Эхокардиография (трансторакальная и чреспищеводная), МРТ сердца, КТ сердца, ЭКГ. | Точная диагностика необходима для выбора оптимального лечения. |
| Осложнения | Митральная недостаточность, тромбоэмболия, разрыв аневризмы, аритмии, сердечная недостаточность. | Осведомленность об осложнениях подчеркивает важность своевременного лечения. |
| Лечение | Консервативное (медикаментозное) – при бессимптомном течении или легкой степени. Хирургическое – при выраженных симптомах, значительной митральной недостаточности, риске осложнений. | Выбор метода лечения зависит от тяжести состояния и индивидуальных особенностей. |
| Прогноз | Зависит от размера аневризмы, степени митральной недостаточности, наличия осложнений и своевременности лечения. | Прогноз может быть благоприятным при своевременной диагностике и адекватной терапии. |
Интересные факты
Вот несколько интересных фактов о аневризме митрального клапана:
-
Редкость заболевания: Аневризма митрального клапана является довольно редким состоянием, которое чаще всего возникает в результате дегенеративных изменений в соединительной ткани. Это может быть связано с такими заболеваниями, как синдром Марфана или Элерса-Данлоса, которые влияют на прочность и эластичность тканей.
-
Симптоматика и диагностика: Аневризма митрального клапана может проявляться различными симптомами, включая одышку, усталость и сердечные аритмии. Однако в некоторых случаях заболевание может протекать бессимптомно, что затрудняет его раннюю диагностику. Ультразвуковое исследование сердца (эхокардиография) является основным методом диагностики, позволяющим визуализировать аневризму и оценить ее размеры.
-
Хирургическое вмешательство: В случаях, когда аневризма митрального клапана вызывает значительные проблемы с сердечной функцией или угрожает разрывом, может потребоваться хирургическое вмешательство. Это может включать реконструкцию или замену митрального клапана, что значительно улучшает качество жизни пациентов и снижает риск серьезных осложнений.

Общие сведения
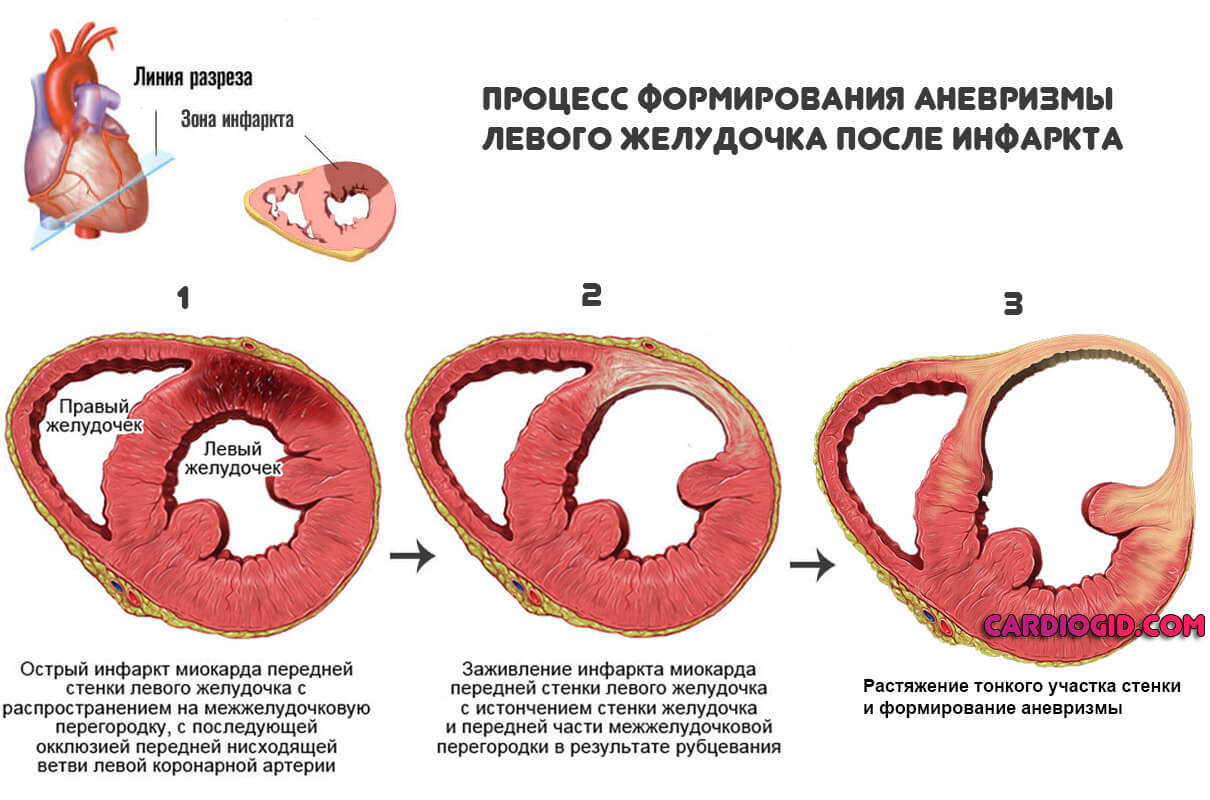
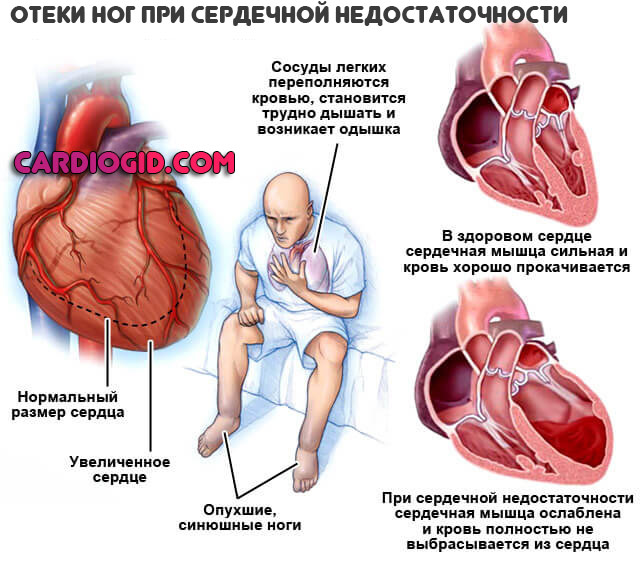
Аневризма сердца представляет собой локальное выпячивание истонченной стенки миокарда, что приводит к значительному снижению или полной утрате сократительной функции пораженного участка. В кардиологической практике аневризма сердца встречается у 10-35% пациентов, перенесших инфаркт миокарда; среди острых или хронических аневризм 68% случаев наблюдаются у мужчин в возрасте от 40 до 70 лет. Чаще всего аневризма образуется в стенке левого желудочка, реже – в области межжелудочковой перегородки или правого желудочка. Размеры аневризмы могут варьироваться от 1 до 18-20 см в диаметре. Нарушение сократительной функции миокарда в области аневризмы может проявляться акинезией (отсутствием сократительной активности) и дискинезией (выбуханием стенки аневризмы во время систолы и ее западением в диастолу).
Причины аневризмы сердца
В 95-97% случаев причиной аневризмы сердца служит обширный трансмуральный инфаркт миокарда, преимущественно левого желудочка. Подавляющее большинство аневризм локализуется в области передне-боковой стенки и верхушки левого желудочка сердца; около 1% – в области правого предсердия и желудочка, межжелудочковой перегородки и задней стенки левого желудочка.
Массивный инфаркт миокарда вызывает разрушение структур мышечной стенки сердца. Под действием силы внутрисердечного давления некротизированная стенка сердца растягивается и истончается. Существенная роль в формировании аневризмы принадлежит факторам, способствующим увеличению нагрузки на сердце и внутрижелудочкового давления – раннему вставанию, артериальной гипертензии, тахикардии, повторным инфарктам, прогрессирующей сердечной недостаточности. Развитие хронической аневризмы сердца этиологически и патогенетически связано с постинфарктым кардиосклерозом. В этом случае под действием давления крови происходит выпячивание стенки сердца в области соединительнотканного рубца.
Гораздо реже, чем постинфарктные аневризмы сердца, встречаются врожденные, травматические и инфекционные аневризмы. Травматические аневризмы возникают вследствие закрытых или открытых травм сердца. К этой же группе можно отнести послеоперационные аневризмы, часто возникающие после операций по коррекции врожденных пороков сердца (тетрады Фалло, стеноза легочного ствола и др.).
Аневризмы сердца, обусловленные инфекционными процессами (сифилисом, бактериальным эндокардитом, туберкулезом, ревматизмом), весьма редки.

Классификация аневризм сердца
В зависимости от времени появления аневризмы сердца выделяют три типа: острую, подострую и хроническую. Острая аневризма развивается в течение 1-2 недель после инфаркта миокарда, подострая – за 3-8 недель, а хроническая аневризма возникает более чем через 8 недель.
Острая аневризма
В остром периоде стенка аневризмы представлена некротизированным участком миокарда, который под действием внутрижелудочкового давления выбухает кнаружи или в полость желудочка (при локализации аневризмы в области межжелудочковой перегородки).
Подострая аневризма
Стенка подострой аневризмы сердца формируется за счет утолщенного эндокарда, в котором наблюдается накопление фибробластов и гистиоцитов, а также вновь образованных ретикулярных, коллагеновых и эластичных волокон. В области поврежденных миокардиальных волокон можно увидеть соединительные элементы, отличающиеся по степени зрелости.
Хроническая аневризма
Хроническая аневризма сердца представляет собой фиброзный мешок, микроскопически состоящий из трех слоев: эндокардиального, интрамурального и эпикардиального. В эндокарде стенки хронической аневризмы сердца имеются разрастания фиброзной и гиалинизированной ткани. Стенка хронической аневризмы сердца истончена, иногда ее толщина не превышает 2 мм. В полости хронической аневризмы сердца часто обнаруживается пристеночный тромб различного размера, который может выстилать только внутреннюю поверхность аневризматического мешка или занимать почти весь его объем. Рыхлые пристеночные тромбы легко подвергаются фрагментации и являются потенциальным источником риска тромбоэмболических осложнений.
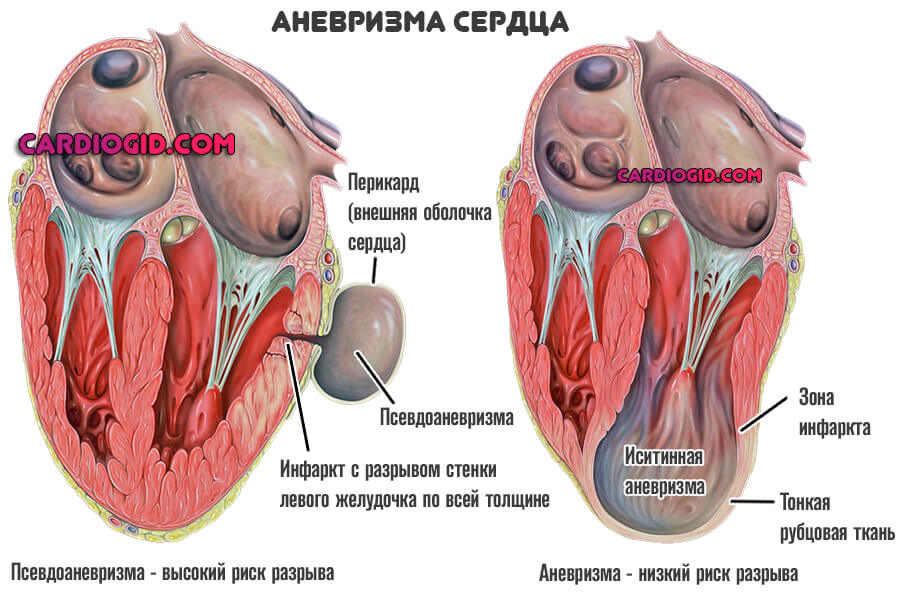
Встречаются аневризмы сердца трех видов: мышечные, фиброзные и фиброзно-мышечные. Обычно аневризма сердца является одиночной, хотя может обнаруживаться 2-3 аневризмы одновременно. Аневризмы сердца могут быть истинными (представлены тремя слоями), ложными (формируются в результате разрыва стенки миокарда и ограничены перикардиальными сращениями) и функциональными (образованы участком жизнеспособного миокарда с низкой сократимостью, выбухающего в систолу желудочков).
С учетом глубины и обширности поражения истинная аневризма сердца может быть плоской (диффузной), мешковидной, грибовидной и в виде «аневризмы в аневризме». У диффузной аневризмы контур наружного выпячивания плоский, пологий, а со стороны полости сердца определяется углубление в форме чаши. Мешковидная аневризма сердца имеет округлую выпуклую стенку и широкое основание. Грибовидную аневризму характеризует наличие большого выпячивания со сравнительно узкой шейкой. Понятием «аневризма в аневризме» обозначается дефект, состоящий из нескольких выпячиваний, заключенных одно в другое: такие аневризмы сердца имеют резко истонченные стенки и наиболее склонны к разрыву. При обследовании чаще выявляются диффузные аневризмы сердца, реже – мешковидные и еще реже – грибовидные и «аневризмы в аневризме».
Симптомы аневризмы сердца
Клинические проявления зависят от размеров и расположения аневризмы.
Острая аневризма сердца сопровождается следующими симптомами:
Подострая аневризма сердца проявляется быстро нарастающими признаками недостаточности кровообращения.
Хроническая аневризма сердца имеет следующие характеристики:
- выраженные симптомы сердечной недостаточности (одышка, стенокардия в состоянии покоя и при физической нагрузке, ощущение перебоев в работе сердца; на поздних стадиях – набухание вен шеи, отеки и другие проявления)
- фиброзный перикардит, приводящий к образованию спаек в грудной полости.
При хронической аневризме сердца может возникнуть тромбоэмболический синдром, чаще всего затрагивающий подвздошные и бедренно-подколенные артерии, плечеголовной ствол, а также артерии мозга, почек, легких и кишечника.
Среди серьезных осложнений хронической аневризмы сердца можно выделить гангрену конечности, инсульт, инфаркт почки, тромбоэмболию легочной артерии и повторный инфаркт миокарда.
В некоторых случаях возможен разрыв хронической аневризмы сердца. Это может произойти на 2-9 день после инфаркта миокарда и приводит к мгновенной смерти. Клинические проявления разрыва аневризмы сердца включают внезапную резкую бледность (которая быстро сменяется цианозом), холодный пот, переполнение вен шеи кровью, потерю сознания, похолодание конечностей, а также шумное, хриплое и поверхностное дыхание.
Диагностика
Так как клинические проявления аневризмы могут отсутствовать или быть неспецифическими, то основная роль в выявлении патологии принадлежит методикам объективной диагностики:
- ЭхоКГ (эхокардиография) или УЗИ сердца – эталонная методика исследования, которая позволяет визуализировать перегородку и изменения в ней. Вариантом является чреспищеводная эхокардиография (ЧП ЭхоКГ), дающая возможность визуализировать минимальные изменения. Эхокардиография обязательно назначается новорожденным детям при выслушивании шумов в сердце врачом.
- Допплерография – ультразвуковое исследование, при помощи которого выявляются нарушения гемодинамики.
- ЭКГ (электрокардиография) – функциональное исследование сердца.
- Компьютерная томография – рентгенологическая методика визуализация в структурах сердца, обладает высокой разрешающей способностью.
Также врач при необходимости назначает другие методы лабораторного, инструментального и функционального исследования.
Лечение аневризмы сердца
Консервативные методы не способны устранить аневризму сердца, и при первых признаках сердечной недостаточности возникает необходимость в хирургическом вмешательстве. Основным способом лечения аневризмы сердца является хирургическое удаление и зашивание дефекта в стенке сердца. В некоторых случаях также применяется укрепление стенки аневризмы с использованием полимерных материалов.
В предоперационный период пациентам назначаются сердечные гликозиды, антикоагулянты, препараты для снижения давления, а также кислородная терапия и оксигенобаротерапия. Рекомендуется строго ограничить физическую активность.
В кардиологическом отделении «МедикСити» имеется всё необходимое оборудование для проведения комплексной диагностики различных кардиологических заболеваний. Прием осуществляют высококвалифицированные кардиологи, прошедшие стажировки как в России, так и за границей.
Прогноз и профилактика
Без хирургического лечения течение аневризмы сердца неблагоприятное: большинство пациентов с постинфарктными аневризмами погибают в течение 2-3 лет после развития заболевания. Относительно доброкачественно протекают неосложненные плоские хронические аневризмы сердца; худший прогноз имеют мешковидные и грибовидные аневризмы, часто осложняющиеся внутрисердечным тромбозом. Присоединение сердечной недостаточности является неблагоприятным прогностическим признаком.
Профилактика аневризмы сердца и ее осложнений заключается в своевременной диагностике инфаркта миокарда, адекватном лечении и реабилитации больных, постепенном расширении двигательного режима, контроле за нарушением ритма и тромбообразованием.
Что такое аневризма сердца: симптомы и причины, методы лечения и прогноз жизни
Пороки или анатомические аномалии сердечных структур возникают у одного из десяти тысяч пациентов в какой-то момент их жизни. Многие из этих состояний не представляют серьезной угрозы для здоровья и выявляются случайно во время диагностики других заболеваний. То же самое касается врожденных пороков, которые составляют до 60% всех отклонений от нормы.
Аневризма сердца представляет собой выпячивание стенки одной из камер или анатомических образований. В 80% зарегистрированных случаев затрагивается левый желудочек или межжелудочковая перегородка.
Симптомы на первый взгляд могут показаться неспецифичными. Самостоятельно определить одно состояние от другого довольно сложно. Для этого необходимы эхокардиография и электрокардиограмма, как минимум. Иногда нарушение настолько хорошо маскируется, что без магнитно-резонансной томографии не обойтись. Самостоятельно можно лишь предположить характер проблемы, что важно, так как это может стать основанием для обращения к врачу или вызова скорой помощи.
Лечение в большинстве случаев является оперативным. Однако на ранних стадиях или при наличии определенных показаний возможно ограничиться медикаментозной терапией (подробности см. ниже). Тем не менее, врачи настоятельно рекомендуют не отказываться от хирургического вмешательства, если есть соответствующие показания.
Механизм развития состояния
В основе лежит сочетание двух факторов.
- Первый — перегрузка сердца, рост артериального давления, а значит и воздействия на стенку миокарда.
- Второй — дистрофические изменения в самих тканях в результате уже текущих кардиальных патологий. В основное это перенесенный инфаркт, ИБС и хроническая сердечная недостаточность .
При параллельном влиянии обоих моментов, тонкая стенка не выдерживает, прогибается вовне и остается в таком положении.
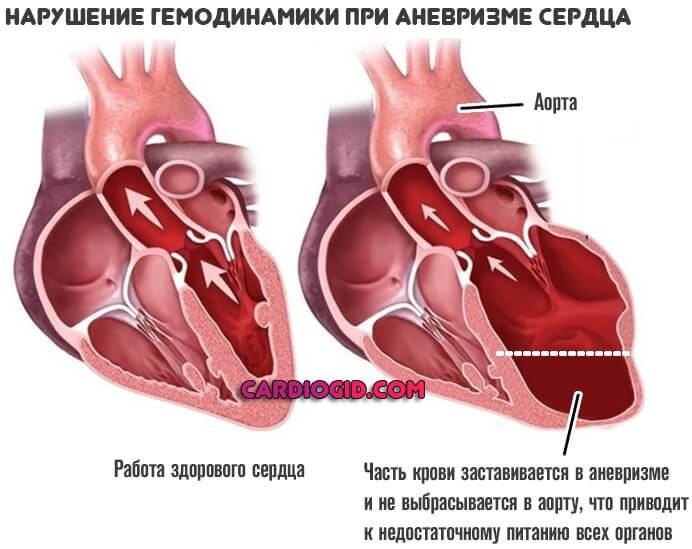
Часть крови застаивается в аневризме, мешкообразной структуре и не попадает в большой или малый круг. Это чревато существенным нарушением гемодинамики.
Патология циклична, постоянно прогрессирует и не остановится, пока не приведет к разрыву сердца, смерти пациента от массивного кровотечения — это основная ее опасность.
Классификация
Классификация проводится на основе различных критериев.
| По причине возникновения | По месту расположения | По форме |
|---|---|---|
| * Истинная. Наблюдается постоянно и состоит из сердечной ткани. * Ложная. Основу составляет соединительная или рубцовая ткань. * Функциональная. Является разновидностью истинной, но выпячивание происходит только во время сокращения (в систолу). | * Верхушечная. * Желудочковая. * Стеночная. * Находящаяся в перегородке. | * Мешковидная. Выпячивание направлено в сторону. * Грибовидная. * Диффузная. * Сложная (одна форма внутри другой). |
Эти классификации помогают врачам оценить степень тяжести состояния и разработать подходящий план лечения.
Причины и как предотвратить развитие болезни?
- Инфаркт миокарда. На его долю приходится 95% всех аневризм. По статистике каждый десятый пациент с подобным диагнозом в анамнезе «получает» анатомический дефект. Превенция — отказ от спиртного, курения, диета, своевременное лечение ишемических процессов, атеросклероза.
- Травмы грудной клетки. Ушибы, переломы и прочие. Способ предотвращения — соблюдение техники безопасности.
- Воздействие ионизирующего излучения. Превенция — постоянное наблюдение, прием кардиопротекторов (Милдронат).
- Инфекции. От миокардита до сторонних состояний, вплоть до сифилиса, туберкулеза. Превенция: избегание заражения, при начале процесса — срочное лечение антибиотиками и прием защитных медикаментов.
Чуть реже — операции на сердце, врожденные пороки, которые предотвратить уже невозможно.
Симптомы
Клинические проявления могут значительно различаться. Конкретные симптомы зависят от размеров образования, первопричины патологического процесса, времени его существования и наличия функциональных нарушений.
Боли в грудной клетке средней степени интенсивности
Давящие или жгучие, что прямо указывает на ишемический, связанный с недостаточным кровообращением характер состояния. Локализуются где-то по центру или чуть левее.
Проявляют себя в момент физической активности, стресса. То есть после интенсификации кардиальной деятельности и роста частоты сокращений сердца.
Дискомфорт развивается в результате недостаточного кровообращения тканей вокруг стеночного выпячивания.
По мере прогрессирования, как ни странно, симптом сходит на нет. Развивается дополнительная кровеносная сеть. Она компенсирует ишемию.
Компрессия тканей аневризмой также дает болевой синдром, как и избыточная нагрузка на весь мышечный орган.
Ускорение сердцебиения
Частота сердечных сокращений может достигать 120-180 ударов в минуту, что указывает на наличие тахикардии. Аневризма вызывает резкое ухудшение гемодинамики, то есть кровообращения.
Это происходит из-за того, что часть крови задерживается в аневризме и не поступает в большой круг кровообращения. В результате ткани организма испытывают дефицит кислорода и необходимых питательных веществ.
Чтобы компенсировать этот недостаток, организм увеличивает сердечную активность, стремясь восстановить нормальное питание тканей. На начальном этапе пациент может ощущать учащенное сердцебиение, но со временем привыкает к этому состоянию и перестает обращать на него внимание.
Кашель непродуктивного характера
Без мокроты. Развивается в результате компрессии легкого, но чаще как итог недостаточного газообмена из-за скудного выброса крови в малый круг, а значит и слабого насыщения жидкой соединительной ткани кислородом.
Слабость
Сонливость, общая слабость, снижение работоспособности и трудности с выполнением повседневных задач — это характерные проявления аневризмы левого желудочка. При этом состоянии наблюдается уменьшение объема сердечного выброса в системный кровоток. Именно через этот кровоток мозг, почки, печень и другие органы получают необходимые питательные вещества. Аневризма задерживает часть крови, что приводит к ухудшению кровоснабжения церебральных структур, и, как следствие, возникают симптомы астении.
Одышка
Логическое продолжение кашля. Итог компрессии легкого или падения скорости кровотока в малом круге. Возникает в период физической активности.
Если аневризма достигает значительных размеров, симптом дает знать о себе и в покое.
Аритмия
Нарушения сердечного ритма могут проявляться в изменениях частоты сердечных сокращений и интервалов между ударами. Наиболее распространенным признаком является тахикардия, при которой частота сердечных сокращений может достигать 120-180 ударов в минуту.
С развитием ситуации может возникнуть и противоположное состояние — брадикардия, которая свидетельствует о слабой работе сердца, недостаточном кровоснабжении миокарда и неспособности организма компенсировать возникшие нарушения.
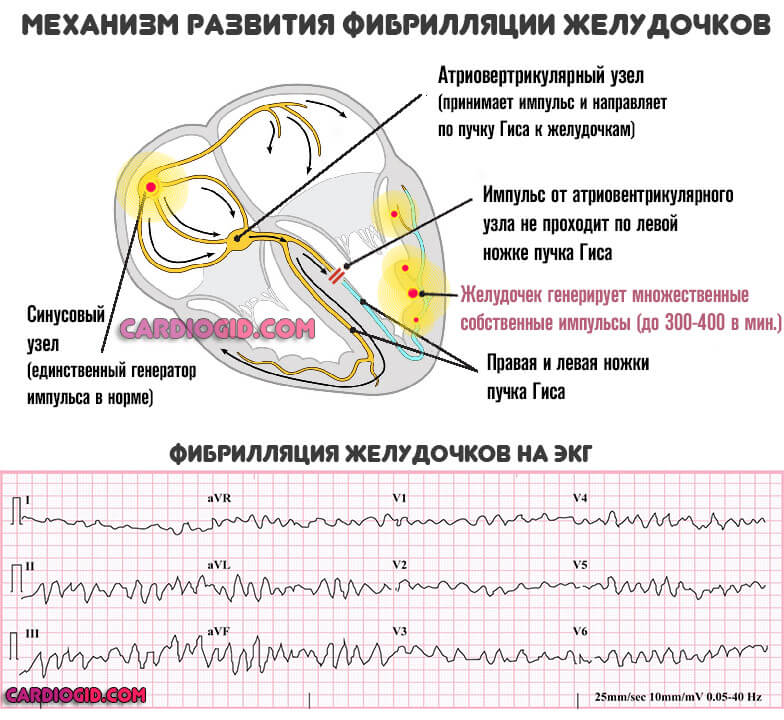
Также возможны такие состояния, как фибрилляция желудочков или предсердий, что означает хаотичные сокращения отдельных камер сердца, а также экстрасистолия, характеризующаяся внеочередными сокращениями.
Самостоятельно определить эти нарушения бывает сложно, однако существуют определенные симптомы, на которые стоит обратить внимание: это может быть ощущение замирания в груди, пропуски ударов или чувство переворачивания сердца и другие подобные проявления.
Гипергидроз
Чрезмерная потливость. В любое время суток, после незначительной физической активности особенно. Обусловлена повышенной нагрузкой на сердце и слабым питанием мышц.
Отеки нижних конечностей
Сначала воздействие охватывает лишь стопы и лодыжки. Затем оно распространяется на икры и поднимается выше. С одной стороны, это может быть связано с нарушениями в работе сердца, с другой — с проблемами в почках. Запущенные стадии аневризмы, приводящие к сердечной недостаточности, могут вызывать отеки на лице и руках.
Головокружение, болевой синдром в затылке, глазах
Указание на слабое кровообращение в церебральных структурах. Нервные ткани требовательны к объемам питания. Даже незначительное падение трофики дает неврологическую симптоматику.
Обмороки и потеря сознания
Являются продолжением и развитием проявлений со стороны центральной нервной системы. Синкопальные эпизоды чаще всего возникают после значительных физических нагрузок. Сердце не в состоянии обеспечить необходимый объем кровоснабжения, что приводит к острому недостатку кислорода в головном мозге и, как следствие, к потере сознания. При этом связь с механическими нагрузками отсутствует.
Таким образом, симптомы сердечной аневризмы можно разделить на три категории:
- Кардиальные. Это аритмия, жжение в груди и нарушения сократимости сердца.
- Неврогенные. К ним относятся обмороки, головные боли и головокружение.
- Дыхательные. Включают одышку, асфиксию в лежачем положении и кашель.
Первая категория симптомов проявляется сразу после достижения определенной критической массы процесса. До этого момента симптомы могут отсутствовать или быть настолько незначительными, что пациент не обращает на них внимания.
Третья категория симптомов возникает одновременно с кардиальными проявлениями. Неврогенные симптомы, в свою очередь, указывают на потенциально опасное расположение аневризмы или на ее быстрый рост. Наличие нарушений со стороны центральной нервной системы требует немедленного хирургического вмешательства.
Отечность может свидетельствовать о почечной недостаточности или хронической сердечной недостаточности. Эти факторы также являются негативными прогностическими признаками и обычно указывают на запущенную стадию патологического процесса.
Диагностика, как своими силами отличить аневризму от прочих состояний?
Без профильных исследований сказать точно, что является причиной указанной выше симптоматики невозможно. Но есть шанс предположить. Это необходимо для своевременного реагирования.
С чем проводится разграничение:
- Инфаркт миокарда. Собственно острая коронарная недостаточность, некроз тканей. В отличие от него, симптомы аневризмы нарастают постепенно, не в один момент.
Боли не столь сильные, нет потерь сознания, активности центральной нервной системы. Острого начала также не наблюдается. Потому как нарушение имеет хронический, длящийся характер.
- Пороки митрального, трикуспидального, аортального клапанов. Отличие — в последовательности развития симптомов.
На фоне аневризмы сначала появляются боли, затем нарушения ритма. В данном же случае, дискомфорта может и вовсе не быть либо он развивается на поздних стадиях патологического процесса.
- Стенокардия . Как и в случае с инфарктом, для аневризмы не типично приступообразное течение. Признаки примерно одинаковы на протяжении всего периода существования порока.
Прогрессирование следует понятной логике. Чем дольше присутствует нарушение, тем более выражена клиника.
- Кардиомиопатия . Болей также практически не дает. Зато присутствуют опасные аритмии и одышка.
Таким путем врачи оценивают состояние пациента и строят примерные гипотезы. Профильный специалист — кардиолог.
Перечень исследований таков:
- Устный опрос и сбор анамнеза. Для построения модели патологического процесса.
- Измерение артериального давления. На фоне аневризмы стабильно высокое на ранней стадии. Соответствует симптоматической гипертензии . Пониженное после прогрессирования и развития стойкой сердечной недостаточности. На 20-30 мм ртутного столба менее индивидуальной нормы.
- Оценка частоты сокращений органа. То же самое. Основной период дает тахикардию. Затем — урежение ЧСС. Что говорит о нарушении сократительной способности и нарастании явлений ишемии тканей.
- Эхокардиография (допплерография). Основная методика на любой стадии. Дает много информации об анатомическом состоянии сердца и окружающих структур. Представляет собой ультразвуковой способ визуализации тканей и измерения давления в камерах во время систолы (выброса) и диастолы (расслабления).
- В рамках необходимости назначают МРТ. Исследование дает детальные изображения мышечного органа.
- ЭКГ. Для оценки функциональной активности сердца. Все аритмии видны сразу. Обычно исследование проводят после выявления причины, для фиксации степени тяжести процесса.
Перед операцией назначается сцинтиграфия. Она позволяет определить сохранность функциональной активности миокарда, также объем крови, которая застаивается в мешкообразной структуре, допустимую нагрузку при предстоящем наркозе.
Для выявления самой аневризмы достаточно эхокардиографии . Остальные способы направлены на оценку степени нарушений, которые спровоцированы болезнью. Обследование проводится амбулаторных условиях.
Стандартный диагноз «хроническая аневризма сердца» не имеет смысла, поскольку процесс острым не бывает. Это сложившаяся в российской медицинской практике терминологическая ошибка.
Лечение
На начальном этапе или если аневризма не увеличивается и остается стабильной, не вызывая функциональных нарушений, таких как аритмии, рекомендуется консервативное лечение и регулярное наблюдение. При использовании выжидательной тактики необходимо проводить регулярный скрининг в течение 3-5 лет. Каждые 3-6 месяцев следует посещать кардиолога и проходить полный диагностический цикл, включая ЭКГ, ЭХО, суточное мониторирование и МРТ по показаниям.
Если аневризма растет незначительно (менее 0,5 см за полгода), это позволяет продолжить наблюдение. Однако увеличение на 0,5 см и более является абсолютным показанием для хирургического вмешательства, и здесь решение врача уже не имеет значения. Подготовка к операции включает курс медикаментозной терапии, который длится около 2-3 месяцев. За неделю до операции проводится последний комплекс диагностических исследований.
В обоих случаях используются одни и те же препараты:
- Органические нитраты. Они способствуют расширению коронарных артерий и улучшают питание миокарда за счет нормализации гемодинамики. Классическим средством является Нитроглицерин, а также могут быть назначены другие препараты.
- Мочегонные средства мягкого действия, которые сохраняют калий и магний, такие как Верошпирон или Спиронолактон. Их применяют 2-3 раза в неделю для снятия отеков и снижения нагрузки на сердце.
- Антиагреганты и тромболитики. Эти препараты разжижают кровь, улучшая ее текучесть и предотвращая образование тромбов. Примеры: Аспирин-Кардио, Варфарин.
- Бета-блокаторы, такие как Анаприлин и Карведилол. Они нормализуют кислородное обеспечение миокарда и одновременно снижают артериальное давление.
Также возможно использование кардиопротекторов, таких как Милдронат, для улучшения метаболизма в сердце. Самостоятельный прием этих препаратов строго запрещен, так как это может привести к разрыву аневризмы, кровотечению и даже смерти в считанные секунды.
Лечение аневризмы сердца в большинстве случаев требует хирургического вмешательства, которое необходимо в 65-80% случаев. Абсолютные показания для срочной операции включают:
- Разрыв аневризмы или стенки желудочка/ткани миокарда.
- Тромбоз, угрожающий инсультом или инфарктом, или перенесенные подобные состояния.
- Выявление патологии у детей до 3 лет.
- Риск тромбообразования.
- Сердечная недостаточность на фоне аневризмы.
- Быстрый рост образования (более 0,3-0,5 см за полгода).
- Аритмии, которые не поддаются медикаментозному лечению.
В остальных случаях решение остается за кардиологом. Если есть сомнения в компетентности врача, рекомендуется получить второе мнение. Это не будет лишним.
Суть хирургического вмешательства заключается в удалении аневризмы и ушивании стенок. Операция не всегда требует открытого доступа с рассечением грудной клетки; при небольших размерах аневризмы возможно эндоскопическое лечение.
После операции назначаются следующие препараты:
- Антибиотики для предотвращения инфекционных осложнений.
- Антиаритмические средства для нормализации частоты сердечных сокращений.
- Диуретики для снижения нагрузки на сердце.
- Бета-блокаторы и нитраты по показаниям.
Важно отметить, что лечение народными средствами строго запрещено. В лучшем случае они окажутся бесполезными и отнимут драгоценное время, в худшем — могут быть опасными и привести к летальному исходу.
В период реабилитации даются рекомендации по образу жизни:
- Полный отказ от курения и алкоголя (навсегда).
- Половой покой в течение 3-6 месяцев.
- Коррекция питания: минимизация жирной, жареной и копченой пищи, не более 7 граммов соли в день, исключение полуфабрикатов, фаст-фуда и консервов.
- Ограничение физической активности (от 6 месяцев до пожизненных изменений).
- Полноценный отдых — 7-10 часов сна каждую ночь.
- Избегание стрессов и освоение методов релаксации.
Процесс восстановления занимает около полугода.
Прогноз и осложнения
Благоприятный на ранних этапах, в отсутствии необходимости операции или при возможности проведения таковой. Выживаемость близится к 95%.
Летальность выше при присоединении стойких аритмий или сердечной недостаточности. Но и тогда шансы хорошие.
Аневризмы сердца опасна последствиями: формированием пристеночных тромбов, эмболией, дыхательной, почечной, сердечной недостаточностью. Итогом всегда оказывается разрыв образования, массивное кровотечение и смерть пациента.
В заключение
Аневризма сердца представляет собой анатомический дефект, который считается пороком. В 95% случаев она является приобретенной и возникает в результате инфаркта миокарда, в то время как врожденные формы встречаются крайне редко. Это состояние представляет собой серьезную угрозу для жизни пациента.
Лечение аневризмы может быть как срочным, так и плановым, в зависимости от конкретной ситуации. Чаще всего требуется хирургическое вмешательство. Даже в запущенных стадиях заболевания наблюдается высокий уровень выживаемости. Прогноз в целом остается благоприятным.
Общая характеристика аневризм сердца и его структур: что это такое и как проявляется?
Аневризматические расширения сердца представляют собой группу заболеваний, отличающихся по форме, механизму возникновения и течению. Большая часть аневризм выявляются у лиц старше 50 лет.
Особенностями патологии являются стертое течение, связь с другими заболеваниями сердца и значительное влияние на кровоснабжение внутренних органов.
Что это такое?
Аневризма сердца представляет собой локальное расширение одной из его камер, которое возникает из-за структурной недостаточности стенок и не принимает участия в сокращениях. Более 90% таких образований формируются в левом желудочке. Размеры аневризм могут варьироваться от 2 мм до 20 см. Узнайте больше о аневризме левого желудочка в нашем материале.
Отличия от заболевания сосудов
Аневризмы сердца обладают следующими отличиями от сосудистых:
- Большая часть из них связаны с инфарктом миокарда;
- Редко остаются бессимптомными (за исключением локализованных в межпредсердной перегородке);
- Представлены истонченным слоем фиброзной или рубцовой ткани;
- При прогрессирующем течении вызывают изменения всей сердечной гемодинамики, а не только увеличение камеры.
Причины
Болезнь может иметь врожденный характер. Основные причины:
- Аномалии в структуре генов эндотелия;
- Мышечные дисплазии;
- Врожденные сердечные аномалии;
- Рождение недоношенного ребенка;
- Большой размер плода;
- Проблемы с беременностью у матери.
Причины у детей:
- Дивертикул левого желудочка;
- Дисплазии и заболевания соединительной ткани;
- Вирусные миокардиты;
- Ветряная оспа;
- Аденовирусная инфекция;
- Нехватка калия и магния.
Механизм развития
Врожденные аневризмы сердца развиваются под влиянием дефектных структурных белков: вместо трехслойной сердечной стенки у новорожденных развивается тонкий слой соединительной ткани, не способный к сокращению. Под влиянием кровяного давления дефектный участок продавливается и начинает выпячивать в сторону наименьшего давления.
Приобретенные формы являются следствием травматического повреждения сердца. Сразу после травмы в очаге формируются нежные соединительные волокна, которые постепенно замещаются на рубцовую ткань. Рубец не способен к эластическому расширению, поэтому истончается и выпячивается под действием кровотока, образуя выпячивание.
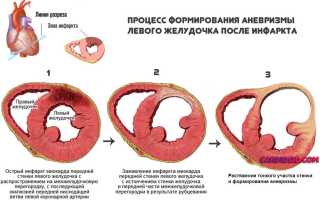
После инфаркта
Постинфарктные аневризмы сердца являются следствием травмы. После того как возникает некроз, мертвая зона миокарда подвергается лизису и разрушению, что приводит к локальному размягчению сердечных тканей.
В результате в этом участке формируются новые соединительные волокна, которые не имеют мышечного слоя и эластичности. Под воздействием сокращений сердца стенка образовавшегося рубца становится тоньше и выпячивается.
Прогноз неблагоприятный. Опасность заключается в риске разрыва, что может привести к тампонаде сердца.
Острая, подострая и хроническая формы
- Острая разновидность характерна для первых двух недель после действия травмирующего фактора. Она может быть истинной и ложной, по форме — мешковидной или веретенообразной (обо всех видах и формах аневризм вы узнаете здесь). Течение острое. Участок ишемии отекает, увеличивается в размерах и провоцирует боль за грудиной. Возможна лихорадка. При осложненном течении развивается острая сердечная недостаточность. Лечение направлено на стабилизацию жизненно важных функций — дыхания и кровообращения.
- Подострая форма характерна для 3-8 недели заболевания. Течение стертое, болевые приступы периодические, средней интенсивности. Участок поражения ограничен, начинает формироваться рубцовая ткань. Лечение направлено на уменьшение боли, поддержание сердечного выброса и кровяного давления.
- Хроническая стадия наступает с 9 недели. Выпячивание представлено фиброзным истонченным мешком, в стенке которого могут определяться мышечные волокна. Характерно тромбообразование. Течение определяется хронической сердечной недостаточностью. Лечение направлено на компенсацию функции левого желудочка, профилактику появления отеков.
Методы диагностики
Диагностика основывается на сборе анамнеза и визуальном обследовании пораженной области. В процессе комплексного обследования могут быть получены следующие результаты:
- Опрос пациента. Жалобы часто не специфичны, при размере аневризмы до 3 мм могут отсутствовать. Пациенты сообщают о перенесенном инфаркте, болях за грудиной, ощущении тяжести в грудной клетке, вынужденном положении сидя, отеках и увеличении живота;
- Объективное обследование. Определяется увеличение границ относительной тупости сердца (выявляется при перкуссии), а также систолический шум над областью выпячивания (выявляется при аускультации);
- Рентгенография. Обнаруживается увеличение сердечной тени с смещением легкого на стороне поражения; также может быть видна пристеночная гематома;
- ЭКГ. Наблюдается смещение оси сердца вправо или влево в зависимости от места поражения, экстрасистолы, тахикардия, фибрилляция, снижение амплитуды зубца R, наличие патологического зубца Q, смещение сегмента ST ниже изолинии;
- УЗИ сердца. Позволяет точно определить локализацию аневризмы, дискинезию пораженного участка, а также снижение сердечного выброса и силы сокращений левого желудочка;
- Цветовое картирование помогает выявить заполнение аневризмы кровью и наличие тромбообразования;
- Катетеризация сердца. Подтверждает разрыв стенки сердца по свободному прохождению катетера;
- Вентрикулография. Позволяет определить точное местоположение, форму и размеры поражения;
- КТ (МРТ). Используется для определения стадии инфаркта миокарда, наличия локального отека, толщины рубцовой ткани и пристеночной гематомы.
Симптомы по локализации
Рассмотрим симптомы и диагностические признаки аневризм сердца (в том числе на ЭКГ) в зависимости от расположения в сердечной мышце.
| Аневризма правого или левого желудочка сердца. Частота на 100000 населения — 14-16 случаев. | ||
| Клиника | Отличительные черты | Результаты диагностики |
| Боль за грудиной, потеря сознания, вынужденное положение, отеки, одышка, бледность или посинение кожи | В 95% случаев есть связь с инфарктом, прогрессирующее течение, быстрое присоединение сердечно-легочной недостаточности | Сердце в форме башмака (рентгенография), «Застывшая ЭКГ» — подъем сегмента ST более 6 недель, глубокий зубец Q, тахиаритмия; локальный отек и истончение стенки желудочка (КТ), дис- или акинезия пораженного участка (УЗИ) |
| Аневризма правого или левого предсердия. Частота на 100000 населения — 4-5,5 случаев. | ||
| Клиника | Отличительные черты | Результаты диагностики |
| Отсутствует или стертая. Жалобы на одышку, перебои в работе сердца, сердцебиение | Многолетнее стертое течение, характерно тромбообразование | Увеличение дуги предсердия (рентгенография), экстрасистолы, фибрилляция, двухфазный зубец Р (ЭКГ), дискинезия, пристеночные тромбы (УЗИ) |
| Аневризма синуса Вальсальвы. Частота на 100000 населения — 0,1-0,5 случаев. | ||
| Клиника | Отличительные черты | Результаты диагностики |
| Болевые приступы, вызванные ишемией коронарных артерий, потеря сознания | Присоединение вторичной аортальной недостаточности, инфаркта миокарда | Патологическое выпячивание у корня аорты (рентгенография), ишемия миокарда (снижение сегмента ST, зубец Q на ЭКГ), коронарная недостаточность (коронарография) |
| Аневризмы сердечных перегородок (межжелудочной, межпредсердной) у взрослых и детей. Частота на 100000 населения — около 12 случаев. | ||
| Клиника | Отличительные черты | Результаты диагностики |
| При поражении МПП — бессимптомное течение, МЖП — отеки, боль за грудиной, увеличение живота, одышка | Доброкачественное течение при поражении МПП, при поражении МЖП — раннее развитие правожелудочковой недостаточности | Предсердные экстрасистолы, мерцание и трепетание предсердий, двухфазный Р (ЭКГ), дискинезия (УЗИ), локальный отек, тромбообразование (КТ), разрыв (катетеризация) |
Ложные аневризмы сердца
Ложные выпячивания возникают как следствие травмы или инфаркта миокарда. Это состояние характеризуется разрывом стенки (чаще всего – левого желудочка), что приводит к образованию гематомы, ограниченной перикардом. Пациенты обычно испытывают одышку, ощущение сжатия в груди и учащенное сердцебиение.
Выбор тактики лечения
Как лечить аневризму сердца определяет врач на основании жалоб пациента и величины поражения. При удовлетворительном состоянии и малых размерах образования проводится консервативное лечение. Используемые группы препаратов:
- Адреноблокаторы;
- Антиаритмические средства;
- Мочегонные препараты;
- Симптоматическая терапия (средства против боли, нитроглицерин, кардиопротекторы).
Показания к операции при аневризмах сердца:
- Наличие жалоб;
- Обмороки;
- Угроза разрыва;
- Риск развития ложной аневризмы;
- Сочетание с пороками сердца;
- Правожелудочковая недостаточность;
- Снижение ударного объема и сердечного выброса.
Виды хирургического лечения:
- Резекция аневризмы;
- Ушивание дефекта стенки;
- Тромбэктомия;
- Удаление части сердечной камеры;
- Септопластика по Кули.
Если болен новорожденный или ребенок постарше
При установлении диагноза у новорожденного предпочтение отдается выжидательной стратегии, что обусловлено высокими рисками, связанными с хирургическим вмешательством. В этом случае осуществляется консервативная терапия, направленная на облегчение симптомов и подготовку к возможной операции. Дозировки лекарственных средств рассчитываются с учетом веса ребенка. В возрасте 5-7 лет принимается решение о необходимости хирургического вмешательства.
У детей лечение сосредоточено на устранении выпячивания и коррекции сопутствующих аномалий. Если отсутствуют жалобы, применяется консервативная терапия. В случае появления одышки, отеков и легочной гипертензии проводится операция по иссечению выпячивания и ушиванию стенки сердца.
Чем опасна: возможные последствия
Последствия без лечения:
- Сердечно-легочная недостаточность;
- Тромбообразование;
- Тромбоэмболия в сосуды большого круга кровообращения;
- Аритмия;
- Тампонада сердца;
- Фибрилляция желудочков.
Осложнения после лечения наблюдаются в 3-5% случаев:
- Травматическое ранение миокарда;
- Аритмия;
- Синдром малого выброса;
- Расхождение швов.
Как жить с аневризмой сердца?
Для установления диагноза важно зарегистрироваться у кардиолога. Регулярные профилактические осмотры и динамическое наблюдение помогают предотвратить осложнения (УЗИ, ЭКГ). Необходимо отказаться от употребления алкоголя, курения и занятий профессиональным спортом. Из питания следует исключить жареные и соленые блюда, полуфабрикаты, продукты с трансжирами, а также ограничить количество сладостей и выпечки.
Частые вопросы
- Берут ли в армию с аневризмой сердца? Аневризма МПП не является противопоказанием к прохождению воинской службы. В остальных случаях не леченных больных освобождают от армии, пролеченных определяют в категорию запаса.
- Дают ли инвалидность? При развитии сердечно-легочной недостаточности, тромбоэмболии, легочной гипертензии устанавливается инвалидность. Категория определяется индивидуально.
- Как меняется качество жизни? Качество жизни снижается при развитии сердечной недостаточности, аритмии, фибрилляции, тромбообразования.
Практические рекомендации родителям, если болен ребенок
- Записать ребенка на консультацию к кардиологу.
- Каждый день следить за его активностью, аппетитом и общим самочувствием.
- Уделять внимание контролю за увеличением веса.
- Проводить профилактику сезонных заболеваний (прием поливитаминов, магния и калия).
- Ограничить физическую активность.
- Исключить возможность травм.
- При возникновении одышки, синеватости кожи или обморока — незамедлительно обратиться за медицинской помощью.
Сердечные аневризмы представляют собой группу патологий, которые могут возникать как самостоятельно, так и на фоне уже существующих сердечно-сосудистых заболеваний. Выпячивание одной из стенок сердца приводит к нарушению кровообращения и проявляется разнообразными неспецифическими симптомами. Методы лечения зависят от размера аневризмы, возраста пациента и его жалоб. В большинстве случаев требуется хирургическое вмешательство в сочетании с лечением сопутствующих сердечных заболеваний.
Аневризма МПП у детей и взрослых – чем грозит?
Аневризма МПП (аббревиатура МПП расшифровывается как – межпредсердная перегородка) – это аномалия, характеризующийся образованием выпячивания в перегородке между предсердиями. Она относится к малым порокам.
Эта патология встречается и у взрослых и детей, может длительное время не проявляться клинической симптоматикой и обнаруживаться случайно, во время объективного инструментального исследования.
Чем дольше это патологическое изменение остается не диагностированным, тем выше вероятность развития негативных последствий.
Особенности заболевания
Основным критерием для диагностики аневризмы межпредсердной перегородки является размер выпячивания, который превышает 10 мм. Однако диагноз может быть установлен и при меньших размерах образования, если наблюдаются нарушения гемодинамики (ток крови) или в сочетании с другими сердечными пороками, такими как пролапс или деформация клапанов. В целом, прогноз для пациентов с данным заболеванием считается благоприятным.
При небольших размерах выпячивания не требуется специальных лечебных мероприятий, так как гемодинамика остается стабильной. При соблюдении профилактических рекомендаций по предотвращению сердечно-сосудистых заболеваний пациенты с данной патологией не сталкиваются с ограничениями в продолжительности жизни. Спонтанный разрыв выпячивания наблюдается в 10% случаев у взрослых, обычно после перенесенного миокардита или других сердечных заболеваний, которые могут ослабить ткани перегородок.
Врожденная аневризма межпредсердной перегородки встречается крайне редко (менее 1% случаев у новорожденных) и фиксируется с одинаковой частотой как у мальчиков, так и у девочек. В отдельную категорию выделяется приобретенная форма патологии, которая диагностируется у взрослых после перенесенных сердечных заболеваний, таких как инфаркт миокарда, миокардит или кардиомиопатия.
Как она формируется?
В зависимости от происхождения, выделяется врожденная и приобретенная аневризма перегородки между предсердиями. Врожденная аномалия формируется уже в детском возрасте, а приобретенная развивается вследствие воздействия провоцирующих факторов у взрослого человека.
Врожденная
Формирование аневризмы у плода обладает своими уникальными характеристиками. Она может быть связана с нарушением заращения овального окна, которое представляет собой сообщение в межпредсердной перегородке, позволяющее крови из правого круга кровообращения поступать в левый. Это происходит потому, что легкие еще не начинают функционировать.
С началом первого вдоха активируется правый круг кровообращения. В течение первых нескольких дней или недель после рождения диаметр овального окна постепенно уменьшается, и происходит его заращение (период заращения индивидуален для каждого человека), оставляя после себя небольшое углубление. Однако под воздействием различных факторов этот процесс может быть нарушен, что приводит к снижению прочности соединительной ткани, в результате чего со временем формируется выпячивание.
На сегодняшний день точная причина возникновения аневризмы остается неясной. Выделяют несколько факторов, способствующих ее развитию, среди которых:
- наследственная предрасположенность;
- вредные привычки родителей;
- перенесенные инфекционные заболевания во время беременности (например, токсоплазмоз) и влияние неблагоприятных факторов окружающей среды (таких как ионизирующее излучение и токсины).
Врожденная аневризма может возникать изолированно. При этом местоположение овальной ямки и выпячивания в перегородке часто не совпадают. Механизм ее развития обычно связан с первичным нарушением гемодинамики в сердце, что приводит к образованию выпячивания в области с повышенным кровяным давлением.
Приобретенная
Механизм развития приобретенной аневризмы перегородки включает ослабление тканей перегородки с последующим формированием выпячивания. Оно является следствием воздействия провоцирующих факторов (перенесенный инфаркт миокарда, миокардит, кардиомиопатия).
Механизм развития в виде таблицы:
| Происхождение | Патогенез |
| Изолированная врожденная аномалия | Выпячивание формируется вследствие нарушения гемодинамики в детском возрасте |
| Аномалия, сочетанная с пороками развития овального окна | Нарушение заращения овального окна провоцирует формирование выпячивания |
| Приобретенная аневризма | Развивается у взрослых людей вследствие ослабления тканей перегородки, которое провоцирует перенесенный инфаркт миокарда, миокардит, кардиомиопатия |
Так как приобретенная аневризма перегородки между предсердиями в большинстве случаев является результатом перенесенного инфаркта миокарда, то она разделяется на несколько видов:
- Острая аневризма – образование формируется в течение 14 дней после перенесенного инфаркта. Она сопровождается ухудшением состояния человека с лихорадкой, аритмией (нарушение ритма сокращений), повышением количества лейкоцитов в единице объема крови.
- Подострая аневризма – аномалия развивается в течение 3-6 недель, выпячивание является следствием нарушения процесса формирования соединительнотканного рубца в области погибших миокардиоцитов. Характеризуется постепенным развитием недостаточности сердца с одышкой, повышенной утомляемостью, отеком мягких тканей с преимущественной локализацией на ногах.
- Хроническая аневризма – формирование выпячивания в перегородке между предсердиями происходит в период времени, превышающий 6 недель, и сопровождается постепенным усилением симптоматики застойной сердечной недостаточности.
Деление на виды дает возможность спрогнозировать дальнейшее течение патологии, а также подобрать наиболее адекватную терапию.
Что при этом происходит?
Межпредсердная перегородка в нормальном состоянии не должна иметь искривления, превышающего 5 мм. Если аневризма превышает этот размер, это может привести к следующим проблемам:
- Сдавление клапанного аппарата – если выпячивание расположено в нижней части межпредсердной стенки, это может затруднить работу трехстворчатого или митрального клапана.
- Недостаточный отток крови, что приводит к неполному опорожнению предсердия и повышению давления в нем, что, в свою очередь, может нарушить гемодинамику в левом или правом желудочке.
- Увеличение давления в правом круге кровообращения, что ухудшает насыщение крови кислородом и может вызвать гипоксию. Это состояние часто возникает в результате аневризмы, которая сочетается с незаращенным овальным окном.
- Образование тромбов, вызванное изменением кровотока в области аневризмы – сгустки крови могут отделяться и попадать в общий кровоток, что приводит к закупорке артериальных сосудов и серьезным осложнениям, таким как инфаркт миокарда или инсульт.
По патогенезу последствий аневризмы выделяют два типа: с сбросом крови (обычно в сочетании с незаращенным овальным окном) и без него (гемодинамика в сердце изменяется незначительно).
Формы
В зависимости от направления выпячивания выделяется несколько форм аномалии:
- L-тип – прогибание направлено влево (в сторону левого предсердия).
- R-тип – выпячивание направлено вправо.
- S-тип – выпячивание имеет S-образную форму, оно одновременно частично направлено в левое и правое предсердие.
В зависимости от направления выпячивания врач может спрогнозировать возможное развитие изменений в митральном или трехстворчатом клапане.
Отдельно выделяется форма аневризмы, сочетанная с другими аномалиями (пороки клапанов, дефект овального окна). При ней нарушения гемодинамики более выражены, повышается риск развития осложнений, а также усиливаются проявления развития сердечной недостаточности.
Как можно заподозрить?
При небольших размерах аневризмы, как правило, не наблюдается никаких симптомов. Однако по мере роста образования и изменения гемодинамики в сердце могут возникать следующие клинические проявления, которые помогут заподозрить наличие проблемы:
- Тахикардия – учащение сердечных сокращений, чаще всего фиксируемое при выпячивании в правое предсердие.
- Признаки застоя крови в малом круге, которые могут развиваться независимо от возраста и являются следствием неполного заращения овального окна. К ним относятся: одышка, аритмии, цианоз (синюшность) кожи, а также частые воспалительные процессы в бронхах и легких.
- Признаки нарушения гемодинамики, которые чаще всего проявляются в подростковом возрасте и могут быть вызваны ростом организма и изменениями в эндокринной системе – это повышенная утомляемость, дискомфорт в области груди, аритмия и частые головокружения.
- Симптомы сердечной недостаточности у взрослых – одышка, отеки периферических тканей (чаще всего на ногах к вечеру), периодический влажный кашель, который может носить приступообразный характер. Эти признаки обычно возникают на фоне подострой или хронической аневризмы после перенесенного инфаркта миокарда.
Появление симптомов, указывающих на изменения в работе сердца и сосудов, требует обращения к врачу.
Как лечить?
При формировании порока без сброса крови, а также при размере выпячивания менее 10 мм специальные терапевтические мероприятия не назначаются. Пациент наблюдается у врача кардиолога (диспансерный учет) с выполнением общих и диетических рекомендаций.
В случае более серьезного выпячивания назначаются комплексное лечение, которое включает медикаментозную терапию, хирургическое вмешательство.
Медикаментозное лечение
Для терапии могут применяться медикаменты из различных фармакологических категорий:
- Средства, способствующие повышению артериального давления (кофеин-бензоат натрия).
- Препараты, содержащие калий и магний, которые улучшают сократительную способность сердца (Панангин).
- Витаминные комплексы с высоким содержанием витаминов группы В (Нейровитан).
- Антиаритмические препараты (Панангин).
- Сердечные гликозиды (Дигоксин).
Определение препаратов и их дозировок выполняет исключительно лечащий врач.
Оперативное лечение
Основными медицинскими показаниями для выполнения операции являются выраженные изменения гемодинамики (сброс крови), а также наличие других сопутствующих пороков сердца.
Ход операции включает выполнение нескольких этапов:
- Обеспечения доступа.
- Иссечение измененных тканей.
- Пластика с закрытием отверстия.
Перед назначением оперативного вмешательства врач исключает наличие абсолютных (тяжелая декомпенсированная сердечная недостаточность) и относительных (возраст ребенка, наличие острых инфекционных заболеваний, обострение хронической соматической патологии) противопоказаний.
Изменение образа жизни
Соблюдение здорового образа жизни является ключевым аспектом эффективной профилактики сердечно-сосудистых заболеваний и может служить дополнением к основному лечению.
- Регулярная физическая активность способствует укреплению сердечно-сосудистой системы, при этом важно избегать чрезмерных нагрузок.
- Оптимизация рабочего и отдыхающего времени – рекомендуется делать перерывы каждые 40 минут во время умственной работы. Ночной сон должен составлять не менее 8 часов.
- Отказ от вредных привычек у взрослых (курение и регулярное употребление алкоголя негативно сказываются на состоянии сосудов и гемодинамике, способствуя их истончению).
- Минимизация воздействия стресса и чрезмерных умственных нагрузок.
- Своевременное обнаружение и лечение хронических заболеваний.
ВАЖНО! Умеренные физические нагрузки по полчаса в день могут снизить риск развития сердечно-сосудистых заболеваний на целых 30%.
Диета
Выполнение диетических рекомендаций дает возможность избежать других заболеваний (сахарный диабет, гипертоническая болезнь), которые могут спровоцировать осложнения, а также укрепить ткани межпредсердной перегородки.
- Ограничение жирной, жареной пищи, сладостей.
- Отказ от спиртосодержащих напитков.
- Повышение в рационе питания объема растительной пищи (овощи, фрукты) и нежирных сортов мяса (курица, кролик).
- Частое употребление пищи (не менее 5-ти раз в день) небольшими порциями.
- Ужин за 4 часа до сна.
Беременность и роды
Беременность не рекомендуется при наличии аневризмы в сочетании с другими сердечными заболеваниями. В остальных ситуациях женщина, ожидающая ребенка, должна встать на учет к гинекологу и кардиологу. Ей будут назначены регулярные обследования сердца, такие как эхокардиография и электрокардиограмма.
Если во время беременности выявляются изменения в гемодинамике, естественные роды становятся противопоказанными из-за высокой нагрузки на сердечно-сосудистую систему, и в таком случае рекомендуется провести кесарево сечение.
Возможные осложнения
При наличии патологии не исключается развитие следующих осложнений:
- Нарушение ритма сокращений сердца.
- Формирование тромбов с последующей тромбоэмболией и закупоркой артерий (причина инсульта головного мозга, инфаркта миокарда).
- Разрыв аневризмы с резким нарушением гемодинамики (сброс крови между камерами сердца).
- Сердечная недостаточность.
- Хроническое снижение артериального давления.
Профилактика и прогноз
Первичная профилактика осуществляется среди здоровых людей с целью предотвращения возникновения приобретенных аномалий. Она включает в себя изменения в образе жизни, такие как достаточная физическая активность, правильный режим труда и отдыха, а также отказ от вредных привычек. Кроме того, важно следовать диетическим рекомендациям, что подразумевает исключение жирной и жареной пищи, а также увеличение потребления овощей, фруктов и диетического мяса.
Если у ребенка обнаружено выпячивание, он обязательно становится на учет к кардиологу, который контролирует динамику изменений. В этом случае профилактические меры направлены на предотвращение возможных осложнений. Врач устанавливает допустимый уровень физических нагрузок для ребенка. Рекомендуется проходить санаторно-курортное лечение один раз в год, избегать стрессовых ситуаций и обеспечивать полноценный сон.
Прогноз, как правило, благоприятный. Небольшие размеры выпячивания и отсутствие других изменений не оказывают негативного влияния на продолжительность и качество жизни. Своевременное и адекватное лечение более серьезных форм патологии помогает избежать развития сердечной недостаточности.
Диагностика аневризмы сердца
У 50% больных выявляется патологическая прекордиальная пульсация.
ЭКГ-признаки неспецифичны – выявляется «застывшая» картина острого трансмурального инфаркта миокарда, могут быть нарушения ритма (желудочковая экстрасистолия) и проводимости (блокада левой ножки пучка Гиса).
ЭХО-КГ позволяет визуализировать полость аневризмы, определить ее размеры и локализацию, выявить наличие пристеночного тромба.
Жизнеспособность миокарда в зоне хронической аневризмы сердца определяется посредством стресс-ЭхоКГ и ПЭТ.
С помощью рентгенографии органов грудной клетки представляется возможным выявить кардиомегалию, застойные процессы в кровообращении.
Применяются также рентгеноконтрастной вентрикулографии, МРТ и МСКТ сердца для определения размеров аневризмы сердца, выявления тромбоза ее полости.
С целью дифференциальной диагностики заболевания от целомической кисты перикарда, митрального порока сердца, опухолей средостения может быть назначено зондирование полостей сердца, коронарография.
Аневризма сердца: врожденная и приобретенная
Аневризма сердца представляет собой локальное выпячивание стенки сердца (миокарда) или перегородки, напоминающее «мешочек» или «гриб». В этом участке миокард становится истонченным и теряет способность нормально сокращаться, что приводит к его выпячиванию и западению в разные фазы сердечного цикла.
Разновидности аневризмы левого желудочка
Чаще всего страдает левый желудочек, в результате чего формируется аневризма левого желудочка. Реже наблюдаются аневризмы межжелудочковой перегородки (МЖП) и правого желудочка. Аневризмы могут быть как врождёнными, так и приобретёнными.
Врождённые аневризмы могут долгое время не проявляться у детей, так как не вызывают нарушений в кровообращении. К ним относится аневризма межжелудочковой перегородки, при которой истончённая перегородка выпячивается в полость правого желудочка. Наиболее распространённым симптомом аневризмы являются нарушения проводимости импульсов в сердце, что может проявляться в виде различных блокад.
Приобретённые аневризмы развиваются после различных заболеваний сердца и имеют неблагоприятный прогноз, если не проводить лечение.
1 Причины возникновения приобретённых аневризм
Как выглядит приобретенная аневризма левого желудочка?
Наиболее часто аневризма сердца возникает после обширного ИМ (инфаркта миокарда), в большинстве случаев вовлекающего левый желудочек. Происходит гибель (инфаркт) сердечной мышцы.
Клетки замещаются рубцовой тканью, которая становится неэластичной и теряет способность к сокращению. Поэтому в момент повышения давления в левом желудочке истончённая стенка или перегородка выбухают и провисают в виде «мешочка».
А кровь, находящаяся там, застаивается. Это приводит к образованию тромбов, которые могут закупоривать сосуды организма и представлять угрозу для жизни.
Приобретённая аневризма сердца также может возникать по следующим причинам:
- Артериальная гипертензия
- Кардиосклероз (разрастание соединительной ткани в сердечной мышце)
- Инфекционное поражение сердечной мышцы (миокардит)
- Травмы
- Операции на сердце
2 Симптомы и виды приобретённой аневризмы
Хроническая аневризма передней стенки левого желудочка
Аневризма сердца может возникать в разных временных рамках: острая, подострая и хроническая. Острая аневризма формируется в течение первых 14 дней после инфаркта миокарда. При этом наблюдаются следующие симптомы:
- общее недомогание и слабость,
- затрудненное дыхание (одышка),
- длительная высокая температура тела, достигающая 38 °C.
В общем анализе крови отмечается повышение уровня лейкоцитов и скорости оседания эритроцитов (СОЭ). В остром периоде стенка сердца становится очень уязвимой, что делает её подверженной разрывам при физических нагрузках или повышенном артериальном давлении. Чаще всего разрывается передняя стенка левого желудочка, в то время как задняя стенка или межжелудочковая перегородка страдают гораздо реже.
Подострая аневризма формируется в течение до 8 недель после инфаркта. На этом этапе соединительная ткань успевает достаточно окрепнуть, что делает стенку аневризмы более прочной и снижает риск её разрыва. Однако в это время могут сохраняться перебои в работе сердца, учащенное сердцебиение, одышка и тахикардия.
Хроническая аневризма сердца развивается с 8 недели после начала инфаркта миокарда. Рубец из соединительной ткани становится более прочным, но остается неэластичным и подверженным выпячиванию. В образовавшейся полости могут образовываться тромбы, а риск разрыва стенки минимален. Симптоматика в этот период напоминает сердечную недостаточность и включает:
- одышку,
- отеки,
- общую слабость,
- тахикардию,
- бледность кожи,
- набухание вен на шее.
3 Диагностика сердечной аневризмы
Аневризма левого желудочка на УЗИ
- Если аневризма сердца располагается на верхушке ЛЖ либо на его передней стенке, она может быть обнаружена в 3-4 межреберном промежутке слева от грудины в виде пульсирующего образования.
- На электрокардиограмме (ЭКГ) до 4-х недель регистрируются признаки ИМ (инфаркта миокарда). Однако они не изменяются и «застывают» во времени. Отсутствует так называемая «положительная динамика», которая должна наблюдаться после инфаркта.
- На УЗИ сердца или ЭхоКГ (эхокардиографии) выявляются зона гипокинезии (слабой сократимости) и истончённый миокард с его выпячиванием. В самой полости возможно обнаружение тромбов. Благодаря данному методу выявляется не только аневризма сердца с расположением в левом желудочке, но в перегородке.
- При рентгенологическом исследовании выявляется аневризма левого желудочка в том случае, если она захватывает переднюю его стенку. Но, к сожалению, выбухание МЖП (межжелудочковой перегородки) выявить данным методом невозможно.
- Аневризма сердца также может быть диагностирована с помощью более сложных методов — сцинтиграфии миокарда, МРТ (магниторезонансной томографии), коронарографии (контрастного исследования коронарных артерий).Однако эти методы, как правило, идут после основных и используются для выявления труднодоступных локализаций — задней стенки или перегородки.
4 Лечение аневризмы сердца
Методы медикаментозного лечения аневризмы сердца
Консервативная терапия включает в себя как лекарственные препараты, так и народные средства. Она нацелена на облегчение симптомов, не устраняя при этом первопричины, но помогает уменьшить нагрузку на левый желудочек и предотвращает образование тромбов.
Лечение с использованием народных рецептов и медикаментов направлено на снижение одышки, отёков, слабости и тахикардии.
Среди народных методов применяются различные настои и отвары: настой из травы желтушника левкойного, настой из плодов боярышника, отвар корня бузины, а также отвар из соцветий арники горной, зверобоя и тысячелистника.
Помимо народных средств, в терапию включаются медикаменты различных групп:
- Бета-адреноблокаторы: такие как атенолол, бетаксолол, бисопролол, карведилол, лабеталол, метапролол, небивалол, пропранолол и другие. Эти препараты снижают частоту сердечных сокращений и уменьшают потребность сердечной мышцы в энергии, что приводит к снижению артериального давления и нормализации сердечного ритма.
- Антиаритмические средства, среди которых выделяется амиодарон (кордарон), эффективно используется для лечения различных нарушений ритма.
- Мочегонные препараты (диуретики) назначаются для снижения артериального давления и уменьшения нагрузки на левый желудочек.
Хирургическое вмешательство при аневризме сердца
Оперативное лечение постинфарктной аневризмы является основным методом, так как оно позволяет решить проблему и улучшить прогноз заболевания. Данная процедура применяется после консервативной терапии.
Показаниями к хирургическому вмешательству являются:
- неэффективность консервативного лечения,
- ухудшение симптомов сердечной недостаточности,
- обострение состояния,
- угрожающие жизни аритмии,
- повторяющиеся эпизоды тромбообразования в сосудах из-за аневризмы.
Операция включает в себя иссечение истончённой стенки желудочка или межжелудочковой перегородки с последующим устранением дефекта с помощью наложения швов.
Профилактика аневризмы сердца играет важную роль и должна сочетаться с медикаментозным лечением. Необходимо отказаться от курения, алкоголя и чрезмерных физических нагрузок. Эти факторы заставляют сердце работать в усиленном режиме, что негативно сказывается на организме.
Это может усугубить состояние и привести к усилению симптомов сердечной недостаточности, таких как одышка и отёки. Также важно следить за рационом, который должен снижать нагрузку на левую часть сердца — рекомендуется ограничить потребление солёной, острой, жирной и жареной пищи.
В противном случае может развиться или усугубиться атеросклероз, который поражает кровеносные сосуды и может стать причиной повторного инфаркта миокарда.
Увеличьте потребление овощей, фруктов и злаковых. Эти продукты богаты клетчаткой и обладают защитным действием против атеросклероза.
5 Прогноз заболевания
Аневризма сердца — заболевание, имеющее относительно неблагоприятный прогноз. При отсутствии лечения — консервативного, а после и хирургического по показаниям, это состояние приводит к развитию или усугублению сердечной недостаточности. Но это не самое опасное. Разрыв аневризмы — вот что должно беспокоить, так как он случается мгновенно. А такая ситуация неизбежно влечёт за собой гибель организма.
Помните! Во всех ситуациях необходимо проконсультироваться с врачом, который после анализа симптомов заболевания и результатов обследования назначит нужное лекарство и грамотно подберёт дозу.
Самостоятельное применение лекарственных средств может стать небезопасным, ухудшить прогноз и привести к таким нежелательным эффектам, как остановка дыхания, нарушение ритма сердца или разрыв аневризмы. Берегите своё здоровье и будьте здоровы!
Роль генетических факторов в развитии аневризмы митрального клапана
Аневризма митрального клапана (АМК) представляет собой локальное расширение стенки митрального клапана, что может привести к его недостаточности и другим сердечно-сосудистым осложнениям. Генетические факторы играют значительную роль в патогенезе данного заболевания, и их влияние на развитие АМК становится предметом активных исследований.
Существует несколько наследственных синдромов, ассоциированных с аневризмой митрального клапана. Например, синдром Марфана, который характеризуется нарушением соединительной ткани, может приводить к аномалиям в структуре клапанов сердца, включая митральный. У пациентов с этим синдромом наблюдается повышенная эластичность тканей, что может способствовать образованию аневризм.
Другие генетические заболевания, такие как синдром Элерса-Данлоса, также могут быть связаны с аневризмой митрального клапана. Эти состояния влияют на коллагеновые волокна, что приводит к слабости соединительной ткани и, как следствие, к аномалиям в работе сердечно-сосудистой системы.
Исследования показывают, что мутации в определенных генах, отвечающих за синтез и структуру коллагена, могут быть связаны с развитием АМК. Например, изменения в генах COL1A1 и COL3A1, которые кодируют коллагены первого и третьего типов, могут предрасполагать к образованию аневризм. Эти мутации могут приводить к нарушению механических свойств тканей, что увеличивает риск их повреждения и последующего расширения.
Кроме того, генетические факторы могут влиять на уровень экспрессии различных молекул, участвующих в ремоделировании соединительной ткани. Например, изменения в экспрессии матриксных металлопротеиназ (ММП) могут приводить к избыточному разрушению коллагена и эластина, что также способствует развитию аневризмы митрального клапана.
Важно отметить, что генетическая предрасположенность к АМК может сочетаться с другими факторами, такими как возраст, пол, наличие сопутствующих заболеваний и образ жизни. Например, у женщин в постменопаузе риск развития аневризмы может увеличиваться из-за гормональных изменений, которые влияют на состояние соединительной ткани.
Таким образом, понимание роли генетических факторов в развитии аневризмы митрального клапана является ключевым для диагностики и лечения данного заболевания. Генетическое тестирование может помочь в выявлении предрасположенных к АМК пациентов, что позволит проводить более раннюю диагностику и профилактические меры, направленные на снижение риска развития осложнений.
Вопрос-ответ
Что такое аневризма митрального клапана и как она возникает?
Аневризма митрального клапана — это локальное расширение или выпячивание стенки митрального клапана, которое может возникнуть в результате различных факторов, включая дегенеративные изменения, инфекционные процессы или травмы. Это состояние может привести к недостаточности клапана и нарушению нормального кровообращения.
Какие симптомы могут указывать на наличие аневризмы митрального клапана?
Симптомы аневризмы митрального клапана могут варьироваться, но часто включают одышку, усталость, сердцебиение и боли в груди. В некоторых случаях заболевание может протекать бессимптомно, что делает его трудным для диагностики на ранних стадиях.
Как диагностируется аневризма митрального клапана?
Диагностика аневризмы митрального клапана обычно включает физикальное обследование, а также использование ультразвукового исследования сердца (эхокардиографии), которое позволяет визуализировать структуру клапана и оценить его функцию. В некоторых случаях могут потребоваться дополнительные исследования, такие как МРТ или КТ сердца.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям. Это поможет выявить аневризму митрального клапана на ранней стадии и начать необходимое лечение.
СОВЕТ №2
Обратите внимание на свое питание. Употребление продуктов, богатых омега-3 жирными кислотами, антиоксидантами и клетчаткой, может помочь поддерживать здоровье сердца и снизить риск развития аневризмы.
СОВЕТ №3
Поддерживайте активный образ жизни, включая регулярные физические нагрузки, такие как ходьба, плавание или йога. Это поможет укрепить сердечно-сосудистую систему и улучшить общее состояние здоровья.
СОВЕТ №4
Если у вас уже диагностирована аневризма митрального клапана, следуйте рекомендациям врача и не пренебрегайте назначенными медикаментами. Это поможет контролировать состояние и предотвратить возможные осложнения.