Токсидермия — аллергическая реакция кожи на медикаменты, химические вещества или инфекции. Понимание причин токсидермии важно для диагностики, лечения и предотвращения рецидивов. В статье рассмотрим основные причины, механизмы развития и факторы риска, что поможет читателям лучше ориентироваться в проблеме и принимать обоснованные решения о здоровье.
Лекарственная токсидермия: основные причины
Наиболее часто заболевание развивается из-за гиперчувствительности организма и приобретенной сенсибилизации к определенным аллергенам, которые становятся непереносимыми. К числу таких провоцирующих веществ в первую очередь относятся барбитураты, антибиотики, витамины, сульфаниламиды, кортикостероидные гормоны и даже антигистаминные препараты.
Формирование лекарственной токсидермии также может происходить в результате длительного применения какого-либо медикамента, и в этом случае она развивается по типу парааллергической реакции.
Это происходит, когда организм не воспринимает тот или иной препарат из-за наличия сопутствующих заболеваний, таких как ангина или ревматизм, или же в результате передозировки, которая подавляет ферментную систему, что приводит к повреждению сосудов и изменению реактивности организма.
Иногда болезнь возникает из-за идиосинкразии — реакции на неспецифические раздражающие агенты, содержащиеся в лекарственных компонентах. Проникая в клетки кожи и тканей, аллерген образует соединения с цитоплазматическими структурами, после чего попадает в кровь, вызывая симптомы заболевания.
Токсидермия, как отмечают специалисты, представляет собой реакцию кожи на различные внешние и внутренние факторы. Основной причиной ее появления являются лекарственные препараты, способные вызывать аллергические реакции или токсические повреждения. Врачи подчеркивают, что не только медикаменты, но и продукты питания, косметические средства, а также химические вещества могут стать триггерами этой патологии.
Кроме того, предрасположенность к токсидермии может быть связана с индивидуальными особенностями иммунной системы пациента. Специалисты также отмечают, что стресс и сопутствующие заболевания могут усугубить ситуацию, увеличивая риск возникновения кожных реакций. Важно помнить, что своевременная диагностика и исключение провоцирующих факторов играют ключевую роль в лечении токсидермии и предотвращении рецидивов.
Токсидермия, как правило, возникает в результате воздействия различных аллергенов и токсинов на кожу. Эксперты отмечают, что основными факторами, способствующими развитию этого состояния, являются медикаменты, косметические средства, а также химические вещества, используемые в быту и на производстве. При этом индивидуальная предрасположенность играет значительную роль: у одних людей реакция может проявляться мгновенно, у других — спустя длительное время. Важно также учитывать, что токсидермия может быть вызвана не только прямым контактом с раздражителем, но и его системным воздействием на организм. В связи с этим, специалисты рекомендуют внимательно следить за состоянием кожи и при первых признаках аллергической реакции обращаться к врачу для своевременной диагностики и лечения.

Базовая симптоматика заболевания
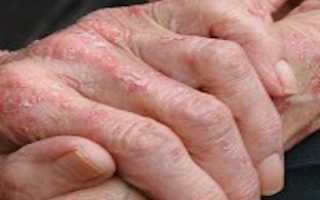
Клиническая картина характеризуется различного рода высыпаниями, к которым можно отнести эритематозные, папулезные и везикулярные (буллезные), которые возникают совместно с диффузными эритематозными очагами и эритродермами на коже и слизистых оболочках.
И самый интересный факт, что один и тот же лекарственный компонент может влиять на каждого человека совершенно по-разному, вызывая при этом отличающуюся морфологическую форму токсидермии.
Симптомами на оболочке рта и губах является катаральное геморрагическое проявление пузырно-эрозивного типа. К тому же, болезнь может локализоваться и на языке, деснах, и даже на губах, при этом имея разлитую картину поражения всей слизистой оболочки полости рта.
Для некоторых типов токсидермии, например, йодистой или бромистой (данные виды заболевания обусловливаются большим приемом соли йода или спиртового раствора йода), характерны такие высыпания, как угревая сыпь и туберозная бромодерма – мягкие немного возвышенные бляшки, покрытые гнойными корочками, после удаления которых открываются разрастания в виде бородавок.
Если заболевание было вызвано различного рода антибиотиками или же жаропонижающими препаратами, тогда клиническая картина может предстать в виде эритематозных шелушащихся пятен или волдырей. Пятнистая форма проявляется в виде нескольких или одиночных пятен, которые имеют размер около 3-5 см в диаметре, округлую форму, четкие границы и красноватый (немного позже синевато-багровый) оттенок в центре.
Встречаются случаи, когда медикаментозная токсидермия протекает одновременно с полиморфной экссудативной эритемой, которая характеризуется особыми симптомами, в частности резким лихорадочным состоянием и острыми высыпаниями в виде папул и пузырей на теле, в особенности в области кистей, ладоней, подошв, полости рта, половых органах и изредка на коже головы. Имея при этом ярко-розовый немного отечный оттенок, где центр имеет более синюшный цвет, а оболочка в виде кольца.
Папулезная форма имеет более отечные папулы синюшно-розового оттенка (реже красного) и с немного запавшей серединкой. А вот пузырный вид естественно преобладает наличием пузырей, которые, как правило, окружены зоной гиперемии и более отечные и сопровождаются лихорадочным состоянием, с болями в суставах и мышцах. К тому же, после вскрытия таких пузырей на коже появляются эрозии.
| Причина токсидермии | Механизм развития | Примеры веществ/факторов |
|---|---|---|
| Лекарственные препараты | Иммунологические реакции (аллергические, псевдоаллергические) или неиммунологические (прямое токсическое действие, фармакологические эффекты) | Антибиотики (пенициллины, сульфаниламиды), НПВС, противосудорожные препараты, йодсодержащие контрастные вещества |
| Пищевые продукты | Иммунологические реакции (пищевая аллергия) или неиммунологические (токсины, гистамин) | Морепродукты, орехи, цитрусовые, шоколад, яйца, молочные продукты, пищевые добавки |
| Инфекционные агенты | Токсины микроорганизмов, иммунный ответ на инфекцию | Бактерии (стафилококки, стрептококки), вирусы (герпес, корь, краснуха), грибы |
| Химические вещества | Прямое раздражающее или сенсибилизирующее действие при контакте, вдыхании, проглатывании | Косметика, бытовая химия, промышленные химикаты, пестициды |
| Физические факторы | Повреждение кожи, активация медиаторов воспаления | Ультрафиолетовое излучение (фототоксические реакции), холод, тепло, механическое воздействие |
| Аутоиммунные заболевания | Нарушение иммунной регуляции, атака собственной иммунной системой клеток кожи | Системная красная волчанка, дерматомиозит, пузырчатка |
| Генетическая предрасположенность | Наследственные особенности метаболизма, иммунного ответа, структуры кожи | Некоторые формы лекарственной аллергии, атопический дерматит |
| Сопутствующие заболевания | Изменение реактивности организма, нарушение выведения токсинов | Заболевания печени, почек, эндокринные нарушения, иммунодефицитные состояния |
Интересные факты
Токсидермия — это аллергическая реакция кожи, возникающая в ответ на воздействие различных факторов, включая лекарства, инфекции и химические вещества. Вот несколько интересных фактов о токсидермии:
-
Многообразие причин: Токсидермия может быть вызвана не только лекарственными средствами, но и пищей, инфекциями, а также контактными аллергенами. Например, некоторые антибиотики, нестероидные противовоспалительные препараты и даже растительные экстракты могут спровоцировать эту реакцию.
-
Разнообразие проявлений: Симптомы токсидермии могут варьироваться от легких высыпаний до серьезных состояний, таких как синдром Стивенса-Джонсона или токсический эпидермальный некролиз. Эти тяжелые формы токсидермии могут угрожать жизни и требуют немедленного медицинского вмешательства.
-
Иммунный ответ: Токсидермия часто связана с гиперчувствительностью иммунной системы. При повторном контакте с аллергеном организм может реагировать чрезмерно, что приводит к воспалению и повреждению кожи. Это делает токсидермии интересным объектом для изучения механизмов иммунного ответа и аллергии.

Фиксированная токсидермия — что ее вызывает?
Еще в 1894 году известный французский дерматолог впервые обозначил этот вид заболевания.
Речь идет о сульфаниламидной эритеме, которая чаще всего возникает в результате неконтролируемого употребления сульфаниламидов, антипиретиков и анальгетиков. В результате на коже могут появляться одно или несколько гиперемированных эритематозных пятен диаметром от 2 до 5 см, обычно округлой формы, с синюшно-бурым или даже сиреневым оттенком.
Эти проявления сопровождаются неприятными ощущениями зуда и жжения, иногда могут наблюдаться повышение температуры тела, и длительность их может составлять до 20 дней.
После прекращения приема препаратов, вызывающих данное состояние, все воспалительные процессы постепенно утихают в течение недели, хотя пятно может сохраняться на длительное время, приобретая пигментный характер и коричневый цвет. При рецидиве симптомы могут быстро вернуться.
Токсидермия представляет собой реакцию кожи на различные внешние и внутренние факторы, и мнения о ее причинах весьма разнообразны. Многие считают, что основным триггером являются аллергические реакции на медикаменты, косметику или пищу. Другие утверждают, что стресс и нарушения в работе иммунной системы также играют важную роль. Некоторые пациенты делятся своим опытом, рассказывая о том, как у них возникали высыпания после перенесенных инфекций или изменения климатических условий. Важно отметить, что токсидермия может проявляться по-разному, и каждый случай индивидуален. Люди часто подчеркивают необходимость обращения к врачу для определения точных причин и получения адекватного лечения. Обсуждения на форумах и в социальных сетях помогают многим осознать, что эта проблема распространена и требует внимания.
Симптомы данного типа токсидермии
Могут иметь место локализации, как на гладкой поверхности кожных покровов, так и на слизистых оболочках (рта и даже половых органов), а также в области заднего прохода. Очень редко встречаются случаи, когда она протекает без видимых воспалительных реакций, характеризуясь лишь небольшими пузырями.
В таком случае поставить точный диагноз можно лишь тогда, когда врач установит возможную связь между такого рода высыпаниями и приемом возможных аллергенов, а также методом иммунологических проб, которые подтвердят чувствительность организма к возможному раздражителю.
Также к основным симптомам фиксированной токсидермии можно отнести значительные нарушения со стороны нервной системы, то есть сильная раздражительность, непредвиденные депрессивные состояния и прочее.
Плюс повышение температуры тела, общая сильная утомляемость, слабость, разбитость, нарушение работы сердечно-сосудистой системы, печени и почек. Как правило, субъективные симптомы сопровождаются ощущениями зуда и неприятными, даже болезненными ощущениями кожи в месте поражения.

Синдром Лайелла: первопричины болезни
Одной из наиболее серьезных форм токсикодермии является острый эпидермальный некролиз, известный также как синдром Лайелла. Это название было введено английским врачом в 1967 году, который изучал данное заболевание, основываясь на наблюдениях за пациентами и данных, собранных другими специалистами того времени.
Заболевание подразделяется на четыре этиологических группы:
- Аллергическая реакция на инфекционный стафилококковый процесс, чаще всего встречающаяся у детей.
- Аллергическая реакция на медикаменты.
- Идиопатическая реакция, причины которой не установлены.
- Форма, возникающая в результате сочетания инфекции и медикаментозного лечения на фоне измененной иммунной реакции.
Исследования показали, что это заболевание развивается как ответ организма на воздействие определенных лекарств, которые пациенты принимают при различных недугах. Наиболее часто виновниками являются сульфаниламиды длительного действия, антибиотики, а также жаропонижающие средства, такие как аспирин, анальгин и производные барбитуровой кислоты.
Многие медикаменты, принимаемые людьми во время заболеваний, таких как ОРВИ или пневмония, могут вызывать аллергические реакции.
В ходе исследований было установлено, что пациенты, страдающие от аллергических реакций, таких как дерматиты, поллинозы и бронхиальная астма, имеют повышенную фибринолитическую активность и пониженную свертываемость крови, что способствует развитию сосудистых поражений в рамках данного эпидермального синдрома.
Методом иммуннофлюоресценции было установлено отсутствие антиядерных и антимитохондриальных антител в эпидермисе, а также не было выявлено изменений в уровне иммуноглобулинов в крови. Это свидетельствует о том, что повреждаются сами клетки, и данный синдром не может быть интерпретирован как феномен иммунодефицита.
Базовая симптоматика состояния
Это заболевание, как правило, начинается крайне остро в период длительного приема лекарственных препаратов и повышения температуры тела до 40°С. Состояние больного в этот момент может быть крайне тяжелым с симптомами недомогания, сонливости, головной боли и боли в глазах, рвотой и поносом. А кожные высыпания уртикарного коревидного и скарлатиноподобного плана сопровождаются болезненными ощущениями и сильным зудом.
Высыпания в основном возникают на 2 день и имеют вид эритематозных пятен с ярко выраженным отеком, которые через время приобретают коричневатый оттенок и локализуются, как правило, в паховых и подмышечных складках, на шее, откуда быстро перебирается на весь кожный покров.
После чего эпидермис кожи имеет свойство отслаиваться даже после легкого прикосновения, открывая при этом болезненную кровоточащую поверхность в виде эрозии. Причем такое сползание может наблюдаться не только на пораженной, но и на первый взгляд вполне здоровой коже.
На тех местах, где образовались такого плана эритемы, в последствии образуются уплощенные пузыри, которые очень легко вскрываются и имеют при этом большие поверхности в виде эрозии, которые в свою очередь ведут к обезвоживанию организма. Они отделяют обильный серозный экссудат, который при подсыхании на некоторых участках тела образует определенные корочки.
При вторичном присоединении инфекции отделяемый экссудат имеет свойство загнаиваться, при этом может возникнуть неприятный запах. Вынужденное положение больного вследствие острой болезненности и большой поверхности тела, покрытой эрозиями, чаще всего приводит к появлению язв в местах сильного давления: на лопатках, локтях и пятках, что соответственно препятствует хорошему заживлению ран.
Аналогичные изменения происходят и на слизистой оболочке губ, рта, которые сопровождаются гиперсаливацией и затрудненным глотанием, а также глаз и даже половых органов, что приводит к нарушению мочеиспускания.
Общее состояние больного крайне тяжелое, которое сопровождается повышенной температурой тела, ярко выраженным токсикозом, высоким показателем СОЭ, нарушением работы сердечно-сосудистой системы, иногда даже коматозным состоянием. Тяжесть течения болезни и ее исход в большей степени определяется характером лечения и сроками клинического диагноза.
Также при очень тяжелой форме может наблюдаться отслаивание и отторжение ногтевых пластинок. Замечено, что в крови отмечается сначала умеренный, а затем нарастающий лейкоцитоз. Если форма болезни переходит в тяжелую, тогда возможно развитие агранулоцитоза или панцитопении, что может закончиться летальным исходом.
Методы диагностики токсидермии
Клиническое обследование
Первым шагом в диагностике токсидермии является тщательное клиническое обследование пациента. Врач должен собрать анамнез, включая информацию о времени появления симптомов, возможных контактах с аллергенами или токсическими веществами, а также о принимаемых медикаментах. Важно выяснить, были ли у пациента ранее аллергические реакции или кожные заболевания.
Лабораторные исследования
Для подтверждения диагноза токсидермии могут быть назначены различные лабораторные исследования. К ним относятся:
- Общий анализ крови: позволяет выявить признаки воспаления, такие как увеличение уровня лейкоцитов и СОЭ.
- Аллергологические пробы: могут помочь определить специфические аллергены, вызывающие реакцию.
- Кожные тесты: проводятся для оценки реакции кожи на предполагаемые аллергены.
Кожные биопсии
В некоторых случаях может потребоваться проведение кожной биопсии. Этот метод позволяет получить образец кожи для гистологического исследования, что может помочь в дифференциации токсидермии от других дерматологических заболеваний, таких как экзема или псориаз.
Исключение других заболеваний
Важно также исключить другие возможные причины кожных проявлений. Для этого врач может назначить дополнительные исследования, такие как:
- Иммунологические тесты: для оценки состояния иммунной системы и выявления аутоиммунных заболеваний.
- Микробиологические исследования: для исключения инфекционных заболеваний, которые могут проявляться аналогичными симптомами.
Консультации специалистов
В некоторых случаях может потребоваться консультация узких специалистов, таких как аллерголог, дерматолог или токсиколог. Это особенно актуально, если токсидермия вызвана сложными факторами или если у пациента имеются сопутствующие заболевания.
Оценка реакции на лечение
Наконец, важным аспектом диагностики токсидермии является оценка реакции пациента на проводимое лечение. Если симптомы уменьшаются при исключении предполагаемого аллергена или при назначении антигистаминов, это может подтвердить диагноз токсидермии.
Вопрос-ответ
Что такое токсидермия и как она проявляется?
Токсидермия — это аллергическая реакция кожи, возникающая в ответ на воздействие различных химических веществ, лекарств или других аллергенов. Она может проявляться в виде сыпи, зуда, покраснения и отека кожи, а в тяжелых случаях — в виде пузырей и шелушения.
Какие факторы могут спровоцировать токсидермия?
Токсидермия может быть вызвана множеством факторов, включая прием медикаментов (антибиотиков, нестероидных противовоспалительных средств), контакт с химическими веществами (косметика, моющие средства) и даже пищевые аллергены. Индивидуальная предрасположенность также играет важную роль в развитии этого состояния.
Как лечится токсидермия и что делать при первых симптомах?
Лечение токсидермии включает в себя прекращение контакта с аллергеном, применение антигистаминов для снятия зуда и воспаления, а в некоторых случаях — кортикостероидов. При первых симптомах важно обратиться к врачу для диагностики и назначения адекватного лечения, чтобы избежать осложнений.
Советы
СОВЕТ №1
Изучите состав косметических и бытовых средств, которые вы используете. Часто токсидермия возникает из-за аллергических реакций на химические вещества, содержащиеся в продуктах. Выбирайте гипоаллергенные варианты и проводите тест на чувствительность перед использованием новых средств.
СОВЕТ №2
Обратите внимание на изменения в своем рационе. Некоторые продукты могут вызывать аллергические реакции и, как следствие, токсидермии. Ведите пищевой дневник, чтобы отслеживать, какие продукты могут вызывать у вас негативные реакции.
СОВЕТ №3
Регулярно консультируйтесь с дерматологом, особенно если у вас уже были случаи токсидермии. Специалист поможет выявить возможные триггеры и предложит индивидуальные рекомендации по уходу за кожей и лечению.
СОВЕТ №4
Следите за состоянием своей кожи и не игнорируйте первые признаки раздражения. Чем раньше вы начнете принимать меры, тем легче будет избежать серьезных последствий и осложнений, связанных с токсидермией.